Una Stāmere: Smaganu slimības- iedzimtība vai iegūta un ārstējama slimība?
Lielākā daļa pieaugušo vismaz reizi dzīvē ir piedzīvojuši smaganu asiņošanu zobu tīrīšanas vai ēšanas laikā. Arī pamanot tādas pazīmes kā smaganu apsārtums, pietūkums, smaganu atkāpšanās vai zobu kustīgums, vispirms tiek meklēts attaisnojums, nevis risinājums. Bieži no pacientiem nākas dzirdēt šādas frāzes: “Smaganu asiņošana ir normāla parādība, visiem taču tā ir”, “Man jau kopš bērnības ir ļoti jutīgas un asiņojošas smaganas, un es ar to vienkārši sadzīvoju” vai arī “Manā vecumā ir normāli, ka kustas un izkrīt zobi, tas man iedzimts no vecākiem”. Diemžēl šie apgalvojumi balstīti uz mītiem un nereti saistīti ar bailēm atzīt problēmu un meklēt palīdzību.
Kas ir smaganu slimības, un ko tās skar?
Jēdziens “smaganu slimības” ir stipri vienkāršots, bet gana saprotams apzīmējums ļoti plašam slimību spektram, kas skar zoba balstaudus jeb periodontu. Smaganas ir tikai viena no zoba balstaudu struktūrām. Visu audu kompleksu, kas aptver un balsta katru zobu, sauc par periodontu. To veido smaganas (redzamā daļa), zoba saknes cements, alveolārais kauls un periodonta saites. Visas periodonta daļas var tikt skartas slimības dēļ, tāpēc izšķir dažādas periodonta saslimšanu formas un stadijas. Ar periodonta saslimšanu izpēti un klīnisko ārstēšanu nodarbojas atsevišķa zobārstniecības apakšnozare – periodontoloģija, savukārt periodontologs ir zobārsts, kurš papildus specializējies sarežģītu periodonta slimību un stāvokļu konservatīvā un ķirurģiskā ārstēšanā.
FAKTI PAR SMAGANU SASLIMŠANĀM
• 8 no 10 cilvēkiem vecumā no 35 gadiem cieš no kādas smaganu saslimšanas.
• Tas ir visizplatītākais medicīniskais stāvoklis Eiropas iedzīvotāju vidū, bet reizē arī viens no vismazāk atpazītajiem.
• Tās var novest pie zoba zaudējuma, kā arī skart citas orgānu sistēmas.
• Tām parasti nav raksturīgas sāpes vai izteikts diskomforts. Biežākais simptoms ir smaganu asiņošana.
• Smaganu saslimšanas ir galvenais medicīnisko izdevumu iemesls pieaugušo un senioru populācijās.
Periodonta veselības pazīmes
Par periodonta veselību jeb smaganu veselību liecina vairāki faktori:
- smaganu krāsa ir bāli rozā, bez apsārtuma, tumšādainiem cilvēkiem var novērot arī dabīgu smaganu pigmentāciju;
- neasiņo, viegli pieskaroties, tostarp ēšanas, zobu tīrīšanas un diegošanas laikā;
- smaganu mala cieši un blīvi pieguļ zoba kakliņam, veido nelielu
(1–3 mm dziļu) rievu cirkulāri ap katru zobu.
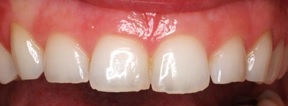
1. attēls. Klīniski veselas smaganas
Diemžēl mājas apstākļos nav iespējams pilnībā novērtēt smaganu veselības vai slimības rādītājus pavisam objektīvu iemeslu dēļ – bez papildaprīkojuma (pietiekams apgaismojums, speciāls spogulis) nav iespējams apskatīt mutes dziļākos rajonus un zobu iekšējās virsmas, nevar noteikt smaganu rievas dziļumu, ko zobārstniecības speciālisti veic ar speciālu mērinstrumentu – periodontālo zondi. Liela daļa cilvēku pret mutes dobuma ikdienas higiēnu attiecas pavirši, tādēļ pat nav informēti par norisēm mutē. Jāuzsver, ka lielākā daļa periodonta saslimšanu norit bez sāpēm un citām redzamām pazīmēm, it īpaši slimību sākotnējās stadijās, kad vēl ir iespējama ļoti veiksmīga ārstēšana un slimības apturēšana. Var paiet daudzi gadi, kamēr slimība nemanīta progresē līdz galējai stadijai un zobus nākas zaudēt. Tādēļ īpaši svarīgi savlaicīgi konstatēt un ārstēt smaganu slimības.
Objektīvi smaganu veselību var novērtēt jebkurš zobārstniecības komandas speciālists – zobārsts vai zobu higiēnists, izmantojot periodonta saslimšanu skrīninga metodi. Nereti zobārsts neveic smaganu veselības pārbaudi, bet gan nosūta pacientu pie zobu higiēnista. Jāņem vērā, ka zobu higiēnists nav ārsts, tādēļ nav tiesīgs patstāvīgi veikt slimību diagnostiku un ārstēšanu, jo nav tam apmācīts. Zobu higiēnistam būtu jāveic smaganu veselības pārbaude ar skrīninga metodi un, konstatējot jebkāda veida saslimšanu, jānosūta turpmākai izmeklēšanai pie zobārsta vai periodontologa. Ja zobu higiēnists vai zobārsts nosūtījis pie periodontologa, ar apmeklējumu nevajadzētu vilcināties, jo neārstētas periodonta saslimšanas ar laiku tikai progresē un ārstēšana kļūst arvien sarežģītāka. Izņemot akūtas situācijas, nav pamata arī ārkārtas vizītei, jo 1–2 mēnešu laikā būtiskas izmaiņas nenotiks. Nereti pacienti atliek vizīti pat vairākus gadus, kas nav pareizi.
Smaganu slimību veidi un cēloņi
Sastop daudz dažādu slimību formu, bet visizplatītākās ir divas – gingivīts un periodontīts (zināms arī ar stipri novecojušu nosaukumu – paradontoze).
Periodonta saslimšanas ir multifaktoriālas, proti, nav viena konkrēta cēloņa, bet gan vairāku nelabvēlīgu faktoru vienlaicīga klātbūtne. Šīs slimības izraisa baktērijas, uzkrājoties lielākā daudzumā zem smaganas (smaganu rievā), it īpaši starpzobu rajonos. Baktērijas izveido noturīgu biofilmu uz zoba virsmas, kura nav aizskalojama ne ar ūdeni, ne medikamentiem. Ja bakteriālā biofilma netiek noņemta mehāniski ar zobu birsti un zobu diegu, pāris dienu laikā tā kļūst arvien biezāka un izraisa virspusēju iekaisumu apkārtējos smaganu audos jeb gingivītu. Ja bakteriālā biofilma joprojām netiek noņemta, tā var ierosināt imūno rekciju, kas uzņēmīgiem pacientiem izraisa periodontītu. Imūnreakcijas un iekaisuma dēļ notiek audu noārdīšanās jau dziļākos periodonta slāņos, novedot pie zoba zaudējuma.
Gingivīta progresiju un pārtapšanu periodontītā veicina vairāki faktori:
- patogēna bakteriālā biofilma, t. i., mīkstais zobu aplikums, zobakmens;
- nepietiekami mutes dobuma higiēnas ieradumi, profesionālās aprūpes trūkums;
- ģenētiska predispozīcija;
- lokāli faktori, kas veicina biofilmas uzkrāšanos, piemēram, saspiests zobu stāvoklis, nekvalitatīva zobu restaurācija;
- stress, alkohola lietošana, liekais svars, SMĒĶĒŠANA;
- vispārējas hroniskas saslimšanas, piemēram, cukura diabēts, osteoporoze, reimatoīdais artrīts;
- noteikti medikamenti, kas var pastiprināt jau esošu periodontālā iekaisuma reakciju vai radīt izmaiņas veselā periodontā.
Klīniskās pazīmes un ārstēšana
Gingivīta galvenās objektīvās pazīmes ir smaganu asiņošana pieskaroties (smēķētājiem traucētas mikrocirkulācijas dēļ iekaisums norit bez izteiktas asiņošanas, tadēļ šīs pazīmes trūkums ne vienmēr ir veselības rādītājs) un smaganu malas apsārtums (no viegli sārta līdz pat zilganai nokrāsai). Dziļākās balstaudu struktūras (kauls) nav skartas, ko pierāda ar Rtg uzņēmumu. Šī ir visvieglākā periodonta slimību forma un ir atgriezeniska, veicot atbilstošu ārstēšanu. Ja gingivīts netiek ārstēts, tad citu veicinošu faktoru ietekmē tas var progresēt periodontītā. Gingivīta ārstēšana ir samērā vienkārša – nepieciešams likvidēt bakteriālo biofilmu un nodrošināt tās neatjaunošanos. Tas ietver profesionālu mutes dobuma attīrīšanu, pilnīgu zobakmens un aplikuma mehānisku noņemšanu visā mutē, ko var veikt zobu higiēnists vai zobārsts. Obligāta ārstēšanas un turpmākās veselības uzturēšanas komponente ir pacienta ikdienas mutes higiēnas korekcija. Bez pacienta disciplinētas līdzdalības smaganu iekaisums ļoti drīz atgriezīsies. Nepieciešams būtiski mainīt zobu kopšanas ieradumus, lai nepieļautu bakteriālās biofilmas pastiprinātu veidošanos. Lielākoties ar šādu pilnīgu mehānisku biofilmas noņemšanu un pacienta disciplinētu iesaistīšanos 1–2 nedēļu laikā smaganu asiņošana izzūd un audi atveseļojas, un lokāla medikamentoza terapija nav indicēta.
Periodontīta pazīmes sākotnējās stadijās ir identiskas gingivītam – smaganu asiņošana un apsārtums, nepatīkama elpa, tomēr Rtg uzņēmumā jau ir vērojams neliels kaula zudums, kā arī klīniskajā izmeklēšanā tiek atklātas periodontālas kabatas. Balstaudu zudumam progresējot, zobi var kļūt kustīgi, parādīties iepriekš nebijušas spraugas starp zobiem, smaganas atkāpjas, atkailinot zobu saknes, reizēm novēro strutu izdalīšanos gar smaganu malu. Maldīgs ir priekšstats, ka periodontīts skar tikai vecāka gadagājuma cilvēkus. Patiesībā slimība var sākties jebkurā vecumā un, to neārstējot, tikai progresēt, tādēļ vecākiem cilvēkiem biežāk novēro smagākas periodontīta stadijas ar attiecīgajām pazīmēm. Visbiežāk jau ap 30–35 gadu vecumu parādās pirmās periodontīta pazīmes, bet agresīvākas periodontīta formas var skart pavisam jaunus cilvēkus, pat pusaudžus. Tādēļ svarīgi gan pašiem pacientiem rūpēties un interesētis par savu mutes dobuma veselību, gan arī zobārstniecības speciālistiem ieviest rutīnas izmeklēšanā smaganu saslimšanu skrīningu.
Periodontīta ārstēšanu veic vairākos posmos. Pirmais posms vērsts uz cēloņu novēršanu – mehāniski jānoņem bakteriālā biofilma. Atšķirībā no gingivīta audu bojājumi ir daudz dziļāki, sarežģītāki un grūtāk sasniedzami, kas ievērojami apgrūtina piekļuvi biofilmas mehāniskai noņemšanai. Ja baktērijas netiek likvidētas pilnībā, sagaidāma slimības progresija, tādēļ periodontīta vidēju un smagu formu ārstēšana jāuztic periodontologam. Veiksmīgas ārstēšanas obligāts priekšnosacījums ir pacienta līdzdalība, disciplinēti izpildot mutes kopšanas norādījumus. Sarežģītākos gadījumos var būt nepieciešams otrais ārstēšanas posms – periodonta ķirurģija ar mērķi piekļūt sarežģītākas konfigurācijas bojājumiem, kā arī dažos gadījumos zaudēto audu atjaunošana ar reģeneratīvām metodēm. Visiem periodontīta pacientiem pēc veiksmīgas sākotnējās ārstēšanas nepieciešams stingrs uzturošās ārstēšanas režīms visa mūža garumā pēc individuāli izstrādāta plāna, ņemot vērā diagnozi un riska faktorus. Uzturošā terapija nozīmē regulārus speciālista apmeklējumus 3, 4 vai 6 mēnešu intervālos, katru reizi veicot periodonta izmeklēsanu un bakteriālās biofilmas noņemšanu visā mutē. To var veikt arī zobu higiēnists, bet tikai vadoties pēc ārstējošā ārsta norādījumiem. Bez uzturošās terapijas un pacienta līdzdalības ievērojami pieaug slimības recidīva risks un attiecīgi arī risks zaudēt zobus.
Atsauces
- European Federation of Periodontology. https://www.efp.org/
- Fotoattēli no personīgā arhīva
Foto: Pexels
Rakstu lasiet arī „Ārsts.lv” 2020. gada jūnija numurā!
Portālā "Ārsts.lv" publicēto rakstu pārpublicēšana iespējama tikai, saskaņojot ar portāla redakciju!