Marina Šarkele, Anastasija Dergunova-Zimina: par anestēziju
Vārds “anestēzija” tiek dažādi skaidrots un tulkots dažādās valodās, taču tās galvenais mērķis bija, ir un būs – sniegt cilvēkam iespēju bez sāpēm un ar mazāko iespējamo stresu pārciest ķirurģiskas operācijas, nepatīkamas manipulācijas un arī sāpīgus fizioloģiskus procesus. Pastāv trīs anestēzijas veidi: vietējā jeb lokālā, reģionālā un vispārējā.
Lokālā anestēzija paredz neliela lauka infiltrāciju ar medikamentu grupu, kas nodrošina konkrētas vietas nejutīgumu dažu stundu garumā. Šāds veids tiek plaši lietots stomatoloģijā un nelielām estētiskās ķirurģijas manipulācijām – dzimumzīmju un citu zemādas veidojumu likvidēšanai.
Reģionālā anestēzija paredz medikamentu ievadīšanu maksimāli tuvu noteiktiem nerviem (atkarībā no vajadzīgās ķermeņa daļas), lai pārtrauktu sāpju stimulu pārvadi tajos un tādējādi ļautu operāciju pārciest bez sāpēm. Šis veids nodrošina dziļu jutīguma novēršanu diezgan ilgā laikā, taču pacients paliek pie samaņas un netiek ietekmēti elpošanas un vielmaiņas procesi, kā notiek vispārējā anestēzijā. Izmantojot reģionālo anestēziju, mūsdienās iespējams veikt diezgan apjomīgas operācijas, piemēram, ķeizargriezienu un locītavu protezēšanu.
Spinālā anestēzija paredz medikamenta ievadi muguras smadzeņu kanālā un tajās kavē impulsu pārvadi. Šo veidu lieto plaši – traumatoloģijā, dzemdniecībā, uroloģijā, proktoloģijā. Parasti punkciju veic, pacientam atrodoties sēdus vai sānu guļus pozīcijā. Ievadot medikamentu spinālajā telpā, cilvēks uzreiz sajūt siltumu zem iegurņa, tad parādās viegla kāju tirpšana un smagums, bet pēc 2–5 minūtēm vairs nevar pacelt kājas. Maksimālais efekts tiek sasniegts 10–15 minūtēs. Pirms operācijas anesteziologs pārbauda, kādā līmenī iestājusies anestēzija. Iedarbības ilgums atkarīgs no medikamenta, kas atkarīgs no paredzamā operācijas ilguma.
Savukārt epidurālās anestēzijas gadījumā medikamenti tiek ievadīti epidurālajā telpā, kas ir seklāk nekā spinālās gadījumā (1. attēls).
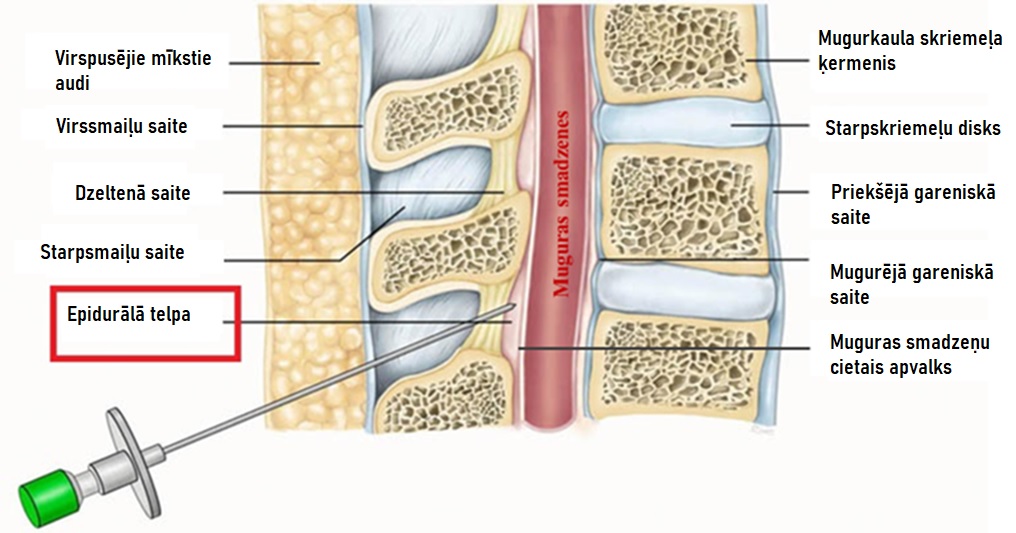
1. attēls. Shematisks muguras sagitālais griezums, kur redzamas epidurālās adatas un katetra lokalizācija anestēzijas nodrošināšanai
Epidurālā anestēzija tiek lietota gan operācijas laikā, gan pēcoperācijas atsāpināšanai.
Pēc Eiropas pētījumu datiem, 6,8–23 procentos gadījumu epidurālā anestēzija nesniedz nepilnīgu efektu. To ietekmē daudzi faktori, un lielākoties problēma ir atrisināma.
Tāpat ir pieļaujama arī dažādu anestēzijas metožu kombinācija.
Spinālās un epidurālās anestēzijas gadījumā var rasties divu veidu sarežģījumi: agrīnie un vēlīnie. Agrīnie ir pazemināts asinsspiediens, urīna aizture, iekaisums ar drudzi. Vēlīnie – pēcpunkcijas galvassāpes, asins izplūdums muguras smadzeņu apvalkos, sastrutojums, kā arī paliekošs neiroloģiskais deficīts. Smagi sarežģījumi nav biežāki par 0,1–1%.
Perifērisko nervu pinumu un nervu blokāde ir vēl viens reģionālās anestēzijas paveids, kas ir vēl selektīvāks par iepriekšējiem. Parasti ar ultrasonogrāfijas aparātu tiek veikta punkcija un zāles ievadītas maksimāli tuvu nervam, kas inervē operējamo ķermeņa daļu. Arī šajā gadījumā tajā parādīsies tirpšanas un smaguma sajūta, un pēc 20 minūtēm iestāsies anestēzija. Katetru ir iespējams ievadīt līdz attiecīgajam nervam, kas savukārt atsāpināšanu ļauj nodrošināt vairākas dienas.
Arī izmantojot šo metodi, ir jārēķinās ar riskiem. Visbiezāk tie ir saistīti ar ievadāmo medikamentu, tāpēc pirms procedūras anesteziologs izjautās pacientu par zāļu nepanesību. Nerva bojājums sastopams ļoti retos gadījumos – 0,03%, hematoma jeb asins izplūdums punkcijas vietā, iekaisums un lokāla infekcija. Var gadīties, ka anestēzija būs nepietiekama, tāpēc papildus varētu būt nepieciešams intravenozi ievadīt pretsāpju medikamentus vai kombinēt ar sedatīvajiem preparātiem.
Parasti šo metodi izmanto traumatoloģijā – atsāpināšanai pēc ceļgala locītavas protezēšanas vai mikroķirurģiskas iejaukšanās (apakšdelma un plaukstas operācijas).
Nervu blokādes piemērs ir brahiālā pinuma blokāde, kas var sastindzināt visu roku no pleca līdz pirkstu galiem (2. attēls).
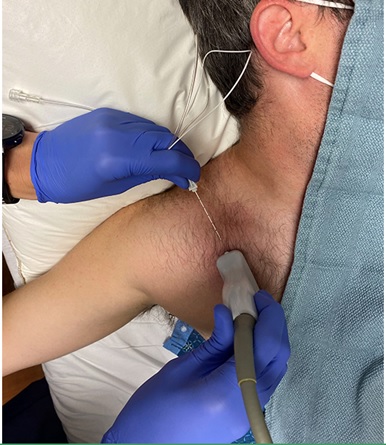
2. attēls. Nervu pinuma blokāde (uptodate.com)
Ja lokāli izmantojamos anestētiķus toksiskā devā vai nejauši ievada asinsvadā, tas var izraisīt lokālo anestētiķu sistēmisku toksicitāti, kas savukārt var radīt apziņas traucējumus, krampjus un dzīvībai bīstamu sirds aritmiju. Anesteziologiem ir labi zināma medikamentu iedarbība, kā arī iespējamie sarežģījumi un ir plaši pieejami algoritmi palīdzības sniegšanai neatliekamās situācijās. Turklāt anesteziologu savienības visās valstīs ir izstrādājušas rīcības plānus, kas prasa šiem speciālistiem nepārtrauktu sevis pilnveidošanu un iemaņu trenēšanu.
Vispārējā anestēzija paredz apziņas nomākumu ar vai bez elpošanas nomākuma. Izvēloties veidu un labāko medikamentu kombināciju, nepieciešams balstīties uz pacienta vispārējo veselības stāvokli, slimību anamnēzi, kā arī paredzamās ķirurģiskās manipulācijas vai operācijas apjomu un ilgumu. Pacientu vispārējā stāvokļa un anestēzijas riska izvērtēšanai pieejamas vairākas skalas, taču populārākā ir ASA izstrādātā (American Society of Anesthesiology), kura izšķir 6 pakāpes (sk. 1. tab.).
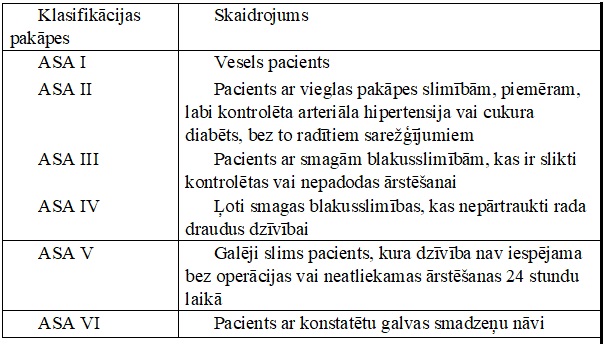
1. tabula. Pacientu riska grupas pēc ASA skalas
Jo lielāka apjoma operācija tiek plānota, jo rūpīgāk tiek izvērtēts pacienta stāvoklis un notiek sagatavošanās operācijai un anestēzijai. Pirms manipulācijas vai operācijas un anestēzijas obligāta ir vizīte pie anesteziologa ar analīzēm un izmeklējumiem atbilstoši sarakstam, ko parasti pacientam izsniedz operējošais speciālists vai arī ģimenes ārsts.
Konsultācijas laikā tiek izskaidroti iespējamie anestēzijas veidi, gaita un sagatavošanās plāns. Obligāti pārrunājamais jautājums ir pēdējā ēdienreize pirms anestēzijas. Barība kuņģī var radīt draudus elpceļiem un elpošanas funkcijai, gan uzsākot anestēziju, gan arī pabeidzot to. Tiek izskatīts arī lietojamo medikamentu klāsts, lai secinātu, vai tie ir saderīgi ar operāciju (piemēram, asinis šķidrinošie preparāti pastiprina asiņošanas risku) un anestēziju un kā lietot medikamentus pirms plānotās operācijas. Svarīgi zināt, ka ikdienā lietoti stiprie pretsāpju un miega līdzekļi var radīt pieradumu, un tādējādi nākas paaugstināt anestēzijas medikamentu devu. Būtiski ir izvērtēt arī plaušu un sirds stāvokli, tāpēc, lai risks ir pēc iespējas zemāks, bieži tiek nozīmēti papildu izmeklējumi.
Veicot neliela apjoma manipulācijas, tiek lietota tā saucamā sedācija. Īslaicīgas darbības medikamentu ievade inhalācijās (biežāk bērniem, jo intravenozā ievade ir apgrūtināta mazo pacientu satraukuma dēļ) vai intravenozi. Intravenozi ievadāmo medikamentu izvēlas atkarībā no pacienta blakusslimībām, vecuma un svara. Gados vecākiem cilvēkiem un cilvēkiem ar traucētu nieru funkciju medikamentu devas ir ievērojami mazākas nekā veselam, gados jaunam pacientam bez blakus patoloģijām. Anestēzijai nepastāv vecuma ierobežojumi, taču to nosaka pacienta fiziskais stāvoklis.
Nereti tiek izmantota tā saucamā smieklu gāze jeb slāpekļa oksīds. Tai piemīt atsāpinoša un nomierinoša iedarbība, kas saistās ar mazu risku un ērtu lietojumu mazām manipulācijām. Pārsvarā to lieto zobārstniecībā un dzemdniecībā, kā arī par vienu no elementiem vispārējās anestēzijas nodrošināšanai. Smieklu gāze ir droša atsāpināšanas metode, kas pēc procedūras ļauj drīz vien doties uz mājām. Tiesa, reizēm tā var izraisīt sliktu dūšu un vemšanu, tāpēc nav ieteicama ilgstošai izmantošanai. Dzemdniecībā smieklu gāze ir viena no izvēles atsāpinošajām metodēm. Ņemot vērā, ka dzemdību sāpes ir vienas no intensīvākajām, priekšroka tiek dota epidurālai atsāpināšanai.
Vispārējo anestēziju var nodrošināt, izmantojot gaistošos preparātus, tos inhalējot, un/vai intravenozi ievadāmus medikamentus, kā arī kombinējot abus. Liela apjoma operācijās tiek lietoti arī tā saucamie muskuļu relaksanti, kas uz noteiktu laiku ķermeni paralizē. Tas nepieciešams galvenokārt elpceļu aizsardzībai ar speciālām caurulītēm – intubācijas trubiņām, kā arī vieglākai operācijas norisei, jo tiek nomākta muskuļu pretestība.
Jebkuram medikamentam, ko lieto anesteziologs, ir zināmas ieteicamās, maksimālās un toksiskās devas, tāpēc katra deva ikvienam cilvēkam tiek aprēķināta individuāli. Neskatoties uz to, ir iespējamas neparedzētas individuālas reakcijas. Vairākiem medikamentiem ir pieejami arī antagonisti jeb antidoti, ko izmanto pārdozēšanas gadījumā. Jo vairāk preparātu iesaista anestēzijā, jo rūpīgāks dzīvības funkciju monitorings nepieciešams operācijas un anestēzijas laikā. Ja pacientam ir zināma kāda medikamentu nepanesība vai ir bijuši alerģiski sarežģījumi anestēzijas laikā, iespējams noteikt reaktivitāti uz biežāk lietotajiem medikamentiem, identificēt alergēnu – un nākamajā reizē to neizmantot.
Katrai ietekmei uz organismu ir arī savi sarežģījumi. Piemēram, Amerikas Savienotajās Valstīs mirstība saistībā ar anestēziju ir aptuveni 1,1 gadījums uz 1 miljonu iedzīvotāju gadā (protams, statistika dažādās valstīs variē). Tālāk uzskaitītas tikai dažas komplikācijas no to plašā spektra:
- Visbiežāk novērotā komplikācija pēc vispārējās anestēzijas ir slikta dūša un vemšana. To ir viegli novērst.
- Kakla iekaisums un aizsmakums pēc caurulītes atrašanās elpošanas ceļos. Parasti paši pāriet nākamajā dienā.
- Sausums mutē. Parasti izzūd, kad pacients pēc operācijas sāk ēst un dzert.
- Zobu, mutes dobuma un rīkles mīksto audu traumas no intubācijas caurulītes ievietošanas.
- Miegainība un apjukums, kas ir sedatīvo līdzekļu ievadīšanas sekas.
- Delīrijs jeb uzbudinājuma stāvoklis ar apziņas aptumšošanos. Tas iespējams pēc ilgām un smagām operācijām.
- Hipoksija, kas attīstās nepietiekamās skābekļa apgādes dēļ.
- Muskuļu sāpes, kuras rodas kā sekas pēc muskuļu relaksantu lietošanas. Parasti ir pārejošas.
- Alerģiska vai anafilaktiska reakcija. Lai gan visbiežāk tās izraisa muskuļu relaksanti, nekavējoties identificēt medikamentu var būt grūti, jo preparāti tiek kombinēti.
- Dažreiz pēc ilgstošas muskuļu relaksantu izmantošanas apjomīgas un ilgas operācijas laikā var tikt traucēta urīnpūšļa un zarnu darbība.
- Aspirācijas pneimonija ir potenciāli nopietna problēma, kas rodas, ja dziļi elpceļos un bronhos nokļūst šķidrums vai pārtika. Vemšanas vai asins masām nokļūstot elpceļos, var attīstīties iekaisums, kas var novest pie nelabvēlīga iznākuma. Tāpēc svarīgi ievērot ārstu rekomendācijas attiecībā uz pēdējo ēdienreizi un šķidruma lietošanu pirms anestēzijas.
- Trombu rašanās risku paaugstina ilgstoša atrašanās nekustīgi.
- Ļaundabīga hipertermija. Tas ir ārkārtīgi nopietns stāvoklis, kas ir ģenētiski mantota reakcija uz dažām anestēzijas zālēm un var būt bīstams dzīvībai. Raksturīgs spēcīgs drudzis un muskuļu kontrakcijas, un, ja netiek diagnosticēta un ātri ārstēta, var izraisīt orgānu mazspēju. Latvijā šādu pacientu ir ļoti maz.
Nobeigumā jāpiebilst – nav mazas un lielas narkozes. Katra anestēzija ir slodze organismam ar saviem riskiem un iespējamiem sarežģījumiem. Tomēr, laikam ejot uz priekšu, attīstoties tehnoloģijām un pilnveidojot zāļu ķīmisko sastāvu un funkcijas, ar anestēziju saistītos riskus ir iespējams maksimāli samazināt. Tirgū ienāk jauni preparāti, kam raksturīga īslaicīga darbība, labāka vadāmība, mazākas blaknes, taču tas neatbrīvo anesteziologus no nepārtrauktas klātbūtnes operācijas laikā. Dažādu cilvēka funkciju uzraudzību mediķi spēj nodrošināt aizvien labāk, tomēr joprojām precīzākiem mērījumiem ir nepieciešama invazīva iejaukšanās, kas arī saistīta ar zināmiem riskiem.
Panākumu atslēga ir katram pacientam rūpīgi izveidots un tikai viņam piemērots ārstēšanas, operācijas un anestēzijas plāns. Kā liecina ikdienas prakse, tas ir atkarīgs no labas komunikācijas un saliedētas komandas, kas arī ir drošas anestēzijas pamatprincips.
Foto: Shutterstock
Rakstu lasiet arī „Ārsts.lv” 2021. gada jūlija numurā!
Portālā "Ārsts.lv" publicēto rakstu pārpublicēšana iespējama tikai, saskaņojot ar portāla redakciju!