Luīze Lote Liepiņa, Liene Zamure- Damberga- 3D rentgens zobārstniecībā
Dekādēm ilgi zobārstniecībā izmanto divu dimensiju rentgenu, taču šādā rentgenuzņēmumā pārklājās dažādas anatomiskas struktūras, kas dažkārt var rezultēties ar nepamanītām patoloģijām. Mūsdienās arvien lielāku popularitāti gūst trīs dimensiju rentgenuzņēmumi, kas ļauj detalizētāk izmeklēt pacientu. Tomēr vai šāda trīsdimensionāla radioloģiska izmeklēšana nepieciešama katram pacientam?
Trīsdimensiju attēlu iegūst ar konusstara datortomogrāfijas (KSDT) palīdzību. Iekārtā izmanto konusa formas rentgena staru. Rentgenstaru avots un uztvērējs vienlaikus kustās ap pacienta galvu un tiek veidoti vairāki attēli, kas atgādina laterālo cefalogrammu. Lai iegūtu nepieciešamos attēlus, pietiek ar vienu līdz divām (atkarīgs no konkrētās iekārtas) 360 grādu rotācijām. Tālāk speciāla programmatūra šīs bildes apstrādā un izveido trīsdimensionālu attēlu, ko iespējams izvērtēt trīs plaknēs – aksiālā, sagitālā un koronālā (skatīt 1.attēlu).
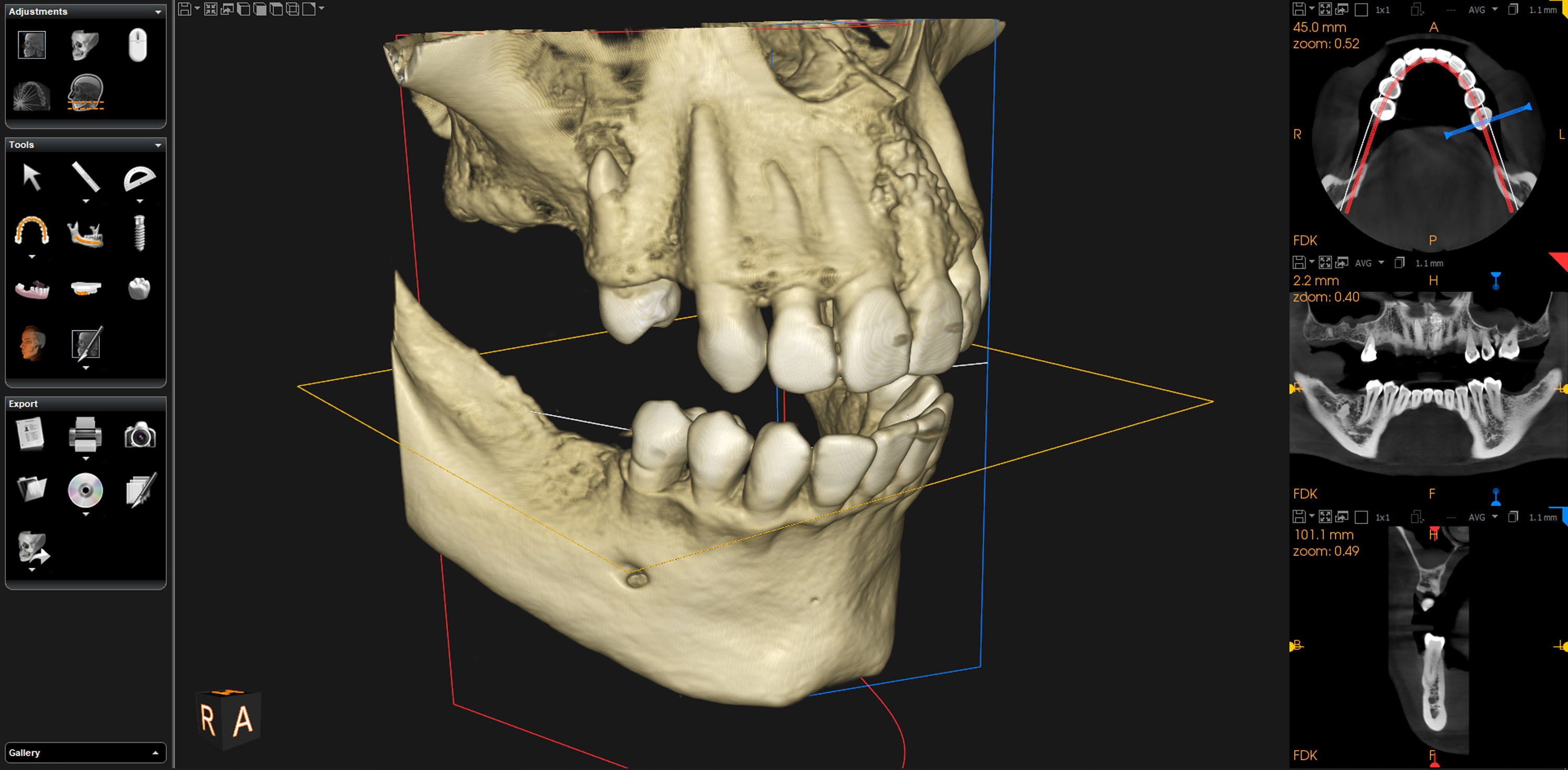
1.attēls. (Adobe Stock) – attēlā redzama pacienta KSDT.
Attēla labajā pusē redzamas trīs plaknes, kur attēlus iespējams izvērtēt, vidū cieto audu vizualizācija.
Lai izmeklējumu veiktu tikai vajadzīgajam reģionam, KSDT iekārtām iespējams izvēlēties nepieciešamo lauka lielumu, piemēram, tikai vienam vai vairākiem zobiem, vienam žoklim vai pat visam galvaskausam. Šo reģionu lielumi variē no dažiem desmitiem milimetru līdz vairākiem desmitiem centimetru.
Atkarībā no izvēlētā izmeklējamā lauka lieluma, iekārtas un ekspozīcijas iestatījumiem, atšķiras arī radiācijas devas. Tās lielums var variēt no 5,3 μSv līdz 1025 μSv, jaunākās iekārtās līdz aptuveni 212 μSv. Salīdzinājumam radiācija, kas izdalās, veicot ortopantonogrammu jeb divu dimensiju pārskata attēlu abiem žokļiem ir aptuveni 20 līdz 25 μSv, tādēļ ir ļoti būtiski izvērtēt KSDT nepieciešamību un izvēlēties atbilstošu izmeklējumā lauka izmēru konkrētai klīniskai situācijai. Izmeklējuma lauka samazināšana ir vienkāršākais veids kā samazināt radiācijas devu pacientam. Korekta izmeklējamā lauka lieluma izvēle ir svarīga arī, lai iegūtu kvalitatīvu attēlu. Piemēram, ja ir lielāks lauka izmērs, tik kvalitatīvi nebūs iespējams izvērtēt sīkas nianses, kā veicot maza lauka izmeklējumu.
Trīs dimensiju rentgenoloģiska izmeklēšana var būt nepieciešama dažādās zobārstniecības nozarēs, sākot no zoba sakņu kanālu ārstēšanas, līdz pat lielu operāciju plānošanai galvas un kakla rajonā.
Endodontijā jeb sakņu kanālu ārstēšanā, lai iegūtu atbilstošu attēla izšķirtspēju, iesaka veikt maza lauka KSDT. Gadījumi, kad endodontijā ieteikts veikt KSDT izmeklējumu ir:
- sarežģītas sakņu kanālu sistēmas izvērtēšana pirms kanālu ārstēšanas uzsākšanas;
- zoba traumu izvērtēšanai, gadījumos, kad ir plaisas, kas sniedzās saknē, vai sarežģītu zobu saknes lūzumu gadījumos;
- endodontisku sarežģījumu izvērtēšana, piemēram, sakņu kanālu sistēmas perforācija;
- papildus kanālu identificēšanai;
- saknes rezorbcijas jeb noārdīšanās izvērtēšana;
- obliterētu jeb slēgtu sakņu kanālu identificēšana;
- pirms endodontiskās ķirurģijas.
Ortodontijā KSDT izmeklējums ir ieteikts gadījumos, kad konvencionāls (tradicionāls) rentgenuzņēmums nesniedz nepieciešamo informāciju, piemēram, par impaktētiem vai virsskaita zobiem, kur nepieciešams izvērtēt zoba pozīciju trīs dimensijās, kā arī par tā attiecībām ar blakus zobiem. Dažkārt ortodontiskā ārstēšana var iekļaut žokļu korekcijas jeb ortognātisko operāciju, tādā gadījumā tās plānošanai noteikti būs nepieciešams veikt KSDT izmeklējumu.
Mūsdienās arvien pieejamāka un populārāka zobu aizvietošanas metode ir implantu ievietošana. Ar KSDT izmeklējuma palīdzību ārsts var novērtēt pacienta kaula kvalitāti un izmēru, līdzās esošās anatomiskās struktūras, kā arī plānot precīzu implanta ievietošanas pozīciju (skatīt 2.attēlu). Lai modelētu un iepazīstinātu pacientu ar provizorisko ārstēšanas gala rezultātu, papildus iespējams KSDT datus apvienot ar intraorālas skenēšanas izmeklējuma datiem.
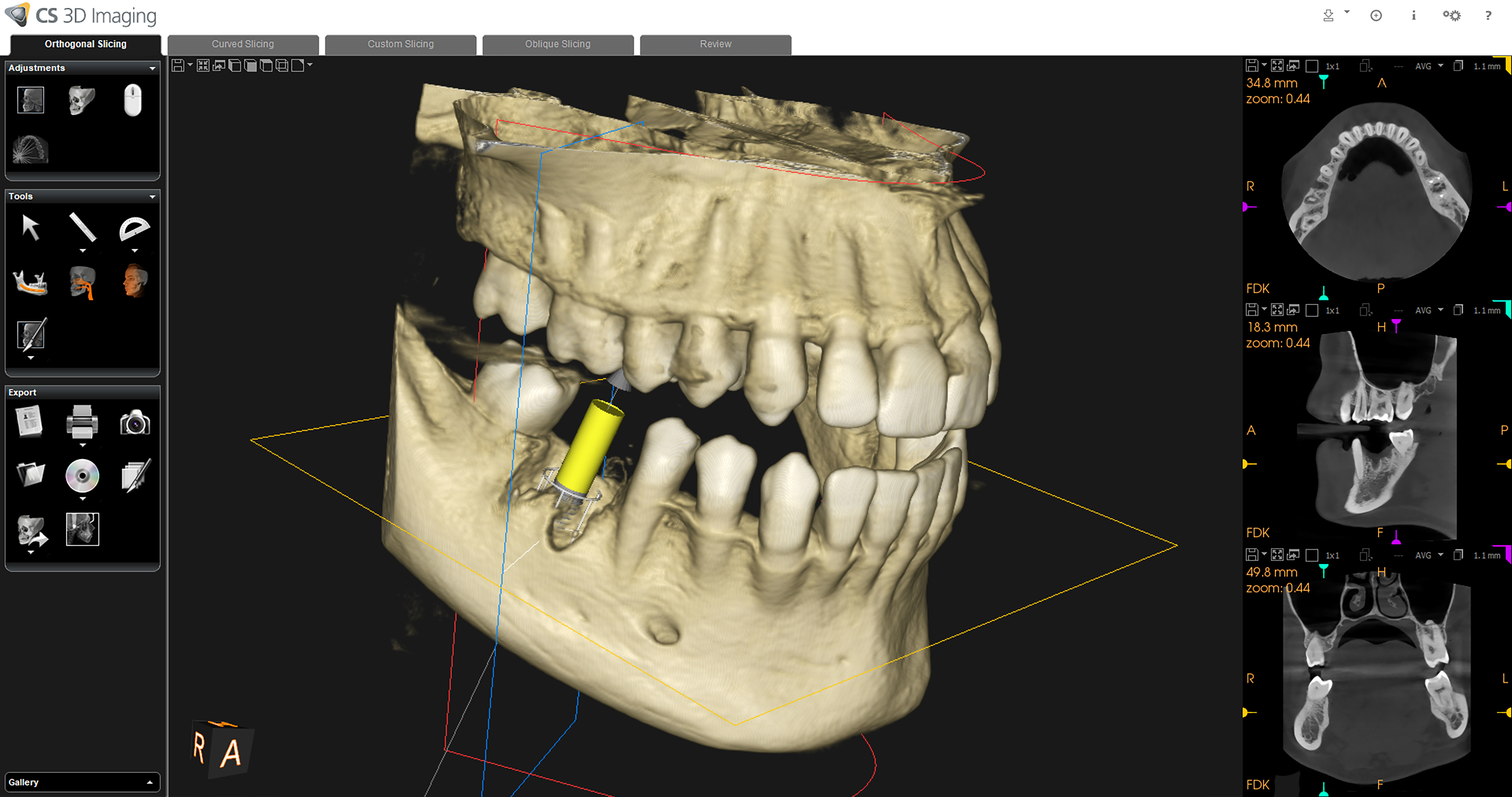
2.attēls. (Adobe Stock) – attēlā redzama KSDT, kur plānota zobu aizvietojoša implanta ievietošanas pozīcija apakšžokļa labajā pusē.
KSDT izmantošana mēdz būt nepieciešama gadījumos, kad jārauj apakšžokļa gudrības zobus. Zobārstiem reizēm satraukumu rada apakšžokļa nerva attiecības ar gudrības zoba saknēm, ja pastāv risks ekstrakcijas jeb raušanas laikā traumēt šo nervu. Zobu ekstrakciju, tajā skaitā gudrības zobu ekstrakciju gadījumos, par zelta standartu uzskata periapikālu rentgenu (rentgens, kur redzama visa zoba sakne un trīs – četri milimetri ap sakni). KSDT pirms ekstrakcijas nesamazina risku bojāt nervu, bet retos un sarežģītos gadījumos ķirurgs var lemt par KSDT izmeklējuma nepieciešamību pirms gudrības zoba ekstrakcijas, ja tas varētu mainīt ārstēšanas taktiku.
Saistībā ar sejas un žokļu traumām, KSDT varētu būt izvēles izmeklējums. Gadījumi, kad sejas un žokļu traumas iespējams izvērtēt tikai ar ortopantonogrammu, būs retāk. Tas var būt iespējams, piemēram, apakšžokļa lūzuma gadījumā. Tāpat kā traumu gadījumos, KSDT var būt noderīgs izmeklējums arī, ja ir dažādas citas saslimšanas kā cistas vai audzēji, kas skar kaulu.
KSDT iespējams veikt arī temporomandibulārajai jeb deniņu-apakšžokļa locītavai, tomēr šāds izmeklējums ieteikts tad, ja ir skartas kaula struktūras, piemēram, reimatoīda artrīta gadījumā. Ar šī izmeklējuma palīdzību nebūs iespējams diagnosticēt un izvērtēt locītavas patoloģijas, kas saistītas ar locītavas disku vai muskuļu sāpju izpausmēm.
Lai gan KSDT zobārstniecībā ļauj veikt vēl detalizētāku izmeklēšanu, tomēr šai metodei ir arī ierobežojumi. Ar KSDT nebūs iespējams diagnosticēt un izvērtēt patoloģijas sejas, mutes un žokļu rajonā, kas skar mīkstos audus. Ja pacientam ir metāla konstrukcijas mutes dobumā, piemēram, amalgamas plombes, metāla saknes inlejas un zobu implanti, tad KSDT attēlā būs novērojami artefakti, kas izskatīsies kā stari no metāliskā priekšmeta uz visām pusēm. Līdzīga aina būs arī, ja zobu sakņu kanāli pildīti ar gutaperču.
KSDT izmeklējumu veic aptuveni 5 līdz 40 sekundes. Ja tā veikšanas laikā pacients nedaudz pakustās, tad šī kustības attēlā arī būs redzama kā attēla izkropļojums. Šī iemesla dēļ svarīgi, lai pacients ir pareizi instruēts par izmeklējuma gaitu, ir precīzi pozicionēts, un paliek iekārtā absolūti nekustīgi visu izmeklējuma laiku.
Ārstiem ir svarīgi izvērtēt KSDT veikšanas nepieciešamību. Šādu izmeklējumu nedrīkst veikt bez specifiska pamatojuma, jo tas nav rutīnas izmeklējums!
Izmantotā literatūra:
- Abdelkarim A. (2019). Cone-Beam Computed Tomography in Orthodontics. Dentistry journal, 7(3), 89. https://doi.org/10.3390/dj7030089
- Bromberg, N., & Brizuela, M. (2023). Dental Cone Beam Computed Tomography. In StatPearls. StatPearls Publishing.
- Colceriu-Şimon, I. M., Băciuţ, M., Ştiufiuc, R. I., Aghiorghiesei, A., Ţărmure, V., Lenghel, M., Hedeşiu, M., & Băciuţ, G. (2019). Clinical indications and radiation doses of cone beam computed tomography in orthodontics. Medicine and pharmacy reports, 92(4), 346–351. https://doi.org/10.15386/mpr-1434
- Dillenseger, J. P., Gros, C. I., Sayeh, A., Rasamimanana, J., Lawniczak, F., Leminor, J. M., Matern, J. F., Constantinesco, A., Bornert, F., & Choquet, P. (2017). Image quality evaluation of small FOV and large FOV CBCT devices for oral and maxillofacial radiology. Dento maxillo facial radiology, 46(1), 20160285. https://doi.org/10.1259/dmfr.20160285
- Hayashi, T., Arai, Y., Chikui, T., Hayashi-Sakai, S., Honda, K., Indo, H., Kawai, T., Kobayashi, K., Murakami, S., Nagasawa, M., Naitoh, M., Nakayama, E., Nikkuni, Y., Nishiyama, H., Shoji, N., Suenaga, S., Tanaka, R., A Committee on Clinical Practice Guidelines, & Japanese Society for Oral and Maxillofacial Radiology (2018). Clinical guidelines for dental cone-beam computed tomography. Oral radiology, 34(2), 89–104. https://doi.org/10.1007/s11282-018-0314-3
- Kaasalainen, T., Ekholm, M., Siiskonen, T., & Kortesniemi, M. (2021). Dental cone beam CT: An updated review. Physica medica : PM : an international journal devoted to the applications of physics to medicine and biology : official journal of the Italian Association of Biomedical Physics (AIFB), 88, 193–217. https://doi.org/10.1016/j.ejmp.2021.07.007
- Klatt, J.C., Sorowka, T., Kluwe, L. et al. Does a preoperative cone beam CT reduce complication rates in the surgical removal of complex lower third molars? A retrospective study including 486 cases. Head Face Med 17, 33 (2021). https://doi.org/10.1186/s13005-021-00271-5
- Kumar, M., Shanavas, M., Sidappa, A., & Kiran, M. (2015). Cone beam computed tomography - know its secrets. Journal of international oral health : JIOH, 7(2), 64–68.
- Nasseh, I., & Al-Rawi, W. (2018). Cone Beam Computed Tomography. Dental clinics of North America, 62(3), 361–391. https://doi.org/10.1016/j.cden.2018.03.002
- Patel, S., Brown, J., Pimentel, T., Kelly, R. D., Abella, F., & Durack, C. (2019). Cone beam computed tomography in Endodontics - a review of the literature. International endodontic journal, 52(8), 1138–1152. https://doi.org/10.1111/iej.13115
- Venkatesh, E., & Elluru, S. V. (2017). Cone beam computed tomography: basics and applications in dentistry. Journal of Istanbul University Faculty of Dentistry, 51(3 Suppl 1), S102–S121. https://doi.org/10.17096/jiufd.00289
- Weiss, R., 2nd, & Read-Fuller, A. (2019). Cone Beam Computed Tomography in Oral and Maxillofacial Surgery: An Evidence-Based Review. Dentistry journal, 7(2), 52. https://doi.org/10.3390/dj7020052
Foto: Shutterstock.com
Raksts publicēts „Ārsts.lv” 2024. gada maija numurā!
Portālā "Ārsts.lv" publicēto rakstu pārpublicēšana iespējama tikai, saskaņojot ar portāla redakciju!