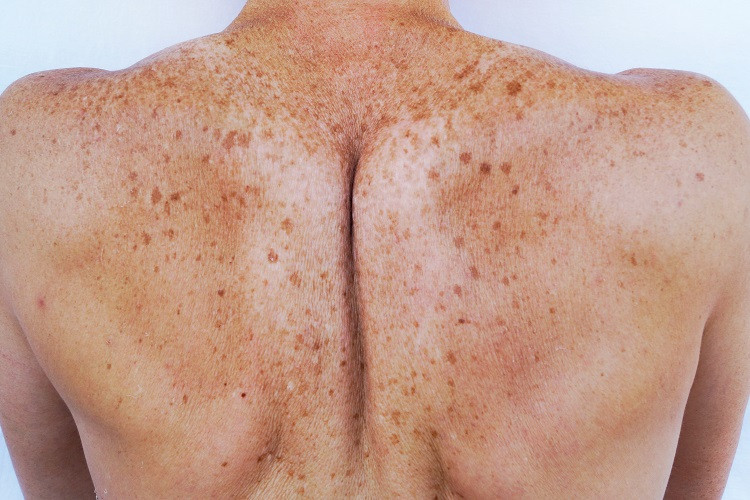
Laura Freiberga, Alise Matuzala: Hiperpigmentācija
Hiperpigmentācija ir vispārīgs termins, kas atspoguļo dažādus ādas stāvokļus, kad ādas krāsa kļūst tumšāka. Tā var būt tikai nelielā ķermeņa daļā kā lokalizēta jeb izolēta hiperpigmentācija, kas raksturojas kā atsevišķs plankums, vai arī var aptvert plašas zonas kā izkliedēta jeb difūza hiperpigmentācija, iesaistot pat visu ķermeņa ādu. Vairumā gadījumu hiperpigmentācija nav dzīvībai bīstama, tomēr kosmētisku iemeslu dēļ tā var radīt diskomfortu, kā arī retākos gadījumos var liecināt par nopietnāku slimību, tādēļ liela nozīme ir precīzai diagnostikai.
Fizioloģiskais process
Hiperpigmentācija ir rezultāts tam, ka pigmenta šūnas melanocīti ražo pārmērīgu pigmenta melanīna daudzumu. Pastiprinātas melanīna produkcijas dēļ tas var nogulsnēties epidermā, dermā vai arī abos ādas slāņos, attiecīgi piešķirot ādai tumšāku nokrāsu.
Hiperpigmentācija apzīmē palielinātu melanīna daudzumu
Iemesli
Hiperpigmentācijas attīstību var izraisīt gan iekšējo, gan ārējo faktoru ietekme. Visbiežāk sastopamie cēloņi ir:
- saules ultravioleto staru iedarbība. Uz ādas vērojami brūni, dzeltenbrūni nelieli plankumi, tie ir labi norobežoti un rodas vietās uz ādas, kas ir pārmērīgi pakļauta saules stariem jeb saulei pakļautās ķermeņa vietās. Elementi visbiežāk vērojami uz sejas, kakla, rokām, muguras. Biežāk novēro vecāka gadagājuma cilvēkiem vai tiem, kuru āda bijusi ilgstošā saules iedarbībā. Tos sauc par solāriem lentigo, saules plankumiem, nereti par vecuma plankumiem, jo elementu korelācija palielinās līdz ar vecumu;
- ādas iekaisums. Pēciekaisuma hiperpigmentācija izpaužas kā tumšākas nokrāsas āda iepriekšējās traumas, ievainojuma vai ādas iekaisuma vietās. Var rasties iekaisīgu ādas slimību rezultātā, piemēram aknes, kā arī var rasties kā blakne pēc dažādām terapeitiskām manipulācijām. Cilvēkiem ar tumšāku ādas tipu ir lielāks risks attīstīties pēciekaisuma hiperpigmentācijai, salīdzinot ar tiem, kuriem ir gaiša āda;
- hormonālas izmaiņas. Estrogēna ietekmē grūtniecības laikā var izraisīt pastiprinātu pigmentāciju zonās, kas jau ir tumšākas nekā pārējā āda, - kā uz krūtsgaliem, oreolām, dzimumorgāniem. Vēdera baltā līnija (linea alba), kas sniedzas no kaunuma paugura līdz nabai vai augstāk, kļūst tumšāka un tiek saukta par melno līniju (linea nigra). Lielai daļai sieviešu grūtniecības otrajā pusē attīstās melasma, ko mēdz saukt arī par hloazmu vai “grūtniecības masku”. Melasma lielākoties skar sejas ādu (virslūpa, piere, vaigu zona), tie ir tumši brūni, neregulāras formas plankumi. Melasma var izpausties ne tikai grūtniecības laikā, bet arī, piemēram, lietojot orālos kontracepcijas līdzekļus, kā arī ir nozīme tiešai saules iedarbībai, ģenētiskai predispozīcijai un citam. Melasma var mazināties gada laikā kopš hormonālā stimula beigām, tādā gadījumā to dēvē par pārejošu melasmu. Gadījumā, ja melasma saglabājas ilgāk par gadu, to diagnosticē kā persistējošu melasmu, ko iespējams ārstēt ar dažādām metodēm;
- reakcija uz medikamentiem. Ādas hiperpigmentācija var veidoties kā reakcija uz dažādu medikamentu lietošanu. Pigmentācija var būt lokalizēta vai difūza un visbiežāk izzūd, pārtraucot medikamenta lietošanu. Jāpiemin, ka ir retāki gadījumi, kad hiperpigmentācija paliek ilgstošu laiku pat pēc zāļu lietošanas pārtraukšanas. Hiperpigmentēta var kļūt ne tikai āda, bet arī gļotāda un arī nagi. Medikamentu klāsts, kas var izraisīt dažādus pigmentācijas traucējumus, ir plašs. Visbiežāk tie ir ķīmijterapijas līdzekļi, pretmalārijas zāles, antipsihotiķi, kas var radīt pelēcīgu ādas nokrāsu. Ādas pigmentāciju var ietekmēt medikamenti, kas regulē sirdsdarbību, kā, piemēram, amiodarons, un pat tik bieži lietotie nesteroīdie pretiekaisuma līdzekļi. Iepriekš minēto melasmu var pastiprināt arī orālie kontracepcijas līdzekļi, kā arī hiperpigmentētāki var kļūt krūtsgali un dzimumzīmes jeb nēvusi;
- ļaundabīgi procesi. Jau iepriekš minētie lentigo solaris, jeb tautā sauktie vecuma plankumi, ir nekaitīgi, taču tie liecina, ka persona dzīves laikā ir ilgstoši uzturējusies tiešos saules staros. Hronisks saules bojājums ir viens no riska faktoriem ļaundabīgu veidojumu attīstībai. Uzmanību jāpievērš veidojumiem, kas sāk mainīt krāsu, paliek tumšāki, nevienmērīgi pigmentēti, kas izceļas uz apkārtējo veidojumu fona, jo tas var liecināt par ļaundabīga veidojuma attīstību. Uz sejas šādi var izpausties lentigo maligna jeb sejas ādas melanoma, kas lokalizējas ādas virsējā – epidermas – slānī. Ir svarīgi šādus veidojumus laikus pārbaudīt pie speciālista;
- citas saslimšanas. Pārmaiņas ādas pigmentācijā var arī būt marķieris citu orgānu sistēmu patoloģijai. Nopietnāki hiperpigmentācijas cēloņi ir Adisona slimība un hemohromatoze. Biežākas metabolas saslimšanas, kā, piemēram, cukura diabēts, insulīna rezistence un aptaukošanās var radīt ādas pigmentācijas izmaiņas, ko sauc par acanthosis nigricans.
- Adisona slimība ir saistīta ar virsnieru garozas funkciju mazspēju, kur viena no klīniskām izpausmēm ir pastiprināta ādas un gļotādas pigmentācija. Tā ir ģeneralizēta, vairāk uz saules pakļautām ķermeņa zonām un vietām, kur ir paaugstināts spiediens kā ceļi, elkoņi, mugura, kā arī ādas krokās, rētās. Ādai raksturīga bronzas nokrāsa.
- Hemohromatoze ir slimība, kuras dēļ organismā ir pastiprināta dzelzs uzkrāšanās. Hiperpigmentācija ir izteiktāka uz dzimumorgāniem, ādas krokās un saulei pakļautās vietās.
- Acanthosis nigricans izpaužas kā sabiezēti pastiprinātas pigmentācijas laukumi tādās vietās kā paduses, ceļu locītavas, elkoņu locītavas iekšējas virsmas, kā arī kakla mugurpusē, vietās, kur ir ādas krokas. Šādas ādas izmaiņas var liecināt par endokrīnās sistēmas darbības traucējumiem, piemēram, insulīna rezistenci, policistisko olnīcu sindromu, cukura diabētu.
Mazs plankums ne vienmēr ir labs!
Svarīgi apzināties, ka ir vairāki iespējamie hiperpigmentācijas iemesli un ir nozīmīgi noteikt pareizo, galīgo diagnozi, tāpēc nepieciešama diagnostika. Ja novēro ādas krāsas izmaiņas, ja ir kaut tikai pavisam niecīgs, brūns elements, tas pareizi jānovērtē ārstam-speciālistam. Objektīvi ādas hiperpigmentētu veidojumu identificē, izmantojot optisko dermatoskopu, jo ir jāizslēdz ļaundabīgs ādas process, kas bieži skar fotobojātu ādu.
Prevencija
Ņemot vērā, ka visbiežākais hiperpigmentācijas iemesls ir pārmērīga saules iedarbība, tad primārais profilaktiskais pasākums ir ādas aizsardzība no saules. Svarīgi izmantot ikdienā plaša spektra saules aizsargkrēmu ar SPF 30 vai augstāku, un tam jāsatur fizikālais filtrs (titāna dioksīds, cinka oksīds). Liela nozīme ir pareizai saules aizsargkrēma izmantošanai - tas jāuzklāj pietiekamā daudzumā vismaz 30 minūtes pirms došanās ārā un jāatceras atkārtot aplikāciju ik pēc divām stundām. Jāievēro arī citi aizsardzības pasākumi, kā, piemēram, jāvalkā cepures ar platām malām, saulesbrilles, aizsedzošs apģērbs un jāizvairās no saules dienas laikā, kad tā ir visintensīvākā. Mūsdienās viedtelefonos laika ziņu aplikācijās pieejams ultravioletais jeb UV indekss. UV indekss liecina par saules staru intensitāti. Ja UV indekss jau sasniedz trīs līdz četri, vēlams izvairīties no ilgstošas atrašanās tiešos saules staros. Ieteicams meklēt ēnu, lietot saules aizsarglīdzekļus un nosedzošu apģērbu.
Hiperpigmentācijas terapijas pamatā ir preventīva pieeja
Terapija
Hiperpigmentācijas terapiju var iedalīt divos posmos – prevencijā, kas ietver aizsardzību no UV starojuma, un pigmenta likvidēšanā ar dažādām ķīmiskām vielām, kā arī uz enerģijas izmantošanu balstītām ierīcēm (EBD). To ārstēšana atšķiras atkarībā no pigmentācijas veida un dziļuma. Diagnozi nosaka ārsts - dermatologs, ievācot anamnēzi, veicot optisko dermatoskopiju, tādējādi nosakot pigmenta dabu un izslēdzot ļaundabīgus procesus.
Lokālā terapijā izmanto dažādas ķīmiskās vielas – skābes, C vitamīnu, balinošas vielas, kā arī tirozīnāzes inhibitorus jeb vielas, kas bloķē melanīna sintēzi.
- Skābes. Ar pierādītu iedarbību pigmenta mazināšanā pielieto tādas skābes kā azelaīnskābe 10 līdz 20% un kojskābe 1 līdz 4%, kas mazina melanīna sintēzi, bloķējot tirozināzi, kā arī samazina iekaisuma procesus. Glikolskābe dažādās koncentrācijās pieejama gan ikdienas kopjošos līdzekļos, gan lielākā koncentrācijā tiek lietota ķīmiskajos pīlingos. Glikolskābe veicina ādas virsējā slāņa atlobīšanos un epidermas atjaunošanos. Askorbīnskābei jeb C vitamīnam piemīt antioksidantu un fotoprotektīvas īpašības. Šīs vielas pieejamas daudzos ikdienas ādas kopšanas produktos.
- Hidrohinons. Tā darbības pamatā ir tirozināzes inhibēšana un citotoksiska iedarbība uz melanocītu šūnām. Koncentrācijā 2 līdz 4% to iestrādā krēmā un jau gadiem ilgi tas ir viens no hiperpigmentācijas pamatterapijas galvenajiem preparātiem.
- Tiamidols. Tiamidols efektīvi samazina melanīna veidošanos, bloķējot enzīmu tirozināzi, kas pārvērš aminoskābi tirozīnu melanīnā. Tādējādi tiek transportēts mazāk melanīna no ādas bazālā slāņa uz virsējiem slāņiem, pakāpeniski pigmenta plankumi paliek blāvāki.
- Pīlingi. Ķīmiskos pīlingus visbiežāk veic ar augstas koncentrācijas skābēm, piemēram, trihloretiķskābi, salicilskābi, mandeļskābi, kā arī, izmantojot skābju savienojumu, ko sauc ar Jessner pīlingu. Pēc šīm procedūrām iespējams ādas apsārtums un lobīšanās.
Pigmentācijas likvidēšanai var pielietot dažādas aparātprocedūras jeb uz enerģiju balstītas ierīces:
- IPL jeb intensīvi pulsējošā gaisma. Šī ierīce emitē dažādu gaismas viļņu garumu, kas iedarbojas gan uz pigmentu, gan uz asinsvadiem. Ātrā gaismas enerģijas absorbcija uzkarsē melanīnu un veicina tā destrukciju;
- lāzeri. Atsevišķu pigmentācijas veidu gadījumā var pielietot ablatīvos lāzerus, kā, piemēram, CO2 lāzeri, ar kuru var veikt ādas virsējā slāņa slīpēšanu. Šī metode labi iedarbojas lentigo solaris gadījumos. Pigmenta likvidācijai izmanto arī neodīmija (Nd:YAG) lāzeri, kas darbojas impulsa režīmā (Q-switched). Šis lāzeris iedarbojas uz konkrētu hromoforu – melanīnu dažādos ādas līmeņos.
Labākā efekta sasniegšanai visbiežāk ir nepieciešama kombinēta pieeja – gan lokāla terapija, gan kāda no aparātprocedūrām. Ir jāapbruņojas ar pacietību, jo rezultāta sasniegšanai nepieciešams laiks un vairāku procedūru veikšana pēc noteikta laika intervāla.
Foto: Shutterstock.com
Raksts publicēts „Ārsts.lv” 2024. gada jūnija numurā!
Portālā "Ārsts.lv" publicēto rakstu pārpublicēšana iespējama tikai, saskaņojot ar portāla redakciju!