Lāsma Lapiņa: Pārtikas alerģija – kas par to jāzina
Eiropas valstīs novērojama tendence ik gadu palielināties alerģisko slimību, tostarp pārtikas alerģijas, slimnieku skaitam. Tomēr ne vienmēr pacientu sūdzības, kas biežāk saistītas ar kuņģa un zarnu trakta darbības traucējumiem un ādas izsitumiem, ir ierosinājusi alerģiska iekaisuma reakcija pret kādu no uzturproduktiem, bet gan citas minēto orgānu slimības, tāpēc noskaidrosim, kas īsti ir pārtikas alerģija, kā tā izpaužas, kā norit tās diagnostika un ārstēšana.
Uztura alerģija ir imunoloģiska tipa hipersensitivitātes reakcija jeb, citiem vārdiem sakot, organisma paaugstināta jutība pret uzturu, kas izraisa audu iekaisumu un dažādus klīniskos simptomus. Tās attīstībā ir iesaistīti vairāki faktori, piemēram, iedzimtība, apkārtējās vides ietekme, imūnās sistēmas darbības traucējumi, vīrusu infekcijas, parazītu invāzija, zarnu kairinājums, ko rada pārtikas piedevas, krāsvielas, alkohols utt., un tā būtiski ietekmē cilvēku dzīves kvalitāti, ierosinot noteiktus simptomus, kuri atkarīgi no alerģiskās reakcijas veida. Bērniem pārtikas alerģija novērojama biežāk nekā pieaugušajiem, un arī klīniskās izpausmes mēdz noritēt atšķirīgi.
Runājot par alerģiskajām reakcijām, tiek izšķirti vairāki to veidi atkarībā no imunoloģiskā mehānisma – ātrā tipa reakcijas (I tipa jeb imūnglobulīna E ietekmētas reakcijas), kas parasti rodas dažu minūšu vai dažu stundu laikā, un vēlīnā tipa reakcijas (III un IV tipa jeb imūnglobulīna G, imūno kompleksu, komplementa sistēmas un T šūnu ietekmētas imūnreakcijas), kas rodas vairāku stundu līdz dažu dienu laikā pēc produkta apēšanas. Par pseidoalerģiju tiek runāts, ja simptomus provocējošais produkts tieši ietekmē šūnas (tuklās šūnas un bazofilos leikocītus) un ierosina bioloģiski aktīvo vielu izdalīšanos no tām, kas, savukārt, nosaka alerģijai raksturīgo simptomu attīstību, neierosinot specifisku imunoloģisku reakciju. Arī paši pārtikas produkti, piemēram, zemenes, avenes, plūmes, kivi, konservēti augļi, dažādi sieri, vēžveidīgie, makreles, tuncis un daudzi citi produkti, ir bagāti ar bioloģiski aktīvām vielām, kas, nonākot organismā lielā daudzumā, spēj izraisīt konkrētos simptomus.
Pārtikas alerģiju var izraisīt daudzi un dažādi uztura produkti – dārzeņi, augļi, ogas, garšaugi, sēklas, gaļa utt. –, tāpēc sīkāk apskatīsim biežāk sastopamos alergēnus.
Biežākie pārtikas alerģijas ierosinātāji
Govs piens – alerģija pret pienu biežāk sastopama bērniem agrīnā vecumā un lielākajai daļai izzūd līdz gada vecumam. Noteikti jāizšķir, vai alerģija ir pret piena karstumizturīgajiem vai karstumneizturīgajiem olbaltumiem, jo tas būtiski ietekmēs diētas ierobežojumus. Pastāv mīts, ka bērniem, kuriem ir alerģija pret govs pienu, ieteicams to aizvietot ar kazas pienu, bet patiesībā lielākajam vairākumam pacientu ar govs piena alerģiju ir arī alerģija pret kazas pienu, jo abu produktu olbaltumu molekulārā struktūra ir līdzīga. Pieaugušajiem sūdzības, kas saistītas ar kuņģa un zarnu trakta darbības traucējumiem pēc piena produktu lietošanas uzturā, biežāk izraisa piena nepanesība jeb intolerance, kuru ierosina nepietiekama laktozi šķeļošā enzīma (laktāzes) izdalīšanās tievajās zarnās, tomēr arī pieaugušajiem dažkārt tiek noteikta patiesa alerģija pret pienu.
Olas – arī alerģija pret olām biežāk sastopama bērniem. Tāpat kā pienam, arī olām izšķir karstumizturīgos un karstumneizturīgos olbaltumus. Visstiprākais alergēns ir olas baltums, kam ir līdzīga molekulārā struktūra ar putnu seruma antigēniem, kas savukārt nosaka to, ka cilvēkiem ar alerģiju pret vistu olām var būt (bet ne vienmēr) arī alerģiska reakcija pret vistas gaļu. Alerģija pret olām ir noturīgāka par piena alerģiju, tomēr arī tā lielākai daļai bērnu izzūd līdz 4 gadu vecumam.
Vēl pie biežākajiem pārtikas alergēniem pieder kviešu milti, soja, rieksti. Runājot par pēdējiem – cilvēki dzīves laikā reti zaudē reaktivitāti pret riekstiem, turklāt to izraisītās alerģiskās reakcijas mēdz būt smagas un pat dzīvībai bīstamas.
Zivis satur karstumizturīgu alergēnu, un alerģiskās reakcijas var rasties, ne tikai apēdot šo produktu, bet arī ieelpojot zivju izgarojumus. Arī alerģija pret zivīm saglabājas mūža garumā un var ierosināt dzīvībai bīstamus simptomus.
Pārtikas alerģijas klīniskās izpausmes
Kā jau minēts, tās atkarīgas no imūnās reakcijas mehānisma – ātrā tipa reakcijas parasti parādās dažu minūšu līdz divu stundu laikā, bet vēlīnās reakcijas 24–48 stundu laikā, turklāt simptomi var būt atkarīgi no apēstā alergēna daudzuma, slimnieka vecuma, orgānu sistēmas, kuras skar alerģiskā reakcija. Turpmāk tekstā aplūkosim pārtikas alerģijas izpausmes pēc imūnās reakcijas veida un alerģiskā iekaisuma skartās orgānu sistēmas.
Ātrā tipa (IgE) reakcijas
Gremošanas orgānu sistēma. Kuņģa un zarnu trakta simptomi, kas var norādīt uz pārtikas alerģiju, ir: lūpu, mēles un smaganu tūska, mutes un rīkles nieze, slikta dūša, vemšana, vēdersāpes, diareja jeb šķidra vēdera izeja. Pārtikas alerģija var ierosināt orālās alerģijas sindromu (mutes nieze un/vai stīvums, var būt lūpu, mēles un mutes gļotādas tūska), čūlas mutē, alerģisko eozinofilo ezofagītu (barības vada gļotādas iekaisumu), alerģisko eozinofilo gastrītu (kuņģa gļotādas iekaisumu), alerģisko eozinofilo gastroenterītu (kuņģa un zarnu gļotādas iekaisumu), zīdaiņu kolikas, gastrointestinālu anafilaksi, kurai raksturīga spilgta klīniskā aina ar vemšanu, caureju un krampjveidīgām vēdersāpēm.
Elpošanas orgānu sistēma – rinokonjunktivīts (deguna nieze, tecēšana, deguna gļotādas tūska un apgrūtināta elpošana caur degunu, papildus var būt acu nieze, apsārtums un asarošana), balsenes tūska, klepus, elpas trūkums, sēkšana, astma.
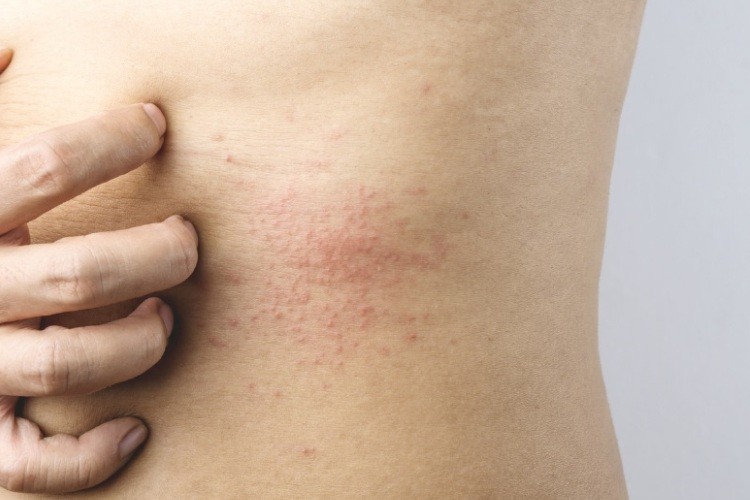
Āda – akūta vai retos gadījumos hroniska nātrene, angioedēma (lūpu, sejas, plakstu, smaganu tūska), ādas piesārtums, nieze, atopiskā dermatīta paasinājums.
Vispārēja reakcija – anafilakse, kas ir dzīvībai bīstams stāvoklis, kam raksturīga vairāku orgānu sistēmu iesaiste alerģiskā iekaisuma procesā un prasa tūlītēju rīcību – adrenalīna intramuskulāru ievadīšanu un papildu terapiju stacionārā.
Vēlīnās (ne-IgE) reakcijas
Gremošanas orgānu sistēma – šajā gadījumā pārtikas alerģija var ierosināt kuņģa skābes atvilni, biežu un šķidru vēdera izeju vai tieši pretēji – aizcietējumu, asiņainu, gļotainu vēdera izeju, vēdersāpes, anālās atveres rajona iekaisumu. Ar vēlīnā tipa alerģisko reakciju saistītas šādas slimības: uztura izraisīts enterokolīts (tievās un resnās zarnas iekaisums), uztura izraisīts proktokolīts (resnās zarnas iekaisums), uztura izraisīta enteropātija, kam raksturīga “celiakijai līdzīga” vemšana, steatoreja (paaugstināts tauku daudzums izkārnījumos), ķermeņa masas zudums, malabsorbcija.
Āda – piesārtums, nieze, kontaktdermatīts, atopiskā dermatīta paasinājums, herpesveida dermatīts, kas izpaužas ar pūšļveidīgiem, stipri niezošiem izsitumiem augšdelmu, augšstilbu un sēžamvietas rajonā.
Elpošanas orgānu sistēma – Heinera sindroms ir plaušu slimība, kas rodas piena olbaltumu un IgG antivielu imūno kompleksu veidošanās dēļ, un tai raksturīga dzelzs deficīta anēmija, malabsorbcija, recidivējoši infiltrāti plaušās.
Citi. Alerģija pret uzturu var ierosināt arī neiroloģiskus simptomus – galvassāpes, migrēnu, miega traucējumus, nogurumu, kā arī dzelzs deficīta anēmiju, olbaltumu deficītu, bērniem sliktu svara dinamiku un augšanas aizturi, raudāšanu, aizkaitināmību. Retos gadījumos nieru darbības traucējumus – nefrotisko sindromu.
Diagnostika
Vissvarīgākais diagnozes noteikšanā ir precīza informācija par slimības izpausmēm, tās attīstību, novērojumiem par “aizdomīgajiem” produktiem, tāpat arī liela nozīme ir informācijai par alerģiskām slimībām iepriekš dzīves laikā, tuvāko radinieku lokā, blakusslimībām un medikamentiem, kas tiek lietoti to ārstēšanā utt. Pēc rūpīgas šo ziņu apkopošanas ārsts veic pacienta apskati, kuras laikā novērtē pārtikas alerģijai raksturīgās objektīvās pazīmes. Pamatojoties uz iepriekš iegūto informāciju, tiek nozīmēti testi alergēna precizēšanai.
Tie var būt ādas testi – ādas dūriena tests, kura laikā uz apakšdelma ādas tiek novietotas pilītes ar šķīdumiem, kuri satur noteiktu alergēna koncentrātu, un tajās ar lanceti tiek izdarīts neliels dūriens. Ādas dūriena testu izvērtē pēc 15 minūtēm, un tas tiek uzskatīts par pozitīvu, ja ir izveidojusies papula (ādas pacēlums), kas ir par 3 mm lielāka nekā negatīvā kontrole un sakrīt ar pacienta sūdzībām, kas rodas pēc attiecīgā produkta lietošanas. Ja ir izveidojusies papula, bet pacients nav novērojis pašsajūtas pasliktināšanos pēc konkrētā produkta lietošanas, alerģijas diagnoze netiek apstiprināta, tas nozīmē, ka tests šajā gadījumā norāda uz cilvēka sensibilizāciju (paaugstināta jutību bez klīniskajiem simptomiem) pret šo produktu. Līdzīgi tiek veikts arī ādas dūriena – dūriena tests, tikai tā veikšanai netiek izmantoti rūpnieciski sagatavoti alergēnu šķīdumi, bet gan pacienta atnestais pārtikas produkts, piemēram, dārzeņi vai augļi. Ar dūriena testu palīdzību iespējams noteikt tikai ātrā tipa (IgE ietekmētās) alerģiskās reakcijas. Atsevišķos gadījumos, biežāk bērniem ar atopisko dermatītu, pārtikas alerģijas vēlīno reakciju diagnostikā tiek lietots ādas aplikācijas tests. Tas tiek veikts, izmantojot nelielas, speciāli izgatavotas kameras, kurās iepildīts neliels daudzums pārtikas produktu. Tās tiek pielīmētas pie veselas ādas uz pacienta muguras. Pielīmētais plāksteris tiek noņemts pēc 48 stundām, un rezultāts tiek izvērtēts pēc 30 minūtēm un 24 stundas pēc plākstera noņemšanas. Rezultāts tiek uzskatīts par pozitīvu, ja rodas apsārtums, tūska, papulas un/vai vezikulas (pūslīši) vietā, kur atradusies kamera ar konkrēto produktu.
Ārsts var nozīmēt veikt arī laboratoriskos izmeklējumus, kas atkarīgi no pacienta vecuma, sūdzībām, objektīvās izmeklēšanas rezultātiem un ādas testu rezultātiem. Biežāk tiek nozīmēts veikt pilno asinsainu, noteikt feritīna līmeni, celiakijas diagnostiskos izmeklējumus, kopējo IgE un specifiskos IgE pret konkrētiem pārtikas produktiem (pēdējie ātrā tipa alerģiju diagnostikā), fēču analīzi, parazītu noteikšanu u.c. rādītājus. Nereti klīniskajā praksē nākas saskarties ar situāciju, kad pacients ierodas ar jau gataviem analīžu rezultātiem, kuros noteikta IgG4 antivielu koncentrācija pret pārtikas alergēniem, kas vairākumam, arī veseliem cilvēkiem, uzrāda paaugstinātus rezultātus. Šī testa veikšana alerģiju diagnostikā netiek rekomendēta, jo tā biežāk uzrāda paaugstinātus rezultātus pret tiem uzturproduktiem, ko cilvēks ikdienā vairāk lieto, bet nenorāda uz patiesu alerģijas esamību.
Alergologs var rekomendēt ieviest uztura dienasgrāmatu. Tas nozīmē, ka pacientam 2–4 nedēļu garumā jāpieraksta visi produkti, kas lietoti uzturā, un simptomi, kādi rodas pēc to lietošanas. Pēc šīs informācijas iegūšanas speciālists izvērtē “aizdomīgos” produktus un var nozīmēt diagnostisko izslēgšanas-provokācijas testu, kas nozīmē to, ka konkrētais/-ie produkti uz noteiktu laiku (uz 1–2 nedēļām, ja ir ātrā tipa reakcijas, uz 4–6 nedēļām, ja ir vēlīnā tipa reakcijas) tiek izslēgti no uztura un vērtēta simptomu dinamika. Ja simptomi mazinās, tiek veikts provokācijas tests – pēc alergologa noteiktas shēmas (pieaugušajiem) vai dienas stacionārā (bērniem) konkrētais produkts pamazām, pakāpeniski palielinot tā daudzumu, tiek dots pacientam un vērtēta simptomu attīstība. Vēl precīzākai diagnostikai bērniem iespējams veikt dubultaklo, placebo kontrolēto pārtikas provokācijas testu, kas sniedz vēl objektīvākus un ticamākus provokācijas testa rezultātus. Provokācijas testus var izmantot arī alerģiskās slimības dinamiskai novērošanai, jo bērniem nereti alerģija izzūd pati no sevis. Šajā gadījumā ik pēc 6 mēnešiem vai pēc gada pārtikas provokācijas tests var tikt atkārtoti izmantots, lai noteiktu, vai bērnam alerģija saglabājusies un vai nepieciešams turpināt eliminācijas diētu (tās aprakstu skatīt zemāk tekstā), vai alerģija ir izzudusi un ir iespējams atsākt produkta lietošanu ikdienas uzturā.
Pārtikas alerģijas ārstēšana
Visefektīvākā ārstēšanas un profilakses metode ir eliminācijas diēta, kas pēc būtības nozīmē “vainīgā” produkta vai vairāku produktu izslēgšanu no uztura. Atkarībā no alerģiskās reakcijas izpausmēm jābūt ļoti uzmanīgiem, pērkot gatavus produktus veikalā, jo tie var saturēt “bīstamo” alergēnu, tāpēc rūpīgi jāiepazīstas ar kārotā produkta sastāvdaļām. Tāpat ieteicams izvairīties no produktiem, kas satur lielu daudzumu pārtikas piedevu vai bioloģiski aktīvu vielu.
Simptomu mazināšanai atkarībā no klīniskās ainas ārsts var nozīmēt atbilstošu medikamentozo terapiju, piemēram, prethistamīna līdzekļus, fermentu preparātus, glikokortikosteroīdus, inhalatoru lietošanu astmas gadījumā utt. Ja ir smagas vispārējas reakcijas, ja bijusi anafilakse pēc pārtikas produkta ēšanas, pacientam vienmēr tiek nozīmēts adrenalīns un veikta apmācība tā lietošanā.
Pārtikas alerģijas profilakse
Primārā profilakse – pasākumu kopums, kas veicams grūtniecības plānošanas, bērniņa gaidīšanas periodā un jaundzimušajiem, lai samazinātu alerģisko slimību attīstības risku. Lai grūtniecība un bērniņa attīstība noritētu veiksmīgi, plānojot grūtniecību, smēķētājām noteikti jāatmet smēķēšana, kā arī jānovērš pasīvā smēķēšana. Speciālas hipoalerģiskas diētas ievērošana nav ieteicama, jo tā var kaitēt pašai grūtniecei un kavēt bērniņa attīstību. Grūtniecēm par vērtīgu tiek uzskatīta papildu zivju eļļas lietošana, jo tā mazina ar alerģiskajām reakcijām saistīto citokīnu daudzumu nabassaitē. Tikko dzimušam bērniņam tiek ieteikta krūts zīdīšana un laikus sākta pakāpeniska piebarošana no četru mēnešu vecuma. Alerģisko slimību profilaksei ieteic uzlabot zīdaiņu zarnu mikrofloru ar probiotikām. Diemžēl probiotiku lietošana mazina tikai atopiskā dermatīta attīstību, bet neietekmē sensibilizāciju pret alergēniem. Ir pētījumi, kuros pierādīta D vitamīna (arī grūtniecības laikā) pozitīvā iedarbība alerģisko slimību riska mazināšanā, tomēr augstām D vitamīna devām ir tieši pretēja iedarbība – “kas par daudz, tas par skādi”.
Sekundārā profilakse – tās princips ir aizkavēt esošās alerģiskās slimības attīstību. Eliminācijas diēta pašlaik ir visefektīvākā ārstēšanas un profilakses metode – tiek izslēgts konkrētais uzturprodukts vai vairāki produkti, kuru sastāvā ir vainīgais alergēns vai bioloģiski aktīvās vielas. Nepamatota uzturproduktu izslēgšana var nodarīt kaitējumu, jo bērns ne vien nesaņem nepieciešamās uzturvielas, bet arī netiek “trenēta” imūntolerance, kas veidojas tieši ar gremošanas orgānu palīdzību. Bērniem ar atopisko dermatītu ilgstoša produktu izslēgšana no uztura var veicināt sensibilizāciju pret alergēniem caur bojāto ādu, tāpēc bērns laika gaitā var kļūt alerģisks pret aizvien jauniem produktiem. Tādēļ, ja bērniņam ir atopiskais dermatīts, būtiska nozīme it tieši ādas kopšanai, lai uzturētu ādas barjerfunkciju un nepieļautu sensibilizāciju pret citiem alergēniem.
Pašlaik pasaulē norisinās daudzi pētījumu uzturproduktu specifiskās imūnterapijas jomā, jo ar tās palīdzību iespējams ierosināt imūntoleranci pret alerģiju izraisošo pārtikas produktu, kavēt slimības attīstību un mazināt slimības radītos simptomus. Kaut gan alergēnspecifisko imūnterapiju ar lieliskiem rezultātiem plaši izmanto aeroalergēnu, piemēram, ziedputekšņu, mājas putekļu ērcīšu, dzīvnieku un plēvspārņu indes ierosināto alerģisko slimību terapijā, pārtikas alerģisko slimību ārstēšanā tā pagaidām vēl netiek lietota praksē.