Kārlis Rācenis, Katrīne Vecvagare: Sirds veselība un hroniska nieru slimība
Kardiovaskulāra slimība un hroniska nieru slimība bieži ir līdzās pastāvošs izaicinājums mūsdienu medicīnai. Varētu teikt, ka tās viena otru ierosina, veicina un saasina. Tomēr labā ziņa ir tā, ka, zinot, laicīgi pamanot un mazinot slimību riska faktorus, kā arī ievērojot pareizu terapiju, pacienti var panākt gan hroniskas nieru slimības lēnāku attīstību, gan mazināt kardiovaskulāro slimību risku, tādējādi pagarinot kvalitatīvi nodzīvotos dzīves gadus.
Kas ir hroniska nieru slimība?
Nieres organismā veic vairākas svarīgas funkcijas – izvada no organisma vielmaiņas metabolītus, medikamentu metabolisma galaproduktus un slāpekli saturošas vielas. Tās regulē organisma homeostāzi, uzturot osmotisko spiedienu un skābju-bāzu līdzsvaru normas robežās, kā arī izdala asinīs bioloģiski aktīvas vielas, piemēram, eritropoetīnu, kas nepieciešams sarkano asinsķermenīšu veidošanai. Tāpat nieres ir svarīgs posms asinsspiediena regulācijas procesā un D vitamīna aktīvo formu sintēzē. Apmēram divi miljoni nefronu (nieres funkcionālā vienība) ik dienu veic virkni dzīvībai svarīgu uzdevumu, bez kuriem organisma funkcionēšana nebūtu iedomājama.
Hroniska nieru slimība ietver sevī dažādus patofizioloģiskus procesus, kas saistīti ar nefronu skaita samazināšanos, traucētām nieru funkcijām un progresējošu glomerulārās filtrācijas ātruma (GFĀ – ātrums, ar kādu nieres filtrē asinis) samazināšanos. Sākotnēji ir kāds etioloģiskais faktors, kas rada nieru bojājumu. Pēc tam seko nieru adaptācijas periods, kas var ilgt daudzus gadus – orgāns pielāgojas radītajam bojājumam. Taču pēc laika šis mehānisms izsīkst un, palielinoties spiedienam nierēs, mainās to arhitektūra, tās sklerotizējas un zaudē spēju funkcionēt. Iespējami arī citi patofizioloģiskie procesi, piemēram, imūnās sistēmas radīts nieru kamoliņu iekaisums (glomerulonefrīts) vai arī autosomāli dominanta nieru policistoze jeb iedzimta cistu veidošanās nierēs.
Tas arī izskaidro, kāpēc ilgus gadus pacienti nekādas sūdzības nejūt un slimību iespējams atklāt tad, kad nieru bojājuma pakāpe jau ir kritiska. Kopumā slimības simptomi ir ļoti dažādi un bieži sākumā nespecifiski – nogurums, urinēšana nakts laikā, arteriālā hipertensija, samazināta apetīte, kas var rezultēties svara zudumā, elpas trūkums, ādas nieze, galvassāpes, muskuļu krampji, tūska, hematūrija jeb asins piejaukums urīnā, erektilā disfunkcija vīriešiem un citi.
Pastāv vairāki veidi, kā šādu diagnozi var noteikt. Vienā gadījumā ārstam jāapstiprina nieru bojājums, konstatējot izmainītus nieru bojājuma marķierus pēc urīna analīzēm vai veicot nieru biopsiju – neliela nieres audu parauga analīzi. Otrajā gadījumā par to liecina glomerulārās filtrācijas ātruma samazināšanās zem 60 ml/min/1,73 m² ar vai bez citādi konstatējama nieru bojājuma. Lai sauktu to par hronisku slimību, minētajām izmaiņām jāpastāv vismaz trīs mēnešus un ilgāk.
Izmeklējumi, pēc kuriem var spriest par nieru bojājumu:
- urīna analīzes: paaugstināts proteīnu un albumīna daudzums urīnā, izmaiņas urīna sedimenta mikroskopijā;
- glomerulārās filtrācijas ātruma, kuru aprēķina pēc pacienta vecuma, dzimuma, ķermeņa masas un asins analīzēs noteikta kreatinīna vai cistatīna-C;
- glomerulārās filtrācijas ātruma, kas noteikts, izmantojot radioloģiskas metodes – nieru scintigrāfiju;
- nieru radioloģiskie izmeklējumi – ultrasonogrāfija, datortomogrāfija, magnētiskā rezonanse;
- nieru biopsija;
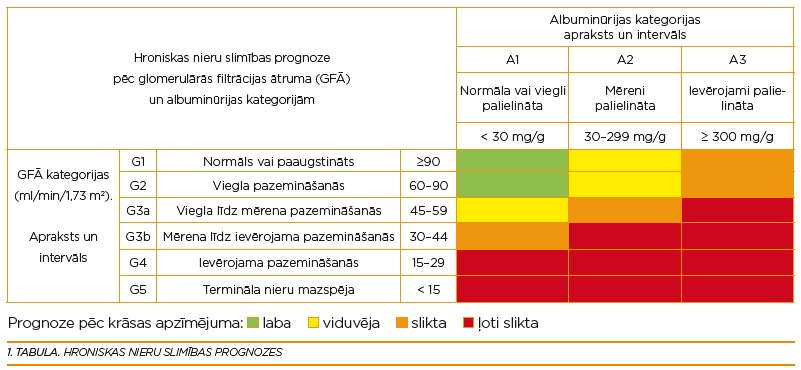
- pēc glomerulārās filtrācijas ātruma hronisku nieru slimību iespējams klasificēt piecās stadijās atkarībā no nieru funkcionālā stāvokļa, savukārt pēc albuminūrijas pakāpes – trīs kategorijās. Šie abi rādītāji var palīdzēt ārstam noteikt slimības prognozi.
Kādi ir hroniskas nieru slimības cēloņi un riska faktori?
Kā liecina ASV statistikas dati, 96% cilvēku ar nedaudz pazeminātu nieru funkciju nezina, ka viņiem šāda slimība ir, un tikai 52% ar smagu nieru bojājumu par to ir informēti. Tāpēc svarīgi runāt par šīs slimības cēloņiem un riska faktoriem.
Paradoksāli, bet visbiežāk hroniskas nieru slimības cēlonis nav meklējams pašās nierēs, bet gan citā orgānā vai orgānu sistēmā. Galvenie no tiem ir gan 1., gan 2. tipa cukura diabēts, paaugstināts asinsspiediens jeb arteriālā hipertensija, glomerulonefrīts, policistiska nieru slimība, tubulointersticiāls nefrīts un citi.
Savukārt izolētas hroniskas nieru slimības riska faktorus var iedalīt divās grupās: ietekmējamajos un neietekmējamajos. Pie pirmajiem pieder cukura diabēts, arteriālā hipertensija, anēmija jeb mazasinība, glomerulāras un tubulointersticiālas nieru slimības, kā arī bieža nesteroīdo pretiekaisumu līdzekļu (piemēram, ibuprofēna, diklofenaka) lietošana, smēķēšana, aptaukošanās un citi. Pie otrās grupas riska faktoriem pieskaitāms pacienta vecums (hroniska nieru slimība iespējama jebkurā vecumā, bet augstākie rādītāji ir cilvēkiem, kas vecāki par 65 gadiem; turklāt nieru filtrācija, palielinoties vecumam, samazinās), dzimums (vīriešiem tā sastopama biežāk), iedzimtība, rase (afroamerikāņiem biežāk nekā cilvēkiem ar gaišu ādas krāsu) un citi.
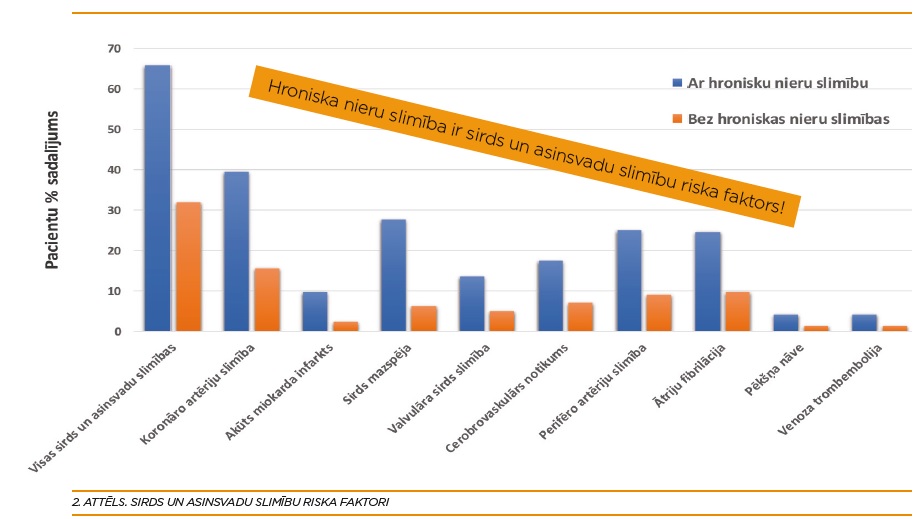
Interesanti, ka daļa kardiovaskulārā riska faktoru pacientiem ar hronisku nieru slimību ir visai līdzīgi iepriekšminētajiem. Arī tos var dalīt divās grupās (1. attēls):
1. tradicionālie, kas tiek vēl sīkāk iedalīti ietekmējamajos: lipīdu līmenis, arteriālā hipertensija, smēķēšana, cukura diabēts, fizisko aktivitāšu trūkums, nesabalansēts uzturs, adipozitāte; un neietekmējamajos: vecums, dzimums, iedzimtība;

2. netradicionālie jeb tie, kas saistīti ar hronisku nieru slimību: nātrija aizture, hiperhidratācija, anēmija, metabola acidoze, urēmija, kreisā kambara hipertrofija, endotēlija disfunkcija, iekaisums, simpātiskās nervu sistēmas paaugstināta aktivitāte, minerālu vielmaiņas traucējumi, vaskulāra kalcifikācija un imunosupresīvu medikamentu lietošana.
Kāpēc hroniskas nieru slimības paaugstina kardiovaskulāro risku?
Sākotnēji varbūt ir grūti saprast, kā tieši sirds asinsvadu slimības ir saistītas ar nieru bojājumu, bet iedziļinoties ir skaidrs, ka abas šīs problēmas iet roku rokā. Kāpēc? Jo tās abas ietekmē divi nopietni riska faktori: arteriālā hipertensija un cukura diabēts, kuri, neatkarīgi viens no otra, bojā gan sirdi, gan nieres. Tāpat abām slimībām raksturīgs kalcija un fosfora vielmaiņas traucējumi, oksidatīvais stress un hronisks iekaisums.
Nereti šo situāciju apraksta, izmantojot līdzību par vistu un olu – viena provocē otras attīstību, un pretēji. Jo smagāka ir viena slimība, jo vairāk pasliktinās otra. Arī statistiska to pierāda – apmēram vienam no trim pacientiem ar cukura diabētu un vienam no pieciem pacientiem ar arteriālo hipertensiju konstatē arī hronisku nieru slimību.
Mehānismu, kas rada nieru bojājumu un predisponē kardiovaskulārām slimībām, varētu raksturot šādi: nieru struktūras pamatelements jeb glomeruls ir veidots no sīki izlocītiem asinsvadiem, tajā sākas urīna veidošanās, tas darbojas kā filtrs, kas organismā saglabā vajadzīgās vielas, bet liekās izdala urīnā. Tas palīdz kontrolēt ūdens un sāļu vielmaiņu un regulē asinsspiedienu. Taču, ilgstoši paaugstinātais cukura līmenis cukura diabēta gadījumā vai ilgstoši paaugstinātais asinsspiediens arteriālās hipertensijas gadījumā sašaurina glomerulu veidojošos asinsvadus un pakāpeniski izmaina to uzbūvi, rada iekaisumu un vēlāk arī sklerozi. Šādas izmaiņas traucē glomerula kā filtra darbību. Rezultātā nieres nespēj nodrošināt normālu ūdens, sāļu līdzsvaru un pārējās funkcijas, kas savukārt atkal paaugstina asinsspiedienu, un tā šis apburtais loks turpinās.
Ja šie riska faktori netiek koriģēti, tad kardiovaskulārās slimības, kas var piemeklēt pacientus, ir nopietnas un nereti dzīvībai bīstamas, piemēram, stenokardija, miokarda infarkts, hroniska sirds mazspēja, cerebrāls insults, perifēro artēriju slimība, aritmija un pēkšņa kardiāla nāve. Visbiežākās no tām ir koronārā sirds slimība, hroniska sirds mazspēja, cerebrovaskulārs notikums un perifēro artēriju slimība (2. attēls).
Kādas ir terapijas iespējas?
Lai gan ieradumu maiņa bieži ir ļoti apgrūtinoša, tieši ietekmējamo un ar dzīvesveidu saistīto kardiovaskulārā riska faktoru mazināšana ir īpaši nozīmīga pacientiem ar hronisku nieru slimību. Taču liela loma ir arī ārsta kompetencei, jo, izvēloties medikamentus, jāievēro vairākas nianses.

Lai pasargātu gan nieres, gan sirdi, būtiska ir atbilstošu medikamentu izvēle.
Viens no svarīgākajiem rādītājiem, ko vēlams koriģēt, ir arteriālais asinsspiediens. Kaut gan arteriālās hipertensijas ārstēšana mazina hronisku nieru slimību progresēšanu, tā vienlaikus ir arī būtisks kardiovaskulārā riska faktors.
Mērķa arteriālais asinsspiediens pacientiem ar hronisku nieru slimību atšķiras:
- pacientiem bezcukura diabētu: < 130/80 mmHg
- pacientiem ar cukura diabēta: < 125(130)/80 mmHg.
Pirmās izvēles medikamenti ir angiotenzīna konvertējošā enzīma inhibitori jeb AKEI vai angiotenzīna II receptoru blokatori jeb ARB, kuru darbības rezultātā mazinās spiediens nierēs, līdz ar to arī to bojājums. Tātad papildus kardiovaskulārās remodelācijas jeb atjaunojošai un arteriālo asinsspiedienu pazeminošai darbībai tie saudzē arī nieres. Turklāt tie ir vienīgie medikamenti, kas pasargā no proteinūrijas, kas ir galvenais marķieris nieru bojājumam.
Būtiski ir ievērot pāris nianses:
- pacientiem ar proteinūriju (> 500–1000 mg/24 h) iesakāmi AKEI/ARB;
- pacientiem bez proteinūrijas, bet ar tūsku iesakāmi cilpas diurētiķi;
- pacientiem ar proteinūriju (> 500–1000 mg/24 h) un tūsku iesakāmi AKEI/ARB un cilpas diurētiķi;
- citas medikamentu alternatīvas ir, piemēram, beta blokatori, kalcija kanālu blokatori, centrālas darbības medikamenti;
- nekombinēt AKEI un ARB;
Lipīdu vielmaiņas traucējumu korekcija ir vienlīdz nozīmīga. Pacientiem ar hronisku nervu slimību un paaugstinātu kardiovaskulāru risku lipidogrammā (tauku līmeņa noteikšana asinīs) redzams paaugstināts kopējais, zema blīvuma holesterīns un triglicerīdi, bet pazemināts augsta blīvuma holesterīns. Pētījumi liecina, ka šādas lipīdu izmaiņas pastiprinās, pieaugot proteinūrijas līmenim un nieru bojājuma pakāpei (3. attēls). Kas attiecas uz holesterīnu pazeminošo medikamentu jeb statīnu terapiju pacientiem ar hronisku nieru slimību, viennozīmīgu atbilžu nav, tāpēc ārstam jārod labākais risinājums individuāli.

Variācijas ir šādas:
- ja pacientam ar hronisku nieru slimību nav kardiovaskulāru slimību, tad jānodrošina primāra profilakse ar statīniem;
- ja pacientam ar hronisku nieru slimību ir kardiovaskulāras slimības, tad jānodrošina sekundāra profilakse ar statīniem maksimālā tolerējamā devā vai viņš jāārstē kā pacients bez hroniskas nieru slimības;
- ja pacientam tiek veikta dialīze, statīnu terapijas ieguvumi ir ierobežoti. Tie diemžēl nemazina kardiovaskulāro risku un letalitāti. Jo mazāks glomerulārās filtrācijas ātrums jeb sliktāka nieru funkcija, jo mazāks statīnu terapijas efekts.
Ko darīt, ja nieres nestrādā?
Neskatoties uz slimības nopietnību, arī tad, ja nieru funkcija ir kritiska, pacientiem Latvijā tiek piedāvātas vairākas iespējas, kā saglabātu dzīvību un dzīves kvalitāti.
Kad pacientam tiek konstatēta hroniska nieru slimība 5. stadijā (glomerulārās filtrācijas ātrums < 15 ml/min/1,73 m2) jeb termināla nieru mazspēja, ir jāapsver nieru aizstājterapijas uzsākšana. Latvijā pieejami visi trīs tās veidi: hemodialīze, peritoneālā dialīze vai nieres transplantācija.
Nieru aizstājterapijas metode, kura ļauj izvairīties no tik bieža slimnīcu apmeklējuma, ir peritoneālā dialīze. Tajā kā puscaurlaidīga membrāna tiek izmantota vēdera plēves priekšējā siena. Procedūras sākumā pacienta vēdera dobumā caur katetru tiek ievadīts speciāls dializāta šķidrums, kurā no asinīm caur vēderplēvi izfiltrējas vielmaiņas galaprodukti. Pēc pāris stundām tie caur katetru tiek izvadīti ārā un tiek veikta jauna vēdera dobuma uzpilde.
Šai metodei ir divi veidi:
- nepārtraukta ambulatorā peritoneālā dialīze, kuru veic, uzpildot vēdera dobumu ar 2–2,5 l dializāta šķidrumu un to mainot 4–5 reizes dienā (apmaiņa aizņem 20–30 minūtes);
- automatizētā peritoneālā dialīze, kad ar speciālas ierīces palīdzību pacientam tiek nodrošināta peritoneālā dialīze, apmainot 10-20 l dializāta šķidruma, to var veikt nakts laikā (pacientam guļot) vai dienas laikā.
Lielākā priekšrocība šai metodei ir tā, ka pacients spēj peritoneālo dialīzi veikt pats, viņš var iet uz darbu un ceļot. Protams, jāatceras, ka arī šīs metodes gadījumā paredzēta ikmēneša vizīte pie nefrologa un regulāra laboratorisko izmeklējumu veikšana. Būtisks peritoneālās dialīzes pozitīvais aspekts ir spēja saglabāt pacienta atlikušo nieru funkciju.
Sabiedrībā visbiežāk zināmā metode ir hemodialīze. Pirms tās uzsākšanas tiek izveidota asinsvadu pieeja – arteriovenoza fistula, asinsvadu protēze vai hemodialīzes centrālais venozais katetrs. Hemodialīzes laikā asinis nonāk speciālā dializatorā, kurā tās tiek attīrītas caur puscaurlaidīgu membrānu no vielmaiņas galaproduktiem, elektrolītiem un ūdens. Pielietojot šo metodi, pacientiem dialīzes centrā jāierodas vismaz trīs reizes nedēļā un jāuzturas tur aptuveni četras stundas.
Trešā iespēja, ko piedāvā ārsti pasaulē un Latvijā, ir nieru transplantācija. Šī metode saistīta ar nieres pārstādīšanu no dzīva vai miruša donora un tiek uzskatīta par efektīvāko ārstēšanas veidu, jo tās rezultāts sniedz maksimālu dzīves kvalitāti un ilgāko dzīvildzi. Vairumā gadījumu pacienta niere tiek saglabāta un donora orgāns tiek pārstādīts vēdera dobuma apakšējā segmentā. Tādā veidā to var vieglāk pievienot apkārt esošajiem asinsvadiem un urīnpūslim. Visbiežāk nieru transplantāciju veic pacientiem, kuriem jau uzsākta hemodialīze vai peritoneālā dialīze, bet iespējams veikt arī preemptīvu nieru transplantāciju, ar to saprotot, ka transplantāciju veic pirms dialīzes sākšanas. Lai gan šī metode pacientos vieš cerības un patiešām ir ar labiem rezultātiem, process līdz tās realizēšanai ir gana sarežģīts. Pirmkārt, ir jāsagatavo pacients, farmakoloģiski vai ķirurģiski jāārstē koronārās sirds slimības, jānovērš infekcijas slimības, jāsamazina ķermeņa svars, ja ķermeņa masas indekss ir lielāks par 35, jānogaida, līdz tiek sasniegts remisijas periods pacientiem ar imunoloģiski mediētām slimībām. Tāpat tiek veikta rūpīga donoru izvēle, kā arī donora un recipienta saderības testi.
Kā tika minēts, visefektīvākā metode ir nieru transplantācija, bet, lai to veiktu, nepieciešams donors. Ja tāds atrodas pietiekami ātri, tad iespējams veikt preemptīvu nieru transplantāciju, bet visbiežāk pacienti tiek pierakstīti gaidīšanas rindā, un tikmēr tiek veikta hemodialīze vai peritoneālā dialīze. Šīs metodes papildina viena otru. Tā kā peritoneālā dialīze ilgāk saglabā reziduālo nieru funkciju un uztur augstāku hemoglobīna līmeni, tā būtu apsverama kā pirmās izvēles metode. Diemžēl tai ir ierobežots veikšanas laiks, jo vēderplēve var zaudēt savas filtrācijas spējas. Tāpēc pēc tās var pāriet uz hemodialīzi, un pāris gadu laikā ir ieteicams veikt transplantāciju. Tāpat iespējams nieru aizstājterapiju sākt ar hemodialīzi un pēc tam mainīt uz peritoneālo dialīzi.
Lēmums par labu kādai no metodēm jāpieņem pacientam kopā ar ārstu nefrologu, vadoties pēc medicīniskām indikācijām, kontrindikācijām un pacienta vēlmēm.
Nobeigumā jāsecina, ka hroniskas nieru slimības ārstēšanas panākumus nodrošina vairāku faktoru simbioze – paša pacienta modra attieksme pret savu veselību un ieinteresētība mazināt riska faktorus, ievērot veselīgu dzīvesveidu un regulāri kontrolēt veselības stāvokli, kā arī ārsta kompetence pielietot specifisku terapiju katram pacientam. Tāpēc galvenais ir meklēt risinājumus, jo Latvijā pacientiem, kam ir hroniskas nieru slimības dažādās stadijās, ir pieejamas praktiski visas pasaulē zināmās perspektīvās ārstēšanas metodes.
Foto: Anatomikums
Rakstu lasiet arī „Ārsts.lv” 2020. gada februāra numurā!