Iveta Golubovska: Anestezioloģija un intensīvā terapija
Iepazīstoties, cilvēki nereti jautā par manu nodarbošanos. Kad atbildu, ka esmu ārste, nākamais jautājums ir: “Ko jūs ārstējat?” Saku, ka esmu anestezioloģe, intensīvās terapijas speciāliste, reanimatoloģe un arī algoloģe. Iestājas klusuma mirklis…. Tad pajokoju, ka esmu dakteris Miedziņš, kurš iemidzina pacientus operācijas laikā. Šī daļa vairākumam sarunas biedru šķiet pazīstama, par intensīvo terapiju jāsaka, ka strādāju arī Reanimācijas nodaļā. Tas savukārt asociējas ar seriāliem ER (“Ātrā palīdzība”), “Grejas Anatomija”, ko savulaik dāsni piedāvāja televīzija, vai ainām no spriedzes filmām slimnīcās, kad mediķi skrien, veic krūšu kurvja kompresijas, lieto defibrilatoru un pēc pārdesmit sekundēm cietušais atžilbst un dzīvo tālāk, it kā nekas nebūtu noticis.
Par algologu gan biežāk neviens nav dzirdējis. Tad jāskaidro, ka algologs ir “sāpju ārsts”. Ne tas, kurš ārstē sāpīgi, bet tas, kurš ārstē visdažādākās sāpju izpausmes.
Anesteziologs lielākoties ir neredzamās frontes kareivis, kurš nodrošina iespēju ķirurgiem veikt sarežģītas operācijas. Ārstu aprindās dzirdēts joks, ka anesteziologi izvēlas šo specialitāti, jo viņi dod priekšroku gulošiem un klusējošiem pacientiem.
Anestezioloģija (sengrieķu ἀν- negatīvs prefikss, αἴσθησις – jutība, λόγος — zinātne) ir zinātne, kas pēta dažādu anestēzijas metožu izmantošanu sāpju remdēšanai un dažādu organisma dzīvībai svarīgo funkciju uzraudzīšanai perioperatīvajā periodā pirms operācijas, operācijas laikā, kā arī laikā pēc operācijas.
Mūsdienās anesteziologs, reanimatologs ir universālais speciālists, kurš ne tikai nodrošina anestēziju operācijas laikā, bet arī sniedz neatliekamo palīdzību, glābj kritiski slimos pacientus intensīvās terapijas nodaļā un ārstē akūtas pēcoperācijas sāpes.
Varbūt tas, ka esam samērā ātri savās reakcijās un spējās, daudz ko darām ar rokām un pārvaldām daudz iemaņu, pievilina daļu jauno ārstu izvēlēties šo specialitāti. Nereti studenti izvēli kļūt par anesteziologiem-reanimatologiem izdara jau 3. vai 4. kursā un mērķtiecīgi piestrādā intensīvās terapijas nodaļās, apmeklē studentu zinātniskā pulciņa nodarbības un izstrādā diplomdarbus izvēlētajā specialitātē.
Arī es, mācoties Rīgas medicīnas institūta 3. kursā, jau pēc dažām nodarbībām Paula Stradiņa Klīniskās universitātes slimnīcas Reanimācijas nodaļā sapratu, ka fascinējošā anesteziologa-reanimatologa profesija būs mana. Devos pie nodaļas virsmāsas un prasījos darbā. Sāku strādāt par sanitāri tur, kur atradās pieauguši pacienti un bērni pēc sirds operācijām un pacienti pēc asinsvadu operācijām. Darbs bija samērā skarbs – savu karjeru uzsāku, padodama pacientiem “šīberus“ un “pīles“, kā arī vakarā un no rīta viņus apmazgājot un apkopjot. Manos pienākumos ietilpa arī grīdu mazgāšana, bet reizēm bija iespēja arī “paasistēt“, ja notika atdzīvināšanas pasākumi, un tas atsvēra visu.
Ceturtajā kursā mani paaugstināja par māsu un uzticēja spiediena un pulsa mērīšanu, zāļu sagatavošanu un ievadīšanu, šķīdumu ievadīšanu, analīžu noņemšanu.
Tā laika aprīkojums un medicīniskie materiāli ir grūti salīdzināmi ar šodien lietotajiem – pirmie pacientu vitālo funkciju monitori radās tikai tad, kad mācījos jau piektajā kursā, šļirces bija atkārtoti lietojamas, sterilizējamas, pacientu šķidruma sistēmas bija izgatavotas no gumijas, savienotas ar stikla caurulītēm, venozo katetru nebija, pacientam vēnā “stāvēja” adatas un viņš nedrīkstēja kustināt roku infūzu un medikamentu ievadīšanas laikā. Sākoties Atmodai, darbs strauji mainījās – humānajā palīdzībā saņēmām gan pacientu monitorus, gan vienreizējās lietošanas aprīkojumu.
Lai samazinātu kļūdas iespēju, izvēloties anesteziologa specialitāti, vēlētos ieteikt mūsdienu anestezioloģijas guru - profesora Admir Hadzic izvirzīto piecu galveno īpašību kopumu, kas nepieciešams labam anesteziologam un vēl piecu, kuru trūkuma gadījumā nevajadzētu izvēlēties šo specialitāti. Šīs daļēji nopietnās, daļēji ironiskās sentences ir publicētas Ņujorkas reģionālās anestēzijas asociācijas mājas lapā https://www.nysora.com/
1. Apņēmība – solījums pašam sev – ikdienā sargāt pacientu dzīvības un no tā saņemt gandarījumu.
2. Drosme – ķirurgs, protams, ir uzmanības centrā, bet no brīža, kad jūs veicat ievadanestēziju, pacienta dzīvība ir burtiski jūsu rokās. Pilnībā funkcionējošais, staigājošais, runājošais cilvēks ir jums uzticējies. Viņš paļaujas, ka ievadīsit vielas, kas potenciāli ir letālas, tieši pareizajā devā, lai viņa ķermenis būtu nejūtīgs pret sāpēm visas ķirurģiskās procedūras laikā. Svārstību laikā jābūt bezbailīgam. Bailes var izraisīt panikas stāvokli, taču jums kā anesteziologam jāpaliek mierīgam un jākoncentrējas uz pacienta labklājību.
3. Pārliecība – tā rodas no apziņas, ka pārvaldāt savas prasmes. Anestezioloģija ir joma, kur nepieciešama tūlītēja lēmumu pieņemšanu. Jums ir nepārtraukti jāmācās, jūsu zināšanām un prasmēm jābūt automātiskām, lai jebkurā brīdī varat uz tām paļauties un tās izmantot.
4. Konsekvence – ja esat apņēmies būt lielisks anesteziologs, jums jāapņemas saglabāt savu kompetenci – anesteziologam, lai uzturētu savas fiziskās prasmes un paņēmienus, nepieciešama regulāra prakse.
5. Harizma – anesteziologam-reanimatologam jāspēj vadīt komandu, un viena no laba vadītāja būtiskām iezīmēm ir harizma.
Ja topošajam speciālistam nav visas piecas anesteziologam nepieciešamās īpašības, jādomā par citu specialitāti.
Jābūt vēsai galvai, kura krīzes laikā palīdzēs saglabāt mieru.
Jābūt spējai veikt vairākus uzdevumus vienlaikus.
Jābūt stabilai un veiklai rokai, spēcīgai roku-acu koordinācijai.
Jāprot iemantot pacientu uzticību.
Jābūt spēcīgām līdera prasmēm, spējai vadīt visus operāciju zālē ikreiz, kad iestājas krīze.
Anesteziologu aprindās ir plaši zināms joks: “labs ķirurgs ir pelnījis labu anesteziologu, bet sliktam tāds ir absolūti nepieciešams”.
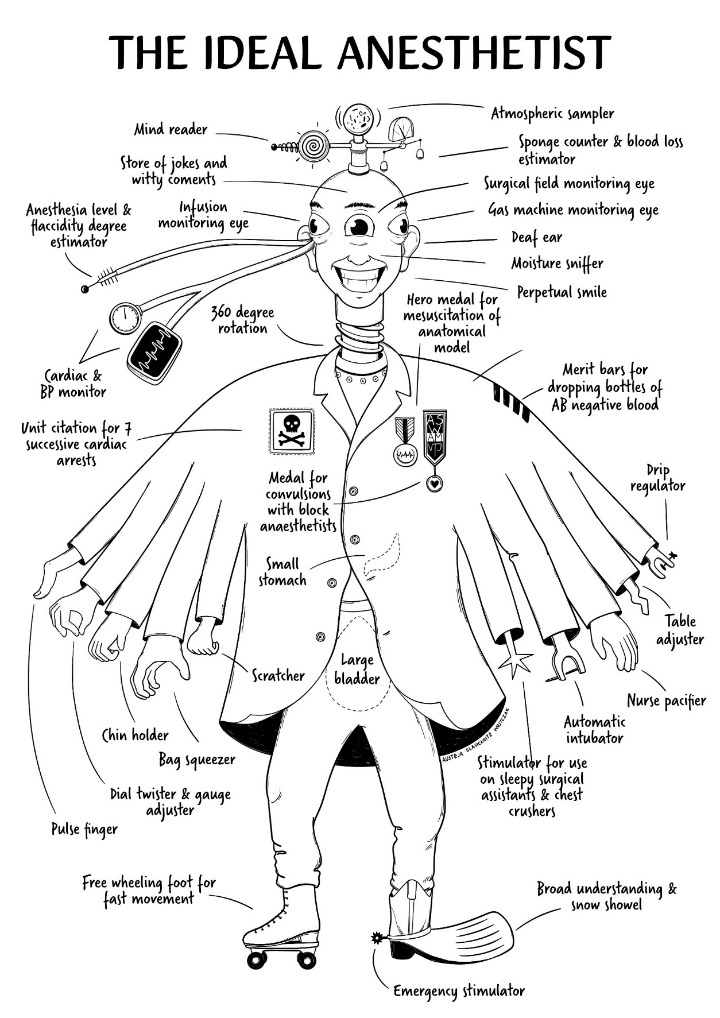
1.attēls. Ideāls anesteziologs.
Topošie anesteziologi - reanimatologi sešus gadus mācās Medicīnas fakultātē un piecus gadus rezidentūrā, kur padziļināti apgūst fizioloģiju, farmakoloģiju, anatomiju tajās robežās, kas nepieciešamas specialitātē.
Apmācība sastāv no rotāciju cikliem: dzemdību anestēzija, bērnu anestēzija, sirds operāciju anestēzija, anestēzija krūšu kurvja un asinsvadu ķirurģijai, neironestēzija, ambulatorā anestēzija, ortopēdiskā anestēzija, LOR anestēzija, intensīvā terapija, aprūpes medicīna, pirmsķirurģijas novērtēšanas klīnika, integrēta sāpju vadība, hroniskas sāpes, reģionālā anestēzija, aprūpe pēc anestēzijas, anestēzija ārpus operāciju zāles, ultrasonogrāfijas izmantošana, bronhoskopija, pētniecība un daudz kas cits.
Kas jāzina pacientiem
Pirms operācijas anesteziologs strādā ar pacientu, lai pārliecinātos, ka viņš var “tikt galā” ar anestēziju. Iegūst nepieciešamo informāciju, pārskata pacienta medicīnisko vēsturi un uzdod jautājumus.
Pacientam ir aktīvi jāpiedalās lēmumu pieņemšanā, nedrīkst to uztvert kā formalitāti. Dodoties vizītē pie anesteziologa, jāsagatavo sava medicīniskā dokumentācija – stacionāru izraksti, attēldiagnostikas oriģināli vai piekļuves paroles, ļoti svarīgs ir lietojamo medikamentu saraksts. Mūsu e-medicīnas sistēma vēl ir tālu no ideāla un mēs nevaram atrast visu informāciju par pacientu e-vidē.
Pacientam jāaizpilda pirmsanestēzijas aptauja par hroniskām saslimšanām, pārciestām operācijām, kaitīgiem ieradumiem, alerģijām, asins pārliešanām. Sarunas laikā jāizprot anestēzijas būtība, ar to saistītie riski un jāpiekrīt izvēlētajam anestēzijas veidam, parakstot informēto piekrišanu. Informētai piekrišanai (informed consent) nav tikai formāla nozīme, tas ir juridisks dokuments, kas zināmā mērā apliecina, ka pacients ir saņēmis viņu interesējošo informāciju par anestēzijas norisi un to izprot. Ideālā gadījumā ar pacienta aptauju un informāciju par anestēziju būtu jāiepazīstas vismaz mēnesi pirms operācijas. Latvijas Anesteziologu un reanimatologu asociācija (LARA) šobrīd izstrādā informācijas paketi pacientiem par dažādiem anestēzijas veidiem un to iespējamām blaknēm un komplikācijām, asinsvadu punkcijām, analgēziju dzemdībās un informāciju par anestēzijas veidiem mazo pacientu vecākiem. Informāciju ievietos LARA mājas lapā un tā būs pieejama visiem. LARA strādā arī pie vienotas un saprotamas pacientu aptaujas lapas izveidošanas, lai ķirurģiskās specialitātes ārsts varētu iedot to pacientam jau pirmsoperācijas vizītes laikā. Ideālajā variantā šo anketu varēs aizpildīt e-vidē un tā būs pieejama arī secīgi nākošo operāciju laikā.
Vienojoties par anestēzijas veidu, nonākot operāciju zālē, pacienta anestēzijas kartē minēts viņa vispārējās vai reģionālās anestēzijas veids, asinsvadu punkcijas veids (cik venozie katetri, centrālais venozais katetris, arteriālais katetris). Anesteziologam, iepazīstinot ar sevi, vēlreiz jāprecizē operācijas vieta, puse, veids, medikamentozās un citas alerģijas, kā arī jāpārrunā plānotais anestēzijas veids un atsāpināšana pēc operācijas. Pēc šīs sarunas notiek ievadanestēzijas vai reģionālās anestēzijas veikšana un operācija var sākties.
Ķirurģijas laikā, ņemot vērā, ka noris operācija, anesteziologa galvenais uzdevums ir pacienta uzraudzība. Tas ietver viņa dzīvībai svarīgo rādītāju (asinsspiediens, pulss, elpošanas frekvence, ķermeņa temperatūra, urīna daudzums, asiņošanas apmērs) kontroli, sāpju un jebkādu pacienta hronisku veselības stāvokļu pārvaldību. Attīstoties zināšanām un tehnoloģijām, varam mērīt anestēzijas dziļumu, pacienta sāpju sajūtu (analgēzijas nocicepcijas indeksu-ANI), smadzeņu skābekļa piesātinājumu, operācijas laikā, izmeklēt sirdi, veicot ehokardiogrāfiju caur barības vadu ar speciālu zondi. Visas manipulācijas un mērījumus dokumentē speciālā protokolā – anestēzijas kartē. Attīstītajās valstīs tas ir pusautomātisks process, kur lapas ir elektroniskas un tiek izdrukātas tikai nepieciešamības gadījumā, tiek reģistrēti parametri no monitoriem un digitāli ievadītas medikamentu devas.
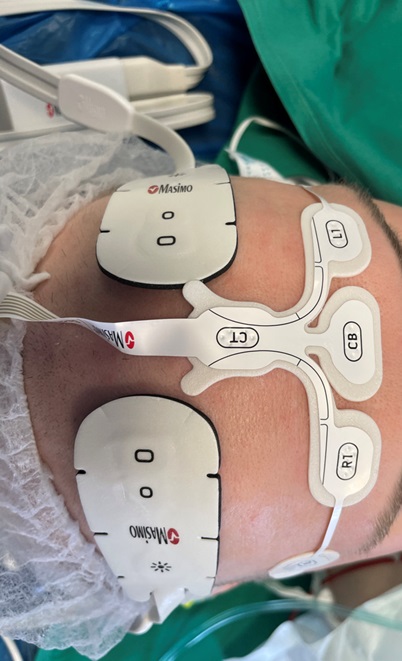
2.attēls. Sedācijas dziļuma un smadzeņu skābekļu piesātinājuma mērīšana.
Pēc operācijas anesteziologs uzrauga pacienta atveseļošanos – pārliecinās, ka viņš atgūstas no anestēzijas efekta, un nosaka, kad viņu pārvietot uz citu slimnīcas nodaļu – klīnisko vai intensīvās terapijas nodaļu, vai var doties mājās.
Ir dažādi anestēzijas veidi: vispārējā, reģionālā, vietējā, sedācijā vai to kombinācija.
Vispārējā anestēzija – pacients pirms operācijas ieslīgst dziļā mākslīgā miegā. Veic ar anestēzijas līdzekļu ieelpošanu vai intravenozu ievadīšanu.
Reģionālā anestēzija – ir nejūtīgums tajā ķermeņa daļā, kurā jāveic operācija. Veic, injicējot lokālās anestēzijas līdzekli pie nerva vai nervu kopas (perifērisko nervu bloki), vai ar lokālās anestēzijas līdzekli mugurkaula kanālā (spināla vai epidurāla anestēzija).
Vietējā anestēzija - parasti veic ķirurgs, infiltrējot audus ar lokālās anestēzijas līdzekli operācijas vietā.
Sedācija (visbiežāk lieto zobārstniecībā vai diagnostiku procedūru laikā) – pacientu ievieto fiziskās un emocionālās relaksācijas vai pat viegla miega stadijā. Veic nomierinošu līdzekļu ieelpošanas vai intravenozas injekcijas veidā.
Anestēzijas metožu izvēle atkarīga no specifikas, ķirurģiskās iejaukšanās apjoma, veicamās procedūras vai operācijas ilguma, kā arī no pacienta sākotnējā veselības stāvokļa un viņa raksturojuma. Anestēzijas metode nosaka iepriekšējas anesteziologa konsultācijas laikā.
Visizplatītākie mīti par anestēziju:
Anestēzija beigsies pārāk ātri, es pamodīšos anestēzijas laikā.
Viena no biežāk sastopamajām bailēm ir tāda, ka anestēzija kādā brīdī procedūras laikā pārtrauks darboties un pacients sāks sajust sāpes, bet nevarēsiet to pateikt. Bieži vien pēc kāda laika operējamie nesaprot, ka tikuši operēti kādā no reģionālās anestēzijas veidiem ar sedāciju un bijuši nomodā kādu laiku. Tas ir normāli – negulēt reģionālās anestēzijas laikā. Ir reti gadījumi, ko sauc par anestēzijas apzināšanos, kad pacienti procedūras laikā var atcerēties apkārtējo vidi, spiediena vai sāpju sajūtu.
Es varu pastāstīt ko tādu, ko nevēlos izpaust, anestēzijas vielu ietekmē.
Īstenība laiks no anestēzijas vielu ievadīšanas sākuma līdz aizmigšanai ir apmēram viena minūte un nevar paspēt izstāstīt noslēpumus vai kādus apkaunojošus faktus.
Es varu nomirt no anestēzijas.
Katra operācija zināmā mērā ir ar riska elementu. Bet vairumā gadījumu tas saistīts ar pacienta vispārējo veselību, nevis ar anestēziju. Pacienti smagā stāvoklī – piemēram, gadījumā, kad pēc smagas avārijas veic operāciju, – ir pakļauti lielākam riskam.
Anestēzija ietekmē dzīvībai svarīgās vitālās funkcijas – elpošanu, sirdsdarbību un tā tālāk. Tātad, ja jums ir vairākas blakus saslimšanas, jūsu ķermenis var nespēt izturēt lielas šo parametru svārstības. Taču ļoti reti anestēzija ir nāves vai citas nopietnas komplikācijas cēlonis. Pagājušā gadsimta 60. un 70. gados bija biežāki nāves gadījumi, kas saistīti ar anestēziju. Viens no 10 000 pacientu nomira. Mūsdienās šis skaitlis ir tuvāks vienam no 200 000 pacientiem. Ir daudzi pamata veselības stāvokļi, kas var palielināt risku, tostarp: smēķēšana, liekais svars, augsts asinsspiediens, diabēts, insults, smaga alkohola lietošanas vēsture, sirds slimība.
Anesteziologs neatrodas operāciju zālē pēc operācijas uzsākšanas.
Esiet droši, ka anestēzijas aprūpes komandas loceklis būs ar jums simtprocentīgi visu laiku. Tas būs ārsts vai anestēzijas māsa.
Vispārējā anestēzija ir labāka.
Nav tādas labākas vai sliktākas anestēzijas. Anestēzijas veidam jābūt drošam tieši jums. Anesteziologs izvēlēsies operācijas veidam un jūsu veselības stāvoklim visatbilstošāko anestēziju.
Intensīvā terapija un reanimācija
Intensīvās terapijas nodaļas galvenais mērķis ir veikt virkni aktivitāšu, kas vērstas uz dzīvībai svarīgo orgānu un sistēmu traucētu funkciju atjaunošanu un uzturēšanu smagākajai pacientu grupai.
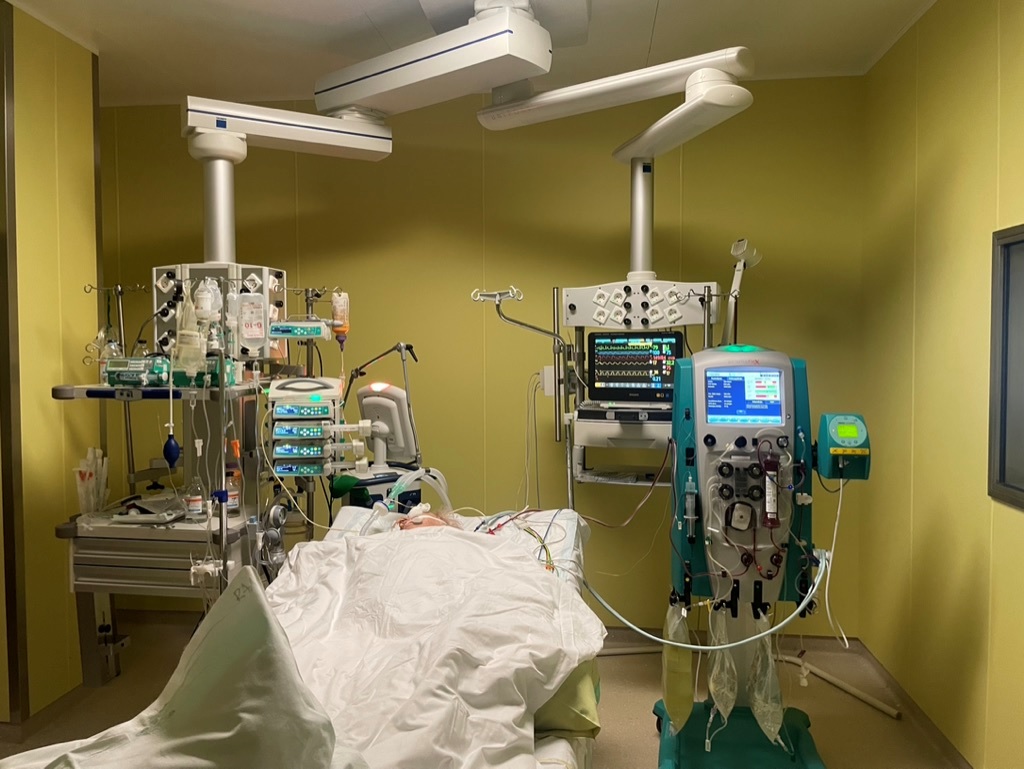
3. attēls. Intensīvās terapijas palāta. Pacientam ir mākslīgā plaušu ventilācija, nieru aizvietojošā terapija, barošana caur zondi, mākslīgais miegs un asinsriti uzturošo medikamentu ievade, kā arī analgēzijas indeksa mērīšana.
Intensīvā terapija aprīkota ar modernām ierīcēm, kas ļauj visu diennakti kontrolēt un vadīt pacientu dzīvības funkcijas (elpošanas un sirdsdarbības rādītāji, ķermeņa temperatūra). Visas intensīvās terapijas darba stacijas aprīkotas ar infūziju komplektiem, sistēmām enterālai barības vielu un šķīdumu ievadīšanai ar autonomu padevi. Pacienti guļ daudzfunkcionālajās gultās ar pilnu elektrisko aprīkojumu un, iespējams, ķermeņa svara kontroles funkciju.
Intensīvās terapijas nodaļas aprīkotas ar speciālām ierīcēm (mākslīgās plaušu ventilācijas aparāti, nieru aizvietojošās terapijas aparāti, ECMO (ārpusķermeņa membrānas oksigenācijas aparāti) un tā tālāk.
COVID-19 infekcijas laikmets ārkārtīgi mobilizēja intensīvās terapijas nodaļas, ļāva attīstīties un izprast to nepilnības.
Diemžēl šobrīd nepietiekamā nozares finansējuma dēļ vēl nevaram sniegt pacientam labāko, ko piedāvā mūsdienu medicīnas iespējas.
Katrs speciālists ir atbildīgs par savu izglītību mūža garumā un katram ir patstāvīgi jālasa un jāanalizē raksti citējamos ārzemju žurnālos, bet ir ļoti svarīgi un iedvesmojoši apmeklēt plašus starptautiskus kongresus, kur uzstājas eksperti ar jaunākajām idejām un pētījumiem nozarē. Šie kongresi ir samērā dārgi – reģistrācijas maksa var sasniegt līdz 1000 eiro un vairāk. Daudzās Eiropas Savienības valstīs, paredzot naudu medicīnai, paredz arī naudu nepārtrauktai mediķu izglītošanai. Ir pat noteikti jāapmeklē vienu nacionālo un vienu starptautisko pasākumu gadā. Šo tālākizglītību apmaksā darba devējs. Asociācija cenšas savu sēžu ietvaros atspoguļot svarīgākos jaunumus mūsdienu pasaules medicīnā, bet tas ir nepietiekami.
Un nobeigumā
Es mīlu savu anesteziologa, reanimatologa darbu un esmu ļoti pateicīga par dzīvesveidu un izaicinājumiem, ko tas sagādā. Es patiesi uzskatu, ka tā ir labākā specialitāte. Ceru, ka šis raksts palīdzēs medicīnas studentiem un rezidentiem izlemt, vai anestezioloģija ir piemērota arī viņiem. Ticu, ka mūsu sadarbība ar operējošajām specialitātēm un pacientiem tikai uzlabosies un attīstīsies.
Foto: Shutterstock
Raksts publicēts „Ārsts.lv” 2023. gada jūlija numurā!
Portālā "Ārsts.lv" publicēto rakstu pārpublicēšana iespējama tikai, saskaņojot ar portāla redakciju!