Guntis Karelis, Katrīna Podoļska: Laimas slimības un ērču encefalīta neiroloģiskās izpausmes
Laimas borelioze ir ērču pārnesta infekcijas slimība, ko izraisa spiroheta Borrelia burgdorferi sensu lato. Biežākais neiroboreliozes ierosinātājs ir B. garinii. Šī baktērija var šķērsot hematoencefalisko barjeru, izraisot iekaisumu gan centrālajā nervu sistēmā (CNS), gan arī perifērajā nervu sistēmā (PNS). Neiroboreliozi konstatē 8–10% Laimas slimības skarto pacientu vai mazāk nekā 15% neārstēto Laimas slimības slimnieku. Neiroboreliozes klīniskā gaita var būt mainīga.
Laimas slimība – neiroborelioze
Neiroboreliozes sākums parasti ir subakūts un pakāpenisks, progresējot vairāku nedēļu laikā. Nervu sistēmas simptomi parādās vidēji 4–6 nedēļas pēc ērces piesūkšanas. Tomēr ir aprakstīti arī gadījumi ar akūtu sākumu, un kā primārā Laimas slimības izpausme var būt neiroborelioze. Klīniskajā praksē tiek novēroti arī hroniska encefalīta gadījumi. Ņemot vērā klīnisko simptomu ilgumu, neiroborelioze parasti tiek iedalīta akūtā (simptomi ilgst mazāk nekā 6 mēnešus) un vēlīnā neiroboreliozē (simptomi ilgst vairāk nekā 6 mēnešus). Jāatzīmē, ka 95% gadījumu konstatē agrīnu neiroboreliozi (agrāk nekā 6 mēnešu laikā).
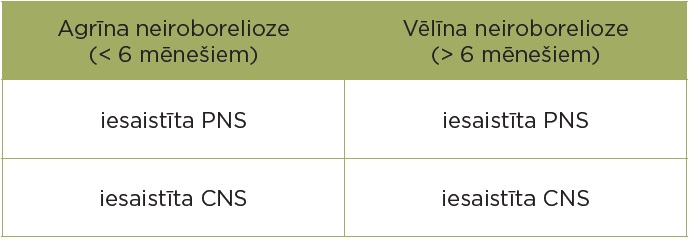
1. tabula. Neiroboreliozes klasifikācija
Neiroboreliozes gadījumā var būt iesaistīta gan perifērā, gan centrālā nervu sistēma vai abas vienlaicīgi. Visizplatītākās neiroboreliozes izpausmes Eiropā ir sejas nerva (n. facialis) neirīts (iekaisums), meningoradikuloneirīts (smadzeņu apvalku, spinālo saknīšu un kraniālo nervu iekaisums), ko dēvē arī par Garēna, Bižadū un Banvarta (Garin–Bujadoux–Bannwarth) sindromu. Raksturīgi simptomi ir mugurkaulāja sāpes, sejas mīmikas muskulatūras paralīze un meningīts. Kaut arī vismaz 80% pacientu Eiropā ir sejas nerva iekaisums un muguras nervu iekaisums, neiroboreliozes simptomi var būt diezgan nespecifiski un ir līdzīgi citu neiroloģisku slimību simptomiem. Nespecifiski simptomi ir šādi: nespēks, galvassāpes, atmiņas traucējumi, kognitīvs deficīts. Sejas mīmikas muskulatūras parēzes gadījumā pacienti nespēj saraukt pieri, nevar aizvērt aci, nevar atvilkt mutes kaktiņu – vienas sejas puses muskulatūra nedarbojas pilnvērtīgi. Muguras sāpes atgādina ikdienas sāpes, kuras pavada neliela temperatūra un kuras izstaro uz rokām un/vai kājām. Šo sāpju gadījumā pacientam, visticamāk, nepalīdzēs ikdienā lietojamie pretsāpju medikamenti. Mielīts (muguras smadzeņu iekaisums), meningīts (smadzeņu apvalku iekaisums), encefalīts (galvas smadzeņu iekaisums) un vaskulīts (smadzeņu asinsvadu iekaisums) ir retāk sastopamas klīniskas izpausmes.
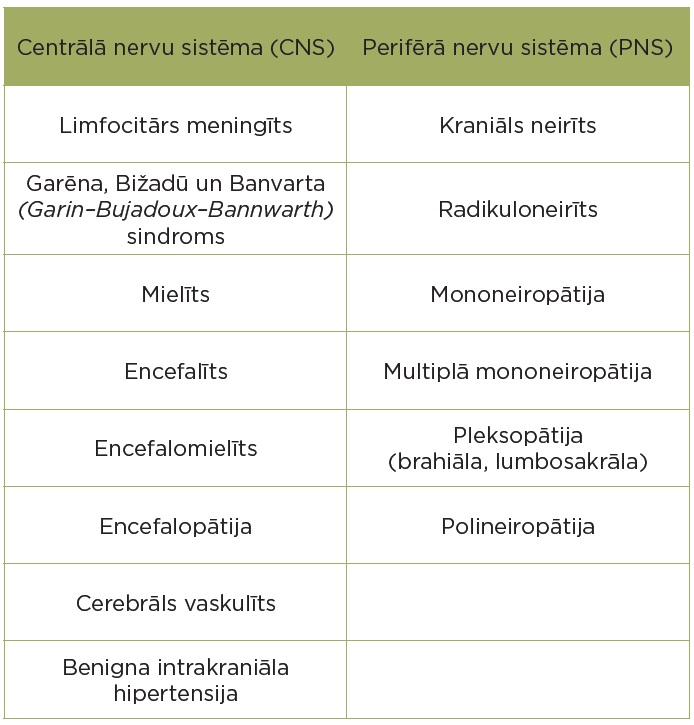
2. tabula. Neiroboreliozes klīniskās izpausmes
Limfocitārs (aseptisks) meningīts
Meningīts atsevišķi vai kombinācijā ar kraniālo nervu vai spinālo nervu bojājumu ir visizplatītākā slimības forma, kuras norisē iesaistīta centrālā nervu sistēma. Tas vērojams 30% apstiprināto Laimas slimības gadījumu. Izolēts meningīts, ko sastop tikai 4% gadījumu, vairāk raksturīgs bērniem. Klīniski laimboreliozes izraisīts limfocitārs meningīts neatšķiras no vīrusu izraisīta meningīta. Tam raksturīgas galvassāpes, kakla stīvums, fotofobija, slikta dūša, vemšana, subfebrila temperatūra.
Meningoradikuloneirīts jeb Garēna, Bižadū un Banvarta (Garin–Bujadoux–Bannwarth) sindroms
Meningoradikuloneirīts ir agrīnas neiroboreliozes tipiska izpausme Eiropā. To pirmo reizi aprakstīja Garēns un Bižadū 1922. gadā, savukārt Banvarts –1941. gadā. Šis sindroms ietver sāpīgu radikuloneirītu, cerebrospinālā šķidruma pleocitozi (iekaisumu), vienlaikus var būt iesaistīti arī kraniālie nervi. Izšķir spinālu un kraniālu meningoradikuloneirītu. Spinālam radikuloneirītam, ko sastop 37% gadījumu, raksturīgas radikulāras sāpes, kas rodas vidēji 4–6 nedēļu laikā pēc ērces piesūkšanās. Šīs sāpes var būt mokošas, grūti ārstējamas un var turpināties nedēļām vai mēnešiem ilgi. Visintensīvākās šīs sāpes ir naktīs. To lokalizācija ir mainīga – sākotnēji bieži sāpes lokalizējas vietā, kur bijusi piesūkusies ērce. Sāpes var būt dedzinošas, durošas, plēsošas. Kraniāla meningoradikuloneirīta gadījumā, kurš sastopams 29% gadījumu, visbiežāk novēro sejas nerva iekaisumu, taču var tikt iesaistīti visi kraniālie nervi, izņemot n. olfactorius, par kuru literatūrā ziņojumu nav.
Mielīts
Akūts vai subakūts mielīts, ko sastop 5% gadījumu, parasti rodas pēc meningoradikulīta. Klīniskā atradne atkarīga no bojājuma lokalizācijas līmeņa muguras smadzenēs. Biežākā klīniskā atradne ir spastiska paraparēze, mazā iegurņa orgānu darbības traucējumi, retāk var būt arī tetraparēze. Magnētiskās rezonanses atradne ir nespecifiska. Uzlabošanās ir lēna un bieži tikai daļēja.
Meningoencefalīts
Meningoencefalītu novēro vidēji 4% gadījumu. Tas klīniski izpaužas gan kā psihoorganiski traucējumi (emocionāla nestabilitāte, nogurums, atmiņas un koncentrēšanās traucējumi), gan kā fokāli neiroloģiskie simptomi.
Progresējošs encefalomielīts
Progresējošam encefalomielītam, ko vidēji sastop 6% gadījumu, raksturīga tipiski lēni progresējoša gaita bez sāpju sindroma. Galvenokārt tiek novērota spastiska paraparēze vai tetraparēze, spināla vai cerebellārā ataksija, psihoorganisks sindroms, hemiparēze, ekstrapiramidālās motorās pazīmes, kraniālo nervu parēzes. Visus šos simptomus var novērot gan atsevišķi, gan dažādās kombinācijās.
Encefalopātija
Neiroboreliozes izraisītas encefalopātijas gadījumā raksturīga depresija, kognitīvi, atmiņas un miega traucējumi.
Cerebrāls vaskulīts
Cerebrāls vaskulīts neiroboreliozes gadījumā sastopams reti. Klīniski tam raksturīgas tranzitoras išēmiskās lēkmes vai išēmiski cerebrāli infarkti.
Benigna intrakraniāla hipertensija (pseudotumor cerebri)
Paaugstināts intrakraniālais (galvaskausa iekšpusē) spiediens biežāk raksturīgs bērniem. Visos gadījumos, par kuriem tika ziņots, tika konstatētas iekaisīgas izmaiņas cerebrospinālajā šķidrumā, kas liek domāt, ka paaugstināts intrakraniālais spiediens ir meningīta izraisīts atšķirībā no pseudotumor cerebri, kurā cerebrospinālais šķidrums nav izmainīts. Neatkarīgi no mehānisma simptomi un iespējamās sekas ir identiskas, tostarp kraniālā nervu kompresija, kas īpaši apdraud redzes nervus un var ietekmēt pacienta redzi.
Kraniālais neirīts
Visbiežāk tiek skarts sejas nervs – līdz 80% kraniālo nervu neiropātiju gadījumu vai 8% Laimas slimības gadījumu, turklāt vienai trešdaļai gadījumu raksturīga bilaterāla mīmikas muskulatūras parēze. Citi retāk skartie nervi ir n. oculomotorius, n. abducens, n. trochlearis, n. opticus (rodas optisks neirīts), n. trigeminus, n. vestibulocochlearis, vēl retāk skarti var būt n. glossopharyngeus, n. vagus, n. accessorius un n. hypoglossus.
Radikuloneirīts
Radikuloneirīts sastopams 3% gadījumu. Tam raksturīgas radikulāras sāpes vienā vai vairākos dermatomos (dermatoms atbilst ādas reģionam, ko inervē viena spinālā nerva dorsālā saknīte), kas var kombinēties ar sensoro, motoro deficītu, refleksu izmaiņām. Visbiežāk jāatšķir no radikulopātijām mugurkaulāja slimību dēļ.
Mononeiropātijas un polineiropātijas
Mononeiropātijām raksturīgs boreliozes izraisīts kāda viena nerva bojājums, savukārt polineiropātijām – vairāku nervu bojājums. Mononeiropātijas un polineiropātijas sastop 3% Laimas slimības gadījumu. Mononeuritis multiplex ir sāpīga, asimetriska sensora, motora perifērā neiropātija, kurā iesaistīti vismaz divi atsevišķi nervi. Aptuveni 50% pacientu ar vēlīnu Laimas slimību novēro parestēzijas ekstremitātēs, bieži intermitējošas. Bieži novēro parestēzijas pēc “zeķu-cimdu” tipa, bet motorais vājums un refleksu zudums ir rets. Polineiropātija saistībā ar hronisku atropisku akrodermatītu (acrodermatitis chronica atrophicans) sastopama 2% gadījumu. To konstatē vēlīnajā Laimas slimības stadijā. Pacientiem novēro distālu, simetrisku aksonālu polineiropātiju ar neiropātiskām sāpēm un parestēzijām.
Neiroboreliozes diagnozi nosaka, pamatojoties uz epidemioloģiskajiem datiem, klīniskajiem simptomiem, analīzēm, specifisko antivielu vai antigēna noteikšanu asinīs un cerebrospinālajā šķidrumā. Būtiski ir apstiprināt iekaisumu smadzeņu šķidrumā, jo diagnostiskajos kritērijos ir noteikts, ka jāpierāda specifisko Laimas slimības antivielu intratekālā sintēze cerebrospinālajā šķidrumā. Specifiskā antigēna noteikšana (PĶR – polimerāzes ķēdes reakcija) ir lietderīga tikai noteiktas klīniskas situācijas gadījumā, piemēram, agrīnas neiroboreliozes gadījumā, ja antivielu indekss ir negatīvs, vai pacientiem ar imūndeficītu. Testa zemās jutības un nezināmās specifitātes dēļ tas nav ieteicams pacientiem ar hronisku slimību vai terapijas efektivitātes izvērtēšanai. Neiroboreliozes gadījumā PĶR neiesaka noteikt likvorā kā rutīnas analīzi.

3. tabula. Neiroboreliozes diagnostiskie kritēriji (EFNS – European Federation of Neurological Societies).

4. tabula. Apstiprināta polineiropātijas diagnoze Laimas slimības gadījumā (EFNS – European Federation of Neurological Societies)
Pēc diagnozes noteikšanas lielākajai daļai pacientu ar neiroboreliozi pēc ārstēšanas ar antibiotikām īsā laika periodā ir labs terapeitisks efekts.
Ērču encefalīta neiroloģiskās izpausmes
Ērču encefalīts ir vīrusu infekcija, ko izraisa viens no trim ērču encefalīta vīrusa (TBEV) apakštipiem, kas pieder Flaviviridae dzimtai: Centrāleiropas, Sibīrijas un Tālo Austrumu ērču encefalīta vīruss. Tas tiek pārnests ar inficētām Ixodes ērcēm. Klimata pārmaiņu dēļ ērču populācijas virzās tālāk uz ziemeļiem. Ērču encefalīts konstatēts dažādās Eiropas daļās, Vidusāzijā un Austrumāzijā. Lielāks risks saslimt ir tiem, kas strādā brīvā dabā vai mežainās teritorijās, kā arī tiem, kas atpūšas dabā, piemēram, dodas pārgājienos vai medībās. Ērču encefalīts ir sezonāla slimība un parasti tiek novērota no marta līdz novembrim.
Simptomi
Visbiežāk simptomi parādās 7–14 dienas pēc inficētās ērces piesūkšanās, bet ir aprakstīta inkubācija līdz 28 dienām. Aptuveni divām trešdaļām cilvēku ērču encefalīta vīrusa infekcija nav simptomātiska. Tomēr jāatzīmē, ka asimptomātisku gadījumu īpatsvaru ir grūti noteikt, jo pacientiem ar vieglām klīniskām pazīmēm un simptomiem slimība var netikt diagnosticēta. Klīniskajos gadījumos ērču encefalītam raksturīga divviļņu gaita.
Pirmā virēmijas stadija ilgst aptuveni piecas (diapazons no 2 līdz 10) dienas, un tā ir saistīta ar nespecifiskiem simptomiem (paaugstinātu temperatūru, galvassāpēm, nogurumu, muskuļu sāpēm, paaugstinātu jutību pret trokšņiem un gaismu, sliktu dūšu un apetītes zudumu). Šai stadijai seko asimptomātisks intervāls, kas ilgst septiņas (diapazons no 1 līdz 33) dienas pirms otrās stadijas, kad tiek iesaistīta centrālā nervu sistēma (meningīts, meningoencefalīts, mielīts, radikulīts)
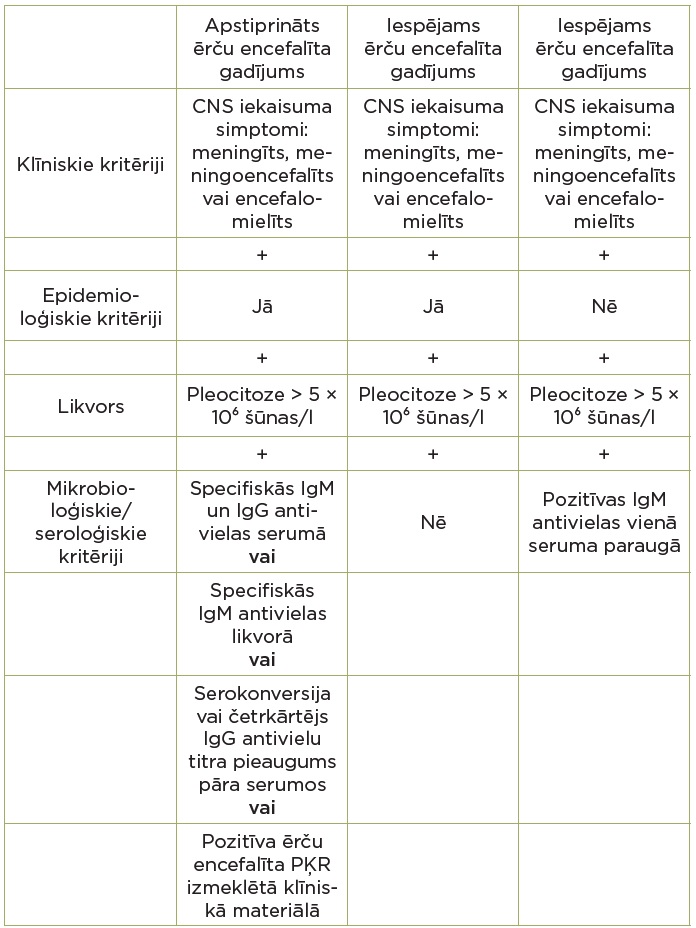
5. tabula. Ērču encefalīta klīniskā gadījuma definīcija (Taba, P. et al., 2017).
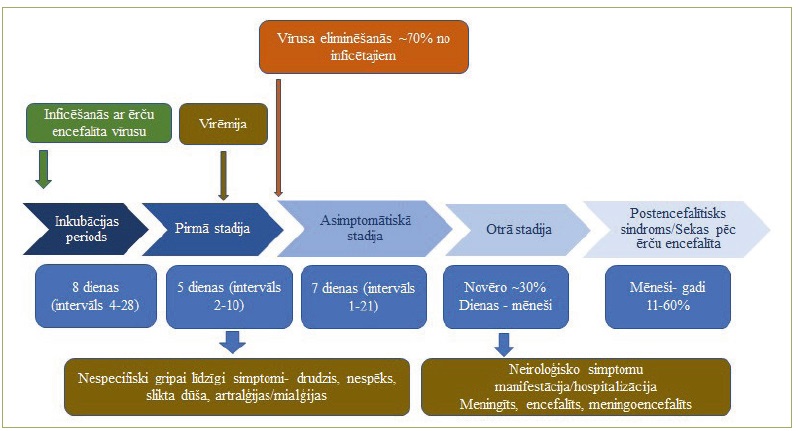
1. diagramma. Ērču encefalīta divviļņu gaitas klīniskā norise. Adaptēts no: Blom, K. et al. 2018. Cell-Mediated Immune Responses and Immunopathogenesis of Human Tick-Borne Encephalitis Virus-Infection. Front Immunol. Sep, 26, 9, 2174. doi:10.3389/fimmu.2018.02174. PMID:30319632; PMCID:PMC6168641
Neiroloģiskās izpausmes
Aptuveni trešdaļai pacientu pēc slimības pirmās stadijas konstatē otro stadiju, kura izpausmes ir simptomi, kas liecina par nervu sistēmas bojājumu. Otrās stadijas laikā nervu sistēmas klīnisko sindromu iedala: aptuveni 50% pieaugušo pacientu tas izpaužas kā meningīts, 40% kā meningoencefalīts un aptuveni 10% kā meningoencefalomielīts. Meningīts un encefalīts ir visbiežāk sastopamās ērču encefalīta klīniskās formas. Meningīts visbiežāk izpaužas ar paaugstinātu temperatūru, galvassāpēm, sliktu dūšu un vemšanu; daudziem pacientiem ir fotofobija/fonofobija un nelielai daļai reibonis. Pozitīvi meningeālie simptomi (piemēram, sprandas stīvums) ir sastopami lielākajai daļai pacientu. Encefalīts var izpausties ar samaņas un apziņas traucējumiem. Citas izpausmes: personības izmaiņas, uzvedības traucējumi, koncentrēšanās un kognitīvo funkciju traucējumi, mēles fascikulācijas un ekstremitāšu trīce. Ļoti reti rodas krampji (epilepsijas lēkmes), delīrijs un psihoze. Parēzes, kas ir tipiska encefalīta un mielīta pazīme, parasti rodas slimības otrās stadijas sākumā, un dažkārt pirms tām ir stipras sāpes skartajās muskuļu grupās. Augšējās ekstremitātes tiek skartas biežāk nekā apakšējās, un proksimālās daļas – biežāk nekā distālās. Pacientiem ar elpošanas muskuļu parēzi diezgan bieži nepieciešama mākslīgā plaušu ventilācija. Smadzeņu stumbra simptomi liecina par sliktu prognozi.
Retos gadījumos (0,9%) tiek diagnosticēta arī galvaskausa (kraniālo) nervu iesaiste. Publicētie dati liecina, ka ērču encefalīta gadījumā galvaskausa nervi ir reti iesaistīti un parēze galvenokārt ir asimetriska, neiroloģiskās slimības gaita mainās atkarībā no ērču encefalīta klīniskās izpausmes smaguma pakāpes, un vairumā gadījumu tai ir labvēlīgs iznākums. Pēc literatūras datiem, slimības gaitā visbiežāk tiek ietekmēts III., IV.,VI., VII. un VIII. kraniālais nervs.
Dažreiz pacientiem ar ērču encefalītu ir novērojamas sirds ritma svārstības vai aritmija, kā arī citas autonomās nervu sistēmas disfunkcijas pazīmes.
Nav vienota viedokļa par hronisku ērču encefalītu. Sibīrijā un Krievijas Tālajos Austrumos ir identificētas hroniskas progresējošas formas. Rietumsibīrijā 1,7% pacientu ar akūtu ērču encefalītu radās hroniska progresējoša slimības forma. Tai raksturīgas šādas klīniskās izpausmes: Koževņikova epilepsija, amiotrofa laterāla skleroze, progresējošs neirīts, progresējoša muskuļu atrofija un Pārkinsona slimībai līdzīgs sindroms.
Pēcencefalīta sindroms un seku parādības
Pēc akūtas slimības daļai pacientu var rasties ilgstošas seku parādības. Ērču encefalīts var izraisīt ilgstošas sūdzības, kas bieži ietekmē pacientu dzīves kvalitāti un dažreiz prasa mainīt dzīvesveidu. Publicētie dati liecina, ka 40–50% pacientu pēc akūta ērču encefalīta rodas postencefalīta sindroms. Visbiežāk novērotie simptomi ir kognitīvie traucējumi, neiropsihiatriskas sūdzības (piemēram, apātija, aizkaitināmība, atmiņas un koncentrēšanās traucējumi, miega traucējumi, garastāvokļa svārstības), galvassāpes, pastiprināta nogurdināmība, troksnis ausīs, redzes traucējumi, līdzsvara un koordinācijas traucējumi vai pat parēzes.
Mirstība ir zema, apmēram 1–2% pacientu ar Eiropas ērču encefalīta vīrusa apakštipu. Tālo Austrumu ērču encefalīta vīrusa apakštipa gadījumā pacientiem klīniskie simptomi ir smagāki un mirstība sasniedz 5–20 procentus.
Akūtas infekcijas ārstēšana ir simptomātiska, specifiskas ārstēšanas nav. Iespējams vakcinēties pret ērču encefalītu.
Izmantotā literatūra:
- Centers for Disease Control and Prevention. Tick-borne Encephalitis (TBE). Iegūts no: https://www.cdc.gov/vhf/tbe/symptoms/index.html
- Bogovic, P., Strle, F. 2015. Tick-borne encephalitis: A review of epidemiology, clinical characteristics, and management. World J Clin Cases. 3(5), 430–441. doi:10.12998/wjcc.v3.i5.430
- Lindquist, L., Vapalahti, O. 2008. Tick-borne encephalitis. Lancet. 371, 1861–1871.
- Poponnikova, T. V. 2008. The clinical picture of chronic tick-borne encephalitis in children. Int J Med Microbiol. 298, Suppl 1, S351–355.
- Kaiser, R. 2012. Tick-borne encephalitis – still a serious disease? Wien Med Wochenschr. 162, 229.
- Haglund, M, Günther, G. 2003. Tick-borne encephalitis--pathogenesis, clinical course and long-term follow-up. Vaccine. 21, Suppl 1, S11–S18.
- Taba, P. et al. 2017. EAN consensus review on prevention, diagnosis and management of tick‐borne encephalitis. European Journal of Neurology. 24.
- Centers for Disease Control and Prevention (CDC). 2004. Lyme disease-United States, 2001–2002. MMWR Morb Mortal Wkly Rep. 53, 365.
- Halperin, J. J., Volkman, D. J., Wu, P. 1991. Central nervous system abnormalities in Lyme neuroborreliosis. Neurology. 41, 1571.
- Gilhus, N. E. et al. 2012. European Hanbook of Neurological Management. Wiley-Blackwell, (EFNS).
- Centers for Disease Control and Prevention (CDC). 2007. Lyme disease – United States, 2003–2005. MMWR Morb Mortal Wkly Rep. 5
Foto: Shutterstock
Rakstu lasiet arī „Ārsts.lv” 2021. gada aprīļa numurā!
Portālā "Ārsts.lv" publicēto rakstu pārpublicēšana iespējama tikai, saskaņojot ar portāla redakciju!



