Andris Ābele: Spermas kvalitāte – vai ir pamats satraukumam?
Visā pasaulē tiek veikti pētījumi par iedzīvotāju reproduktīvo veselību, tostarp par spermas kvalitātes tendencēm. Apkopojot datus par laiku no 1973. līdz 2011. gadam, konstatēts būtisks spermas koncentrācijas un kopējā spermatozoīda skaita kritums Rietumu valstīs. Arī dati par spermas kvalitāti Latvijā liecina, ka lielākai daļai vīriešu Latvijā ir nepietiekama spermas kvalitāte, lai gan pēc atsevišķiem parametriem spermas kvalitāte ir pat labāka nekā citās Eiropas valstīs.
Vai spermas kvalitāte turpina samazināties? Šis jautājums šodien ir tikpat aktuāls un strīdīgs kā iepriekšējos gadu desmitos, kad tika īstenoti pirmie pētījumi, kas mēģināja rast atbildes. Diemžēl vīriešu neauglības ekonomiskā slodze un sociālā spriedze mūsdienās tikai turpina pieaugt. Spermas kvalitāte ir nozīmīgs sabiedrības veselības radītājs vairāku iemeslu dēļ. Pirmkārt, spermas koncentrācija ir tieši saistīta ar vīriešu auglību un reproduktīvo funkciju. Tā ir būtiska spermas analīzes sastāvdaļa un ir pirmais solis, lai noteiktu vīrieša neauglību. Otrkārt, samazināta spermas koncentrācija ir saistīta ar palielinātu visu cēloņu mirstību un saslimstību. Treškārt, samazināta spermas koncentrācija korelē ar tādām patoloģijām kā kriptorhismu (sēklinieku maisiņā nenoslīdējuši sēklinieki), hipospādiju (urīnizvadkanāla atvere atrodas dzimumlocekļa apakšējā virsmā) vai sēklinieku vēzi, kas liecina par kopīgu prenatālu etioloģiju. Ceturtkārt, spermas koncentrācija un citi spermogrammas parametri ir saistīti ar dažādām apkārtējās vides ietekmēm, tostarp endokrīno sistēmu ietekmējošām ķīmiskām vielām, pesticīdiem, siltumu un dzīvesveida faktoriem, tostarp uzturu, stresu, smēķēšanu un ķermeņa masas indeksu. Tāpēc spermas koncentrācija labi atspoguļo apkārtējās vides ietekmi uz vīriešu veselību kopumā.
Neauglības iemesli
Atbilstoši Pasaules Veselības organizācijas definīcijai neauglība ir pāra nespēja panākt spontānu grūtniecību viena gada laikā, lai gan pārim ir regulāra vagināla dzimumdzīve, nelietojot kontracepciju.
Neauglība skar kā vīriešus, tā arī sievietes. Neauglība ir pāra diagnoze, tāpēc, meklējot tās iemeslus, vēlama saskaņota ginekologa un urologa/androloga sadarbība, jo ir jāizmeklē abi partneri.
Pasaules Veselības organizācija vīriešu neauglību definē kā novirzi kādā no spermas analīzes parametriem, kā arī erektilās un/vai ejakulatorās disfunkcijas esamību. Vismaz pusē gadījumu pāru neauglības iemesls ir vīrieša faktors. Auglīgs partneris var kompensēt otra partnera samazināto auglības potenciālu, tāpēc pāra neauglība parasti izpaužas, ja abiem partneriem vienlaikus ir samazinātas auglības spējas.
Aptuveni 15% pāru meklē medicīnisko palīdzību neauglības risināšanai. Katram astotajam pārim ir problēmas, mēģinot ieņemt pirmo bērnu, savukārt katram sestajam pārim – mēģinot ieņemt nākamo bērnu.
Vīrieša neauglības iemesli var būt vairāki:
- iedzimtas vai iegūtas uroģenitālas anomālijas;
- ļaundabīgi audzēji;
- uroģenitālā trakta infekcijas;
- paaugstināta sēklinieku temperatūra (piemēram, varikocēles – sēklsaites vēnu paplašināšanās – dēļ);
- endokrīnās sistēmas traucējumi;
- ģenētiskie faktori;
- imunoloģiskie faktori.
Jāņem vērā, ka 30–40% gadījumu vīriešu neauglības iemeslu neizdodas noskaidrot – tā ir idiopātiska vīriešu neauglība. Šiem vīriešiem iepriekš nav novērotas slimības, kas varētu ietekmēt auglību, nav arī noviržu fizikālās izmeklēšanas, endokrīno, ģenētisko un bioķīmisko laboratorisko analīžu rezultātos. Tiek uzskatīts, ka šādu idiopātisku vīriešu neauglību izraisa vairāki faktori, tostarp endokrīnās sistēmas traucējumi, kam iemesls ir apkārtējās vides piesārņojums, reaktīvās skābekļa formas (angliski ROS) vai arī ģenētiskas un/vai epiģenētiskas novirzes.
Spermas analīze
Spermogramma ir vīriešu neauglības novērtēšanas stūrakmens. Tā sniedz informāciju par sēklas kanāliņu, sēklinieka piedēkļa un kopējo dzimumdziedzeru funkcionālo stāvokli. Tiek novērtētas gan spermas fizikālās īpašības, tādas kā viskozitāte, krāsa, pH līmenis, tilpums, gan arī spermas mikroskopiskie parametri, tostarp spermas koncentrācija, kustīgums (kustīgo spermatozoīdu procentuālais daudzums), morfoloģija (normālas uzbūves spermatozoīdu procentuālais daudzums), vitalitāte (dzīvo spermatozoīdu procentuālais daudzums) un leikocītu skaits. Analizējot vienīgi spermas koncentrāciju, kustīgumu un morfoloģiju, spontānu grūtniecības iestāšanos iespējams prognozēt tikai 60%, jo kāds no vīriešu neauglības iemesliem ir iespējams pat tad, ja spermogrammas fizikālie un mikroskopiskie parametri ir normas robežās.
Spermas parametri vienam un tam pašam vīrietim ir ļoti mainīgi, tos ietekmē ejakulācijas atturēšanās ilgums, dzimumdziedzeru aktivitāte un arī laboratorijas analītiskās kļūdas. Lai novērtētu vīrieša izejas spermas kvalitāti, ir jāveic vismaz divas spermas analīzes ar trīs mēnešu intervālu, kas iegūtas pēc 2–5 dienu ilgas ejakulācijas atturēšanās.
Laika gaitā kopš 1980. gada Pasaules Veselības organizācijas izstrādātajās spermas kvalitātes novērtēšanas vadlīnijās ietvertas salīdzinoši nelielas izmaiņas spermas parametru robežvērtībās (koncentrācija, kustīgums un vitalitāte). Taču, kas attiecas uz normālu spermas morfoloģiju, tad tās vērtība ir krasi samazinājusies no 80,5% vadlīniju pirmajā izdevumā 1980. gadā līdz 4% pēdējā piektajā izdevumā 2010. gadā (1. tabula). Tas ir tāpēc, ka piektajā izdevumā ir pieņemta jauna, daudz striktākā pieeja attiecībā uz tā saukto “normālo” jeb referento vērtību noteikšanu. Kopš 1980. gada vērtēšanas sistēmā ir ieviesti arī daudz vairāk kritēriju attiecībā uz spermatozoīdu patoloģiskām formām, un jāņem vērā arī spermas morfoloģijas nepārtrauktā pasliktināšanās apkārtējās vides negatīvajā ietekmē.
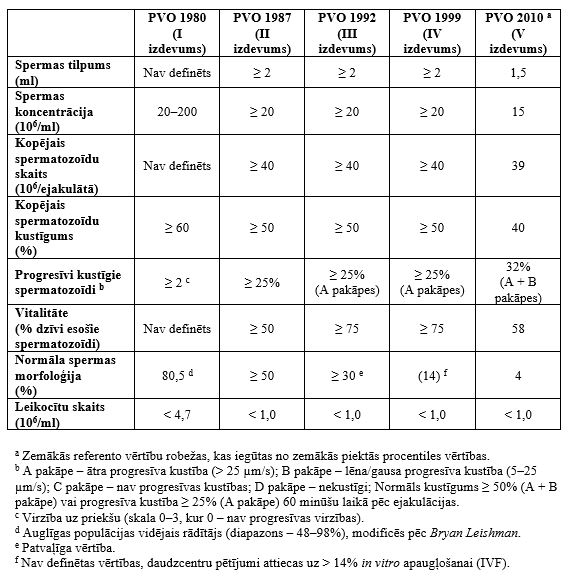
1. tabula. Spermas raksturlielumu referentās vērtības (norma), kas publicētas Pasaules Veselības organizācijas spermas kvalitātes novērtēšanas vadlīnijās (1980–2010)
Spermas kvalitāte Baltijas valstīs
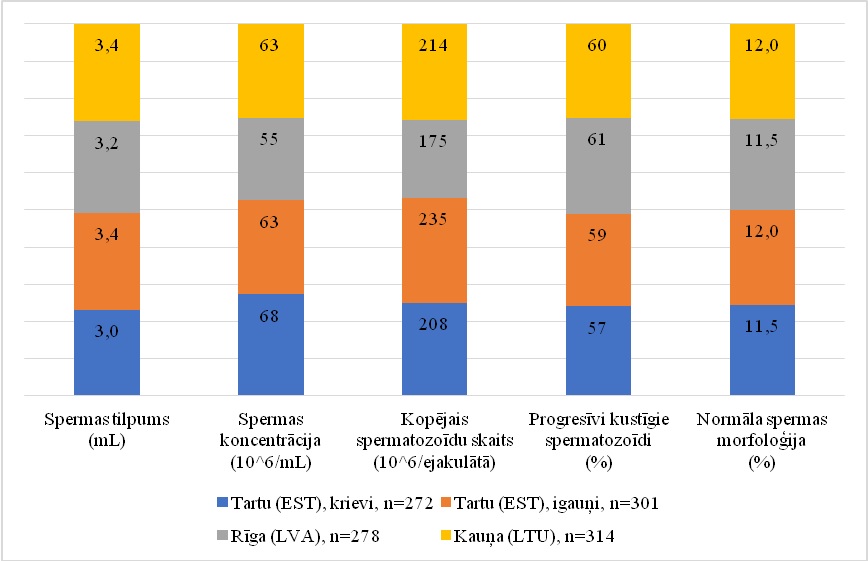
Pētījuma dati par spermas koncentrāciju Latvijas vīriešiem (mediānā 63 × 106/ml) norāda, ka tā ir līdzīga Igaunijas, Lietuvas (1. grafiks) un Somijas datiem (60–67 × 106/ml) un ir nedaudz augstāka nekā Zviedrijā (52 × 106/ml) un ievērojami augstāka nekā Dānijā (41 × 106/ml), Vācijā, Spānijā. Minētajā pētījumā tika apkopoti dati par trīs Baltijas valstu pilsētu (Tartu, Rīgas un Kauņas) iedzīvotāju – 1165 vīriešu – spermas kvalitāti, lai tos būtu iespējams salīdzināt ar citu Eiropas valstu pētījumu datiem.
Spermas tilpums (ml)
Spermas koncentrācija (106/ml)
Kopējais spermatozoīdu skaits (106/ejakulātā)
Progresīvi kustīgie spermatozoīdi %
Normāla spermas morfoloģija %
1. grafiks. Mediānie spermas raksturlielumi: tilpums, koncentrācija, kopējais spermatozoīdu skaits, progresīvi kustīgo spermatozoīdu daļa un morfoloģija
Spermas koncentrācija būtu jāskata kombinācijā ar spermatozoīdu kustīgumu un morfoloģiju, lai prognozētu spontānas grūtniecības iestāšanās iespēju. Izmantojot šo metodoloģiju, ir secināts, ka ievērojamai daļai (11–15%) vīriešu Baltijas valstīs ir zema spermas kvalitāte. Lielai daļai (37–50%) bija vidēja spermas kvalitāte, ko pēc atsevišķiem kvalitātes parametriem pat var uzskatīt par vieniem no labākajiem rādītājiem Eiropā, tomēr faktiski šie pāri, kur vīrietim ir vidēja spermas kvalitāte, var piedzīvot ilgāku gaidīšanas laiku, līdz spontāni iestājas grūtniecība, vai pat atsevišķos gadījumos būtu nepieciešama ārstēšana. No otras puses, 38–52% Baltijas vīriešu bija augsta spermas kvalitāte, un šis rādītājs ir viens no labākajiem Eiropas vīriešu vidū (2. grafiks).
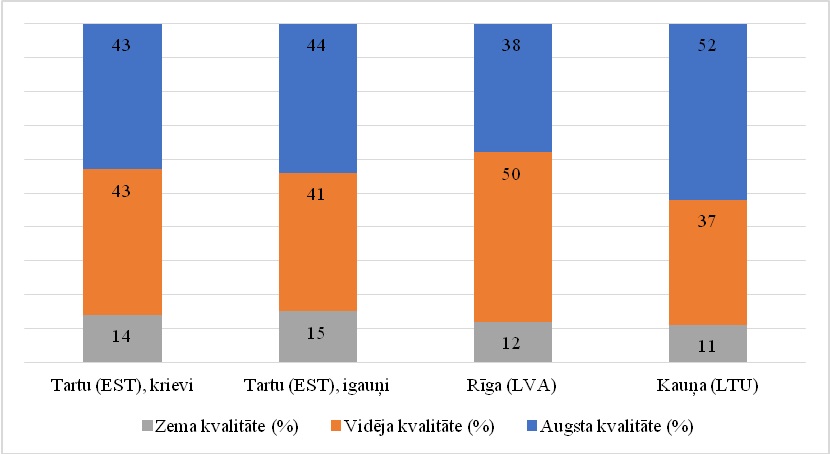
Zema spermas kvalitāte – spermas koncentrācija ir mazāka par 15 × 106/ml un/vai progresīvā spermatozoīdu kustība < 32% un/vai normāla morfoloģija < 4%.
Augsta spermas kvalitātes – spermas koncentrācija ir lielāka par 40 × 106/ml un progresīvā spermatozoīdu kustība > 50% un normāla morfoloģija > 9%.
Vidēja spermas kvalitāte – visi pārējie vīrieši.
2. grafiks. Sadalījums dažādās spermas kvalitātes grupās atbilstoši kombinētiem spermas koncentrācijas, kustības un morfoloģijas parametriem
Spermas kvalitātes tendence pasaulē
Apkopojot un analizējot 185 pētījumu datus par 42 935 vīriešiem laikā no 1973. līdz 2011. gadam, konstatēta būtiska spermas koncentrācijas samazināšanās (par 52,4%) un kopējā spermatozoīda skaita samazināšanās (par 59,3%) Ziemeļamerikas, Eiropas, Austrālijas un Jaunzēlandes vīriešiem (3. un 4. grafiks.). Var prognozēt, ka Rietumu valstīs, kam pieskaita arī Latviju, nākotnē palielināsies to vīriešu īpatsvars, kam spermas koncentrācija būs mazāka par 39 × 106/ml, un tas nozīmē samazinātu spontānas grūtniecības iestāšanās iespējamību.
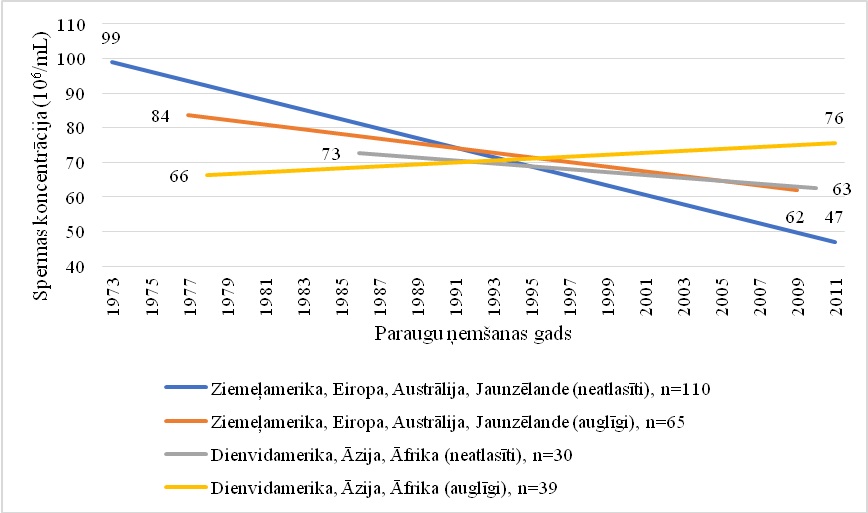
Neatlasīti – tie vīrieši, kas nav atlasīti pēc auglības statusa (jauni vīrieši, kas, visticamāk, neapzinās savu auglības potenciālu, piemēram, vīrieši, kas pārbaudīti militārā dienesta laikā vai koledžas studenti).
3. grafiks. Metaregresijas modelis vidējai spermas koncentrācijai atbilstoši auglības statusam un ģeogrāfiskai grupai (pielāgots iespējamajiem sajaukšanās gadījumiem)
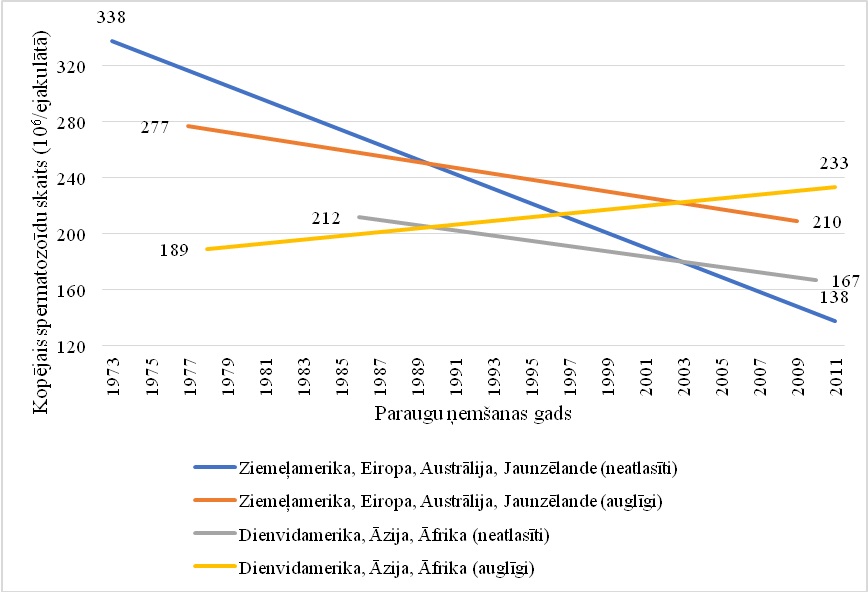
4. grafiks. Metaregresijas modelis vidējam kopējam spermatozoīdu skaitam atbilstoši auglības statusam un ģeogrāfiskai grupai
Nobeigums
Dati liecina, ka lielākai daļai vīriešu Latvijā ir nepietiekama spermas kvalitāte, lai gan pēc atsevišķiem parametriem spermas kvalitāte ir pat labāka par citu Eiropas valstu vīriešiem. Aptuveni četri no desmit vīriešiem Latvijā pieder grupai ar augstu auglības potenciālu, bet vienam no deviņiem, iespējams, būs nepieciešama auglības medicīniska ārstēšana.
Spermas kvalitātes samazināšanās ietekmē ne tikai vīrieša auglību un kopējo reproduktīvo funkciju. Tās ietekme uz sabiedrības veselību kopumā ir daudz plašāka. Nesenie pētījumi liecina, ka samazināts spermatozoīdu skaits ir saistīts ar paaugstinātu kopējo vīriešu mirstību un saslimstību. Spermas koncentrācijas un kopējā spermatozoīda skaita kritums atbilst tendencēm citos vīriešu reproduktīvās veselības rādītājos, piemēram, izmaiņām saslimstībā ar sēklinieku vēzi, kriptorhismu, vīriešu pubertātes sākuma un kopējā testosterona līmeņa izmaiņām.
Spermas kvalitātes kritums Rietumu valstīs ticami saistīts ar apkārtējās vides un dzīvesveida ietekmi gan uz augli pirms dzimšanas (mātes smēķēšana un endokrīnās sistēmas darbības traucējumi, ko izraisa dažādu ķīmisku substanču iedarbība vīriešu reproduktīvās sistēmas agrīnajā attīstības periodā), gan arī vēlāk pieaugušo dzīvē (piemēram, pesticīdu iedarbība). Tādējādi spermas kvalitātes parametrus var izmantot kā labu indikatoru vīriešu veselības stāvokļa novērtējumam visā dzīves laikā.
Literatūra
- Carlsen E, Giwercman A, Keiding N, Skakkebaek NE. Evidence for decreasing quality of semen during past 50 years. BMJ. 1992 Sep 12;305(6854):609-13.
- Hauser R, Skakkebaek NE, Hass U, Toppari J, Juul A, Andersson AM, Kortenkamp A, Heindel JJ, Trasande L. Male reproductive disorders, diseases, and costs of exposure to endocrine-disrupting chemicals in the European Union. J Clin Endocrinol Metab. 2015 Apr;100(4):1267-77. doi: 10.1210/jc.2014-4325. Epub 2015 Mar 5.
- Cooper TG, Noonan E, von Eckardstein S, Auger J, Baker HW, Behre HM, Haugen TB, Kruger T, Wang C, Mbizvo MT, Vogelsong KM. World Health Organization reference values for human semen characteristics. Hum Reprod Update. 2010 May-Jun;16(3):231-45. doi: 10.1093/humupd/dmp048. Epub 2009 Nov 24.
- Eisenberg ML, Li S, Behr B, Cullen MR, Galusha D, Lamb DJ, Lipshultz LI. Semen quality, infertility and mortality in the USA. Hum Reprod. 2014 Jul;29(7):1567-74. Epub 2014 May 15.
- Eisenberg ML, Li S, Cullen MR, Baker LC. Increased risk of incident chronic medical conditions in infertile men: analysis of United States claims data. Fertil Steril. 2016 Mar;105(3):629-636. doi: 10.1016/j.fertnstert.2015.11.011. Epub 2015 Dec 7.
- Skakkebaek NE, Rajpert-De Meyts E, Buck Louis GM, Toppari J, Andersson AM, Eisenberg ML, Jensen TK, Jørgensen N, Swan SH, Sapra KJ, Ziebe S, Priskorn L, Juul A. Male Reproductive Disorders and Fertility Trends: Influences of Environment and Genetic Susceptibility. Physiol Rev. 2016 Jan;96(1):55-97. doi: 10.1152/physrev.00017.2015.
- Gore AC, Chappell VA, Fenton SE, Flaws JA, Nadal A, Prins GS, Toppari J, Zoeller RT. Executive Summary to EDC-2: The Endocrine Society's Second Scientific Statement on Endocrine-Disrupting Chemicals. Endocr Rev. 2015 Dec;36(6):593-602. doi: 10.1210/er.2015-1093. Epub 2015 Sep 28.
- Chiu YH, Gaskins AJ, Williams PL, Mendiola J, Jørgensen N, Levine H, Hauser R, Swan SH, Chavarro JE. Intake of Fruits and Vegetables with Low-to-Moderate Pesticide Residues Is Positively Associated with Semen-Quality Parameters among Young Healthy Men. J Nutr. 2016 May;146(5):1084-92. doi: 10.3945/jn.115.226563. Epub 2016 Apr 13.
- Zhang MH, Zhang AD, Shi ZD, Wang LG, Qiu Y. Changes in Levels of Seminal Nitric Oxide Synthase, Macrophage Migration Inhibitory Factor, Sperm DNA Integrity and Caspase-3 in Fertile Men after Scrotal Heat Stress. PLoS One. 2015 Oct 29;10(10):e0141320. doi: 10.1371/journal.pone.0141320. eCollection 2015.
- Afeiche M, Williams PL, Mendiola J, Gaskins AJ, Jørgensen N, Swan SH, Chavarro JE. Dairy food intake in relation to semen quality and reproductive hormone levels among physically active young men. Hum Reprod. 2013 Aug;28(8):2265-75. doi: 10.1093/humrep/det133. Epub 2013 May 12.
- Nordkap L, Jensen TK, Hansen ÅM, Lassen TH, Bang AK, Joensen UN, Blomberg Jensen M, Skakkebæk NE, Jørgensen N. Psychological stress and testicular function: a cross-sectional study of 1,215 Danish men. Fertil Steril. 2016 Jan;105(1):174-87.e1-2. doi: 10.1016/j.fertnstert.2015.09.016. Epub 2015 Oct 23.
- Sharma R, Harlev A, Agarwal A, Esteves SC. Cigarette Smoking and Semen Quality: A New Meta-analysis Examining the Effect of the 2010 World Health Organization Laboratory Methods for the Examination of Human Semen. Eur Urol. 2016 Oct;70(4):635-645. doi: 10.1016/j.eururo.2016.04.010. Epub 2016 Apr 21.
- Eisenberg ML, Kim S, Chen Z, Sundaram R, Schisterman EF, Buck Louis GM. The relationship between male BMI and waist circumference on semen quality: data from the LIFE study. Hum Reprod. 2014 Feb;29(2):193-200. doi: 10.1093/humrep/det428. Epub 2013 Dec 4.
- World Health Organization. WHO Manual for the Standardized Investigation, Diagnosis and Management of the Infertile Male. 2000, Cambridge University Press: Cambridge. ISBN: 0521774748.
- Greenhall E, Vessey M. The prevalence of subfertility: a review of the current confusion and a report of two new studies. Fertil Steril. 1990 Dec;54(6):978-83.
- Bracke A, Peeters K, Punjabi U, Hoogewijs D, Dewilde S. A search for molecular mechanisms underlying male idiopathic infertility. Reprod Biomed Online. 2018 Mar;36(3):327-339. doi: 10.1016/j.rbmo.2017.12.005. Epub 2017 Dec 27.
- Van der Steeg JW, Steures P, Eijkemans MJ, F Habbema JD, Hompes PG, Kremer JA, van der Leeuw-Harmsen L, Bossuyt PM, Repping S, Silber SJ, Mol BW, van der Veen F; Collaborative Effort for Clinical Evaluation in Reproductive Medicine Study Group. Role of semen analysis in subfertile couples. Fertil Steril. 2011 Mar 1;95(3):1013-9. doi: 10.1016/j.fertnstert.2010.02.024. Epub 2010 Mar 24.
- Castilla JA, Alvarez C, Aguilar J, González-Varea C, Gonzalvo MC, Martínez L. Influence of analytical and biological variation on the clinical interpretation of seminal parameters. Hum Reprod. 2006 Apr;21(4):847-51. Epub 2005 Dec 16.
- Sánchez-Pozo MC, Mendiola J, Serrano M, Mozas J, Björndahl L, Menkveld R, Lewis SE, Mortimer D, Jørgensen N, Barratt CL, Fernández MF, Castilla JA; Special Interest Group in Andrology of the European Society of Human Reproduction and Embriology. Proposal of guidelines for the appraisal of SEMen QUAlity studies (SEMQUA). Hum Reprod. 2013 Jan;28(1):10-21. doi: 10.1093/humrep/des355. Epub 2012 Oct 9.
- Menkveld R. Clinical significance of the low normal sperm morphology value as proposed in the fifth edition of the WHO Laboratory Manual for the Examination and Processing of Human Semen. Asian J Androl. 2010 Jan;12(1):47-58. doi: 10.1038/aja.2009.14.
- Tsarev I, Gagonin V, Giwercman A, Erenpreiss J. Sperm concentration in Latvian military conscripts as compared with other countries in the Nordic-Baltic area. Int J Androl. 2005 Aug;28(4):208-14.
- Erenpreiss J, Punab M, Zilaitiene B, Hlevicka S, Zayakin P, Matulevicius V, Tomas Preiksa R, Jørgensen N. Semen quality of young men from the general population in Baltic countries. Hum Reprod. 2017 Jun 1;32(6):1334-1340. doi: 10.1093/humrep/dex062.
- Jørgensen N, Joensen UN, Jensen TK, Jensen MB, Almstrup K, Olesen IA, Juul A, Andersson AM, Carlsen E, Petersen JH, Toppari J, Skakkebæk NE. Human semen quality in the new millennium: a prospective cross-sectional population-based study of 4867 men. BMJ Open. 2012 Jul 2;2(4). pii: e000990. doi: 10.1136/bmjopen-2012-000990. Print 2012.
- Paasch U, Salzbrunn A, Glander HJ, Plambeck K, Salzbrunn H, Grunewald S, Stucke J, Vierula M, Skakkebaek NE, Jørgensen N. Semen quality in sub-fertile range for a significant proportion of young men from the general German population: a co-ordinated, controlled study of 791 men from Hamburg and Leipzig. Int J Androl. 2008 Apr;31(2):93-102. doi: 10.1111/j.1365-2605.2007.00860.x.
- Richthoff J, Rylander L, Hagmar L, Malm J, Giwercman A. Higher sperm counts in Southern Sweden compared with Denmark. Hum Reprod. 2002 Sep;17(9):2468-73.
- Mendiola J, Jørgensen N, Mínguez-Alarcón L, Sarabia-Cos L, López-Espín JJ, Vivero-Salmerón G, Ruiz-Ruiz KJ, Fernández MF, Olea N, Swan SH, Torres-Cantero AM. Sperm counts may have declined in young university students in Southern Spain. Andrology. 2013 May;1(3):408-13. doi: 10.1111/j.2047-2927.2012.00058.x. Epub 2013 Jan 11.
- Jørgensen N, Vierula M, Jacobsen R, Pukkala E, Perheentupa A, Virtanen HE, Skakkebaek NE, Toppari J. Recent adverse trends in semen quality and testis cancer incidence among Finnish men. Int J Androl. 2011 Aug;34(4 Pt 2):e37-48. doi: 10.1111/j.1365-2605.2010.01133.x. Epub 2011 Mar 2.
- Damsgaard J, Joensen UN, Carlsen E, Erenpreiss J, Blomberg Jensen M, Matulevicius V, Zilaitiene B, Olesen IA, Perheentupa A, Punab M, Salzbrunn A, Toppari J, Virtanen HE, Juul A, Skakkebæk NE, Jørgensen N. Varicocele Is Associated with Impaired Semen Quality and Reproductive Hormone Levels: A Study of 7035 Healthy Young Men from Six European Countries. Eur Urol. 2016 Dec;70(6):1019-1029. doi: 10.1016/j.eururo.2016.06.044. Epub 2016 Jul 14.
- Levine H, Jørgensen N, Martino-Andrade A, Mendiola J, Weksler-Derri D, Mindlis I, Pinotti R, Swan SH. Temporal trends in sperm count: a systematic review and meta-regression analysis. Hum Reprod Update. 2017 Nov 1;23(6):646-659. doi: 10.1093/humupd/dmx022.
- Latif T, Kold Jensen T, Mehlsen J, Holmboe SA, Brinth L, Pors K, Skouby SO, Jørgensen N, Lindahl-Jacobsen R. Semen Quality as a Predictor of Subsequent Morbidity: A Danish Cohort Study of 4,712 Men With Long-Term Follow-up. Am J Epidemiol. 2017 Oct 15;186(8):910-917. doi: 10.1093/aje/kwx067.
Foto: Pexels.com
Raksts publicēts „Ārsts.lv” 2019. gada augusta numurā!
Portālā "Ārsts.lv" publicēto rakstu pārpublicēšana iespējama tikai, saskaņojot ar portāla redakciju!


