Prof. Gustavs Latkovskis: Desmit mīti un patiesība par holesterīnu
Publiskajā telpā ar apbrīnojamu regularitāti nākas novērot atmaskojošu un šokējošu informāciju par dažādiem medicīnas jautājumiem, kas patiesībā ļoti bieži ir viss iespējamais, tikai ne patiesība. Ārsti ir pieraduši apmainīties un dalīties ar tādu informāciju, kas ir balstīta uz zinātniskajiem pierādījumiem. Tāpēc mums ir jo grūtāk saprast, kā ir iespējams tā spēlēties ar cilvēku veselību, bezatbildīgi mētājoties ar puspatiesībām vai atklātiem meliem. Nereti dezinformācijas zupā vēl lieliski noder piešpricīte: “Bet to jau VIŅI tev nestāsta...” Ārsti rausta plecus izbrīnā, berzē acis neizpratnē (vai tiešām Latvijā ir kāda profesionāla organizācija, kas liegtu savu viedokli?), un... turpina glābt, ja izdodas, arī šos dezinformācijas upurus. Un sausu muti turpina uzrunāt gan sabiedrību, gan savus pacientus. Diemžēl informatīvais karš eksistē ne tikai ģeopolitikā, bet arī medicīnā.
Modernās medicīnas sasniegumi, kas ir izskauduši to, ka jauni cilvēki mirst no bakām vai banālas pneimonijas, ir noveduši pie milzīga paradoksa. Mūsdienu sabiedrība ir tik ļoti pieradusi pie pašsaprotamā relatīvā dzīves komforta, ka vairs neapzinās to, ka nodzīvot līdz 60 gadiem nav nekādas dabas dotas cilvēktiesības, bet ir tikai un vienīgi zinātnes nopelns. Vēl 19. gadsimta beigās, tieši pirms mūsdienu zinātnes uzplaukuma, vidējais paredzamais dzīves ilgums bija divas reizes īsāks nekā tas, uz ko katrs no mums cer šodien. Vai tas ir vitamīnu, uztura bagātinātāju, homeopātijas, biorezonanses, jogas, ājurvēdas nopelns? Ne tuvu tam! Vakcīnas, antibiotikas, insulīns, antitrombotiskie medikamenti, mūsdienu ķirurģija, aseptika, asinsspiedienu pazeminošā terapija, holesterīnu pazeminošā terapija, sabiedrības veselības zinātne ir tikai daži piemēri, kas to ir nodrošinājuši!
Šajā kontekstā pavisam traģiski ironisks (un mani kā kardiologu pilnīgi tracinošs) ir stāsts par holesterīnu. Kardiologiem tā ir nemitīga cīņa ap to, ka atkal un atkal, un atkal nepieciešams kādu pārliecināt par to, cik svarīgs ir holesterīns kā riska faktors un cik liela ir statīnu nozīme, lai sevi pasargātu no sirds asinsvadu slimībām. Holesterīns ir svarīgākais riska faktors, kas veicina sirds asinsvadu slimības attīstīšanos. Pierādījumu tam, ka augstāks holesterīna līmenis veicina tā izgulsnēšanos artērijās, ir atliku likām. Nav daudz zāļu, kas kardioloģijā būtu radījušas tādu apvērsumu un panākumus sirds un asinsvadu slimību profilaksē kā statīni. Statīni ir medikamenti, kas pazemina holesterīnu un visefektīvāk novērš infarkta risku, jo tieši aizkavē vai pat aptur holesterīna izgulsnēšanos artērijās (šo slimību sauc par aterosklerozi). To lietošana pagarina dzīvi. To lietošana samazina infarkta un insulta risku. Atcerēsimies – Latvijā gandrīz puse cilvēku mirst no sirds un asinsvadu slimībām! Tātad tas attiecas uz daudziem no mums. Neizslēdzu, ka kādā brīdī arī uz mani.
Lai gan visās pasaules vadlīnijās tiek ieteikta statīnu lietošana cilvēkiem, kam jau ir konstatēta ateroskleroze vai ir augsts tās risks, mēs, ārsti, nepārtraukti sastopamies ar situācijām, kad pacienti tos pārtrauc lietot, jo, lūk, ir lasīts vai dzirdēts, ka tie ir bīstami, un vispār: “Vai tad tas holesterīns ir tik svarīgs?” Hallo!? Kurā gadsimtā jūs dzīvojat? Šādās reizēs pacientiem jautāju, vai viņi apšaubītu to, ka jālieto insulīns pacientam, kam ir attīstījies 1. tipa cukura diabēts, vai to, ka tuberkuloze jāārstē ar antibiotikām?
Nav jau tā, ka medicīnā viss ir melns vai balts. Nereti pierādījumi vai zināšanas atrodas pelēkajā zonā starp “jā” un “nē”, lietot vai nelietot to tableti, operēt vai neoperēt utt. Tāpēc ārsts ir priecīgs, ja situācija ir skaidra, kad zinātne un pasaules vadlīnijas pasaka skaidru “jā” – šis ir tas gadījums, kad tablete, statīns ir jālieto, jo tavs pacients dzīvos ilgāku un veselīgāku mūžu, ja to lietos. Un ar statīniem mums ir daudz šādu ļoti skaidru situāciju. Bet tad sākas ārstam vismulsinošākais – cīniņš par cilvēku prātiem, mēģinot pierādīt vienu un to pašu aksiomu, ticību zinātnei un pierādījumiem. Tāpēc arī ir tapis šis raksts – lai atspēkotu mītus. Gan apzināti kultivētos, gan tos, kas radušies pārpratuma pēc.
Pirms ķeramies pie mītu iztirzāšanas, jāatgādina, ka asinīs tiek noteikti četri taukvielu (lipīdu) rādītāji: holesterīns (reizēm tiek saukts arī par kopējo holesterīnu, saīsināti – KH), triglicerīdi (TG), zema blīvuma lipoproteīnu holesterīns (ZBLH jeb sliktais holesterīns) un augsta blīvuma lipoproteīnu holesterīns (ABLH jeb labais holesterīns). No sirds slimību viedokļa – jo augstāks ZBLH, triglicerīdu un kopējā holesterīna līmenis, jo augstāks ir sirds slimību risks. Sakarība ar ABLH ir otrāda. Īpaši kaitīgs ir ZBLH, jo tieši tas izgulsnējas artērijās. Visi pasaules kardiologi labi zina, ka tieši ZBLH ir tā viela, pēc kuras līmeņa vispirms ir jāspriež gan par terapijas nepieciešamību, gan par to, vai ir panākts vajadzīgais efekts. Bet nu ķeramies pie mītiem...
1. mīts – holesterīna līmeņa norma visiem ir vienāda
Patiesībā holesterīna normu vietā pareizāk ir runāt par optimālo vai mērķa līmeni, kas katram ir individuāls. Optimālais holesterīna līmenis, savukārt, ir atkarīgs no tā, kāds ir slimību risks. Vairākumā laboratoriju kā ZBLH norma ir norādīti 3 mmol/l. Tāds un pat nedaudz augstāks līmenis ir pieņemams jaunam cilvēkam līdz 40 gadu vecumam, jo tad slimību risks ir mazs, bet daudzos citos gadījumos tas būs par augstu. Piemēram, vecumā virs 40–50 gadiem, ja eksistē citi riska faktori, daudzos gadījumos par optimālu līmeni var uzskatīt ZBLH < 2,5 mmol/l. Ja sirds un asinsvadu slimība ar holesterīna izgulsnēšanos artērijās (šo slimību sauc par aterosklerozi) jau ir attīstījusies, tad ZBLH līmenim obligāti jābūt < 1,8 mmol/l. Tas nozīmē, ka ZBLH ap 3,0 mmol/l, kas ir šķietami tuvs normai, pacientam ar aterosklerozi patiesībā ir gandrīz divas reizes par augstu. Tabulā ir apkopots, kāds ir ieteicamais ZBLH un citu lipīdu līmenis dažādās situācijās. Kā redzams, tas nav tik vienkārši, un ar pašārstēšanos nebūs līdzēts. Tiklīdz ir kāds no riska faktoriem (vecums vīriešiem > 40 gadiem un sievietēm > 50 gadiem, smēķēšana, cukura diabēts, paaugstināts asinsspiediens ≥ 140/90 mm Hg vai sirds slimības pirmās pakāpes radiniekiem agrīnā vecumā – vīriešiem līdz 55 gadiem un sievietēm līdz 65 gadiem), obligāti jādodas pie ārsta uz profilaktisku vizīti, lai noskaidrotu, vai jūsu ZBLH tomēr nav par augstu.
2. mīts – sirds asinsvadu slimības attīstās tikai tiem, kam ir paaugstināts holesterīna līmenis
Kā rāda ASV slimnīcās veikti pētījumi, apmēram 50% pacientu ar zināmu sirds artēriju aterosklerozi ZBLH ir zem 2,5 mmol/l, kas tātad ir diezgan zems līmenis. Kā to izskaidrot? Nereti pilnīgi pietiek ar vairāku riska faktoru kombināciju (piemēram, diabēts + vecums + paaugstināts asinsspiediens vai vīrietis + smēķēšana + vecums), lai slimība attīstītos arī tad, ja ir samērā zems holesterīna līmenis. Tas cieši sasaucas ar tēzi, ka visiem nav vienas normas.
3. mīts – “Viņa tik tieva, bet ar šitādu holesterīnu!”
Ļoti izplatīts mīts ir, ka cilvēkiem ar normālu vai pat kalsnu miesas uzbūvi holesterīna līmenim ir jābūt normālam. Tā galīgi nav patiesība. Lai gan liekais svars un mazkustīgums paaugstina arī holesterīna līmeni, aptaukošanās vairāk pazemina labo ABLH un paaugstina triglicerīdu līmeni, bet ne tik ļoti kopējā holesterīna vai ZBLH līmeni. Zems ABLH un augsts triglicerīdu līmenis norāda uz to, ka ZBLH ir kļuvis negantāks un bojā asinsvadus izteiktāk.
4. mīts – paaugstināts holesterīns ir tikai dzīvesveida rezultāts
Lai gan ēšanas un kustību paradumi ietekmē holesterīna līmeni (par to katrs var pārliecināties, salīdzinot savus lipīdu rādītājus vasaras beigās un janvāra sākumā), ģenētikai diemžēl ir ļoti liela ietekme uz mūsu vielmaiņu. Tāpat kā katram ir zināms kāds ilgdzīvotājs ar ne visai veselīgu dzīvesveidu, ārstiem ik pa laikam ir piemēri, kad jauns cilvēks iedzīvojas miokarda infarktā jau pirms 40 gadu vecuma, pat nebūdams izcili neveselīga dzīvesveida piekopējs. Te nu mēs nonākam pie ģenētiski pārmantotas slimības, ko sauc par ģimenes hiperholesterinēmiju. Tai raksturīgi ļoti augsti kopējā holesterīna līmeņi (pieaugušiem parasti virs 8 mmol/l un bērniem virs 6 mmol/l) vairākiem ģimenes locekļiem, kam ir pirmās pakāpes radniecība. Bieži vien to pavada traģiski stāsti ģimenē, kad vairākās paaudzēs ir novēroti miokarda infarkta vai pēkšņas nāves gadījumi agrīnos gados – vīriešiem līdz 55 gadiem un sievietēm līdz 65 gadiem. Slimība nepavisam nav reta – Eiropā sastopama vienā gadījumā no 250 iedzīvotājiem, kas to padara par biežāko nāvi izraisošo ģenētisko slimību pieaugušajiem. Pēc aptuvenām aplēsēm, Latvijā varētu būt aptuveni 8000 cilvēku, kas cieš no ģimenes hiperholesterinēmijas. Latvijas Kardioloģijas zinātniskais institūts ir uzsācis šo ģimeņu apzināšanu, tāpēc, ja rodas aizdomas par šo slimību, ir iespējams pieteikties pa tālruni 25449674. Ģimenes hiperholesterinēmija ir īpašs gadījums, kad komplikāciju profilaksei tiek ieteikts sākt zāļu (statīnu) lietošanu jau agrīni, pat 18–20 gadu vecumā. Mūsdienās ģimenes hiperholesterinēmija vairs nav neārstējama slimība, un pašreizējā paaudze dzīvo krietni ilgāk nekā viņu vecāki.
5. mīts – “Esmu sportisks, tātad man sirds slimības nedraud!” “Pareizs dzīvesveids ir garants, ka es izvairīšos no sirds un asinsvadu slimībām”
Sports (ar mazo burtu tādā izpratnē kā fiziskās aktivitātes, nevis profesionālā līmenī) ir visnotaļ ieteicams un noteikti attālina varbūtību iekulties ķezā ar asinsvadiem. Tomēr diemžēl tas nesniedz 100% garantiju, ka tāda nekad neatgadīsies. Ir nācies no pacienta dzirdēt ar zināmu ironijas vai rūgtuma piedevu: “Tad nebija vērts tik pareizi dzīvot?” Mana atbilde vienmēr ir šāda: “Ja to nebūtu darījis, visdrīzāk, šis nelāgais notikums būtu noticis gadus desmit agrāk.” Tātad ar fiziskām aktivitātēm mēs noteikti varam attālināt slimību, tomēr noteiktā vecumā ar sportošanu un vispār veselīgu dzīvesveidu vien var nepietikt, ja asinsspiediens vai holesterīns paliek nepieskatīti, īpaši, ja ģimenē ir agrīnas sirds slimības, par smēķēšanu nemaz nerunājot. Pat ja ar minēto viss ir šķietamā kārtībā, vecums ir nenovēršams faktors, un nekad nevar zināt, ar kuru no mums laika vecis izspēlēs nelāgu joku. Rezumējums – arī veselīgajiem iesaku aprunāties ar savu ārstu, negaidot 60 vai 70 gadu jubileju, bet labāk pirms 50 gadiem.
6. mīts – visi līdzekļi, kas pazemina holesterīnu, ir vienlīdz labi
Modernās medicīnas pamatprincips ir “uz pierādījumiem balstītā medicīna”. Proti, ārsts pieņem lēmumus, vadoties ne tikai pēc savas pieredzes un pacienta vērtībām, bet arī – un tas ir svarīgākais – pēc tā, vai attiecīgā rīcība ir zinātniski pierādīta. Šajā ziņā sirds un asinsvadu slimību profilakses jomā nav nevienas tik labi pamatotas zāļu grupas kā statīni. Statīni pazemina holesterīna līmeni asinīs, jo aizkavē holesterīna – kas tāpat mums visiem ir par daudz – veidošanos organismā. Vēsturiski statīni nebūt nav pirmie holesterīnu pazeminošie līdzekļi. Salīdzinot ar žultsskābju sekvestrantiem un fibrātiem, tie gan daudz labāk pazemina holesterīna līmeni, gan ir ievērojami labāk panesami. Bet, pats svarīgākais, – ir zinātnisko pierādījumu pārbagātība par to efektivitāti un drošumu! Ja statīni tiek lietoti pareizās (nevis mazās) devās, tie spēj apturēt holesterīna izgulsnēšanos artērijās. Dažiem pacientiem ir pat iespējams panākt, ka artērijas sāk attīrīties no holesterīna! Statīni spēj pasargāt cilvēkus no infarktiem, insultiem, no nepieciešamības pēc sirds artēriju operācijām vai stentu implantācijām (artēriju paplašināšanas). Un šajā ziņā pagaidām neviens cits medikaments nav ne tuvu tik efektīvs kā statīni. Astoņdesmitajos gados kardiologs varēja tikai minēt, kad pacients pēc infarkta atgriezīsies ar savu nākamo miokarda infarktu – pēc nedēļas vai gada (jo slimību taču nevarēja apturēt), toties tagad situācija ir pavisam cita – aterosklerozi vairumā gadījumu izdodas apturēt ar nosacījumu, ja pacients lieto pareizās statīnu devas un sasniedz vajadzīgo ZBLH, proti, < 1,8 mmol/l. Ne ar vienu citu medikamentu grupu tādu pierādījumu nav!
7. mīts – “Man pietiks ar aspirīnu, kam man to statīnu?”
Ja holesterīna izgulsnēšanās vietiņa (plātnīte jeb panga) sirds artērijā ieplīst, tur veidojas trombs, kas var nosprostot asinsvadu un izraisīt sirds muskuļa atmiršanu – miokarda infarktu. Aspirīns aizkavē (lai gan ne pilnībā novērš) tromba veidošanos. Tāpēc to iesaka regulāri lietot, ja ateroskleroze jau ir zināma. Tomēr, ja salīdzinām aspirīnu un statīnu, no slimību profilakses viedokļa daudz svarīgāk ir lietot tieši statīnu – jo statīni plātnītes stabilizē un tās retāk plīst. Līdz ar to retāk veidojas situācijas, kad vispār var veidoties trombs. Tāpēc ne velti statīnu dēvē par 21. gadsimta aspirīnu, lai gan salīdzinājums nav sevišķi korekts, jo patiesībā statīni ir efektīvāki par aspirīnu. Daudziem pacientiem iesakām lietot abus – gan statīnu, gan aspirīnu, lai pacientu pēc iespējas labāk pasargātu no infarkta. Tomēr, ja runa ir par profilakses sākšanu, tad neapšaubāmi svarīgāk ir laikus sākt lietot statīnu (un tikai retos gadījumos arī aspirīnu), jo tieši statīns ārstē pamatprocesu – aterosklerozi.
8. mīts – zems holesterīna līmenis ir bīstams?
Visā pasaulē ik gadu no holesterīna izgulsnēšanās sirds vai galvas smadzeņu artērijās mirst miljoniem ļaužu. Aprēķināts, ka ap 2050. gadu slepkava numur viens pasaulē būs koronārā sirds slimība, ko izraisa sirds artēriju nosprostošanās ar holesterīnu. Vienlaikus gadījumi, kad cilvēka veselības traucējumus būtu radījis holesterīna deficīts, labākajā gadījumā ir kazuistika (tas ir, liels retums).
Nereti dažādās interneta vietnēs un citviet nākas saskarties ar viedokli, ka pārāk zems holesterīna līmenis var radīt problēmas ar žultsskābju, D vitamīna un hormonu sintēzi, jo tai tiešām ir nepieciešama holesterīna molekula. Patiesībā ir pierādīts, ka šūnas necieš no holesterīna bada pat tad, ja ZBLH ir 0,3 mmol/l zems. Ir zināma reta slimība, ko sauc par hipobētalipoproteinēmiju, kuras gadījumā ģimenē tiek pārmantots ļoti zems holesterīna līmenis – šiem pacientiem ZBLH parasti ir ap 0,4 mmol/l. Un vienīgā pārliecinošā šo ģimeņu iezīme ir tā, ka... viņiem raksturīgāks ilgāks mūžs!
9. mīts – statīni bojā aknas un muskuļus?
Uzreiz sāksim ar to, ka gadījumi, kad statīna lietošanas izraisītas blakusparādības var izraisīt cilvēka nāvi, pieder tai pašai kazuistikas kategorijai. Varbūt visā pasaulē reizi gadā kāds gadījums ir atrodams. Varbūt arī mazliet biežāk. Un tomēr riski ir niecīgi, tie ir nesalīdzināmi zemāki nekā no statīna nelietošanas, ja tas ir nepieciešams, kad miljoniem dzīvību tiek glābtas. Tad jau aspirīna vai pretsāpju līdzekļu (kas ir bezrecepšu medikamenti) lietošana ir nesalīdzināmi bīstamāka!
Ne par vienu no medikamentiem nekad nevar apgalvot, ka nemēdz būt problēmas, arī par statīniem – ne. Tomēr tās ir risināmas sadarbībā ar ārstu, un visas ir pārejošas – izzūd, kad statīna lietošana tiek pārtraukta. Kādas ir raksturīgākās?
Pirmām kārtām ir zināms, ka, lietojot statīnu, var paaugstināties aknu rādītāji (alanīnaminotransferāze jeb AlAT, aspartātaminotransferāze jeb AsAT), bet nav pierādīts, kas tas rada draudus veselībai. Vēl vairāk – nav izdevies konstatēt, ka statīni radītu kādas būtiskas izmaiņas aknu struktūrā vai funkcijā. Tomēr vispārpieņemts ir princips, ka ir pieļaujama šo aknu rādītāju trīskārša paaugstināšanās virs augšējās normas robežas, kas atbilstu apmēram 120–150 U/l. Tiesa gan, Pārtikas un zāļu pārvalde, kas ir ASV galvenā regulējošā institūcija, 2012. gadā ir izdevusi rekomendāciju, ka aknu analīzes rutīnā veikt nav nepieciešams, jo tā nav racionāla līdzekļu izmantošana un ieguvums ir neskaidrs. Kopējo situāciju raksturo arī respektablajā žurnālā The Lancet atrodama 2010. gada ievadraksta nosaukums Aknu testiem nav nozīmes, izrakstot statīnus. Arvien vairāk tiek gūti pierādījumi tam, ka ir pieļaujama statīnu lietošana arī pacientiem ar aknu slimībām, piemēram, hronisku C hepatītu, kas agrāk tika uzskatīta par kontrindikāciju (protams, tam jānotiek ciešā sadarbībā ar kardiologu un hepatologu). Klasisks stāsts ir taukainā hepatoze (jeb vienkārši sakot – trekna akna), kuras gadījumā AlAT, AsAT un gammaglutamiltranspeptidāzes jeb GGT līmeņi bieži ir paaugstināti, un šī iemesla dēļ ārsts vai pacients baidās sākt statīna lietošanu. Bet patiesībā taukainā hepatoze parasti norāda uz augstāku sirds un asinsvadu slimību risku, un tāpēc šie pacienti ir vēl lielāki ieguvēji no statīna lietošanas nekā viens otrs bez taukainās hepatozes.
Rezumējot – Latvijā un citās Eiropas valstīs ārsti turpina monitorēt aknu rādītājus, lai gan to varētu arī nedarīt, jo uzraugām pacienta drošību pēc principa – dubults neplīst.
Stāsts par muskuļiem ir tikai nedaudz tuvāk patiesībai nekā iepriekšējais par aknām, bet nu stipri pārspīlēts gan. Īsā versija – retos gadījumos pacientiem var parādīties muskuļu sāpes, tās var būt traucējošas, bet gandrīz nekad nav bīstamas, un tās pāriet, statīna lietošanu pārtraucot.
Sākot statīna terapiju, visi pacienti tiek instruēti informēt ārstu, ja parādās muskuļu sāpes (līdzīgas tām, ko jūt pēc smagām fiziskām slodzēm, bet ne tik izteiktas). Tomēr tā nemēdz radīt draudus dzīvībai. Bīstamākā blakne – rabdomiolīze jeb muskuļu sabrukums – ir tik reta (viens gadījums no 100 000 gadā), ka gandrīz līdzvērtīga riskam avarēt, sēžot trolejbusā.
Tikai apmēram 5% pacientu muskuļu sāpes var prasīt devas samazināšanu, medikamenta nomaiņu vai – pavisam retos gadījumos – statīna lietošanas pilnīgu pārtraukšanu. Nereti to pavada arī no muskuļu audiem nākoša enzīma līmeņa paaugstināšanās asinīs, ko sauc par kreatīnfosfokināzi (KFK) vai kreatīnkināzi (CK). Šo vielu ārsti regulāri pārbauda visiem pacientiem, kas saņem statīnu. Par nozīmīgu kreatīnfosfokināzes paaugstināšanos uzskata tikai tādus līmeņus, kas vairāk nekā četras reizes pārsniedz augšējo normas robežu, tomēr tādi ne obligāti prasa terapijas pārtraukšanu. Ārsts tad ņem vērā arī, vai pacientam ir muskuļu simptomi un cik ļoti nepieciešama ir statīnu lietošana. Ar parastām statīnu devām retos gadījumos (vienā no desmit tūkstošiem gadā) atgadās kreatīnfosfokināzes desmitkārtējs pieaugums, kas gan prasa tūlītēju medikamenta pārtraukšanu. Diezgan bieži pacientiem atrodam citus faktorus, kas veicinājuši muskuļu simptomus, piemēram, pazeminātu vairogdziedzera funkciju vai D vitamīna deficītu. Pavisam dīvains šis stāsts kļūst arī tāpēc, ka pētījumos muskuļu simptomus novēro arī pacientiem, kas saņēma placebo (tas ir, neko) – tātad ne vienmēr vaina ir pašā statīnā, bet pacienta nosliecē uz muskuļu sāpēm. Rezumējot – blaknes gadās, bet reti, un vairākumā gadījumu šīs problēmas ir atrisināmas kopā ar ārstu. Pacienti, kas ir bijuši sabiedēti par blaknēm, statīnu patiesībā panes ļoti labi.
10. mīts – žurnālistu un pseidoekspertu spēlītes ar negatīvo publicitāti par holesterīnu un statīniem ir nekaitīgas?
Atgriežoties pie raksta prologa tēmas, jāsaka, ka man nekad nav izdevies pilnībā saprast, kādēļ tik aktīvi tiek kultivēti daži no minētajiem mītiem gan par holesterīnu, gan, jo īpaši, par statīniem. Ne vienmēr aiz tā slēpjas naivums vai... hm, sauksim to par negudrību. Tomēr nākas izteikt pieņēmumu, ka popularitātes un peļņas kāre atsevišķos gadījumos varētu būt vēl daži no šiem faktoriem.
Neatkarīgi no patiesajiem motīviem, plašsaziņas līdzekļu aktivitātes ir spēle ar uguni, lai cik nekaitīga tā liktos (tas attiecas ne tikai uz holesterīna tēmu vien), un pat tam mums ir zinātniski pierādījumi. Dāņu zinātnieki Nīlsens un Nordestgors 2015. gada nogalē ir publicējuši pētījumu, kas parāda, ka negatīva publicitāte par statīniem par 9% palielina varbūtību, ka cilvēki pārtrauks to lietošanu! Savukārt statīna lietošanas pārtraukšana Dānijā palielināja miokarda infarkta risku par 26% un sirds un asinsvadu slimības izraisītas nāves risku par 18%. Tad kāda ir plašsaziņas līdzekļu līdzatbildība?
Noslēgumā
Izglītots un veselāks pacients, par veselību zinošāks ikkatrs Latvijas iedzīvotājs ir mūsu kopīgie cēlie mērķi. Tomēr viens no 21. gadsimta lielākajiem izaicinājumiem ir – kā neapmaldīties masīvajā informācijas gūzmā. Informatīvā telpa ir kā džungļi, kas pilni ar dezinformācijas slazdiem. Lasītājiem novēlu pēc iespējas izvairīties no izmestajām cilpām, kā arī saglabāt kritisko domāšanu un – galvenais – ieklausīties ekspertos, kas pārstāv ārstu profesionālās asociācijas.
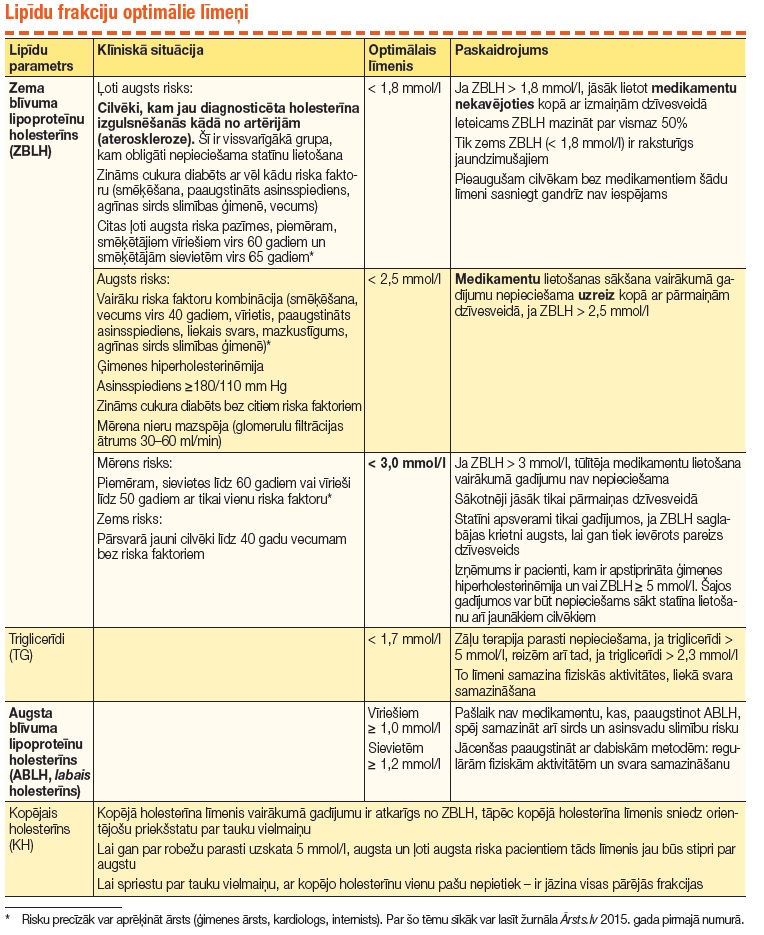
Foto: sirdsunveseliba.lv
Rakstu lasiet arī „Ārsts.lv” 2016. gada janvāra numurā!