Medicīniskā apaugļošana – efektīva un droša ārstēšanas metode!
Diagnozi neauglība ārsti nosaka, ja, dzīvojot regulāru dzimumdzīvi bez izsargāšanās, pāris nevar ieņemt grūtniecību gada laikā. Neauglība mūsdienās ir efektīvi ārstējama – ik gadu pasaulē piedzimst aptuveni 350 tūkstoši bērnu, kas ieņemti medicīniskās apaugļošanas ceļā. Tā ir droša un atzīta metode, kas palīdz tūkstošiem pāru kļūt par vecākiem, tomēr joprojām pastāv dažādi aizspriedumi un maldi. Par to visu – šajā rakstā.
Auglība samazinās pēc 35 gadu vecuma
Mūsdienās bērnus mēdz plānot vēlu, bet der zināt, ka pēc 35 gadu vecuma sievietes organismā sākas izmaiņas – samazinās olšūnu skaits olnīcās un pasliktinās to kvalitāte. Pievienojas dažādas slimības – gan dzimumorgānos, gan ārpus tiem – un veidojas pārmaiņas, kas var ietekmēt gan grūtniecības iestāšanos, gan iznēsāšanu. Tāpēc var likties, ka neauglīgu pāru mūsdienās ir vairāk, bet tas ir gluži dabiski – jo vecāks pāris, jo mazāka auglība. Ja pāris ieplānotu grūtniecību agrāk, pastāv lielāka iespēja, ka tā iestātos viegli, ātri, bez ārstēšanas un ierastā ceļā. Diemžēl prakse liecina par to, ka aptuveni puse no reproduktologu pacientiem gaida līdz 40 gadu vecumam un tikai tad dodas pie ārsta, lai ārstētu neauglību.
Abu partneru iesaiste
Pilnvērtīgs ārstēšanas process nav iespējams bez abu partneru iesaistes, jo pie pāra mērķa – kopīga mazuļa – jāstrādā abiem, gan sievietei, gan vīrietim. Tas attiecas gan uz grūtniecības neiestāšanās izvērtēšanu, gan ārstēšanu. Ja auglības traucējumu iemesls atrasts sievietei, nav izslēgts, ka arī partnerim var būt auglības traucējumi, tāpēc uz konsultāciju pie ārsta pārim būtu labi ierasties kopā. Iztaujāšana par veselības stāvokli, piedzīvotajām slimībām pašam un arī radiniekiem ir būtiska abiem partneriem, lai ārsts lemtu par analīžu nozīmēšanu.
Vīriešu auglības traucējumus ir gana viegli noteikt, izmantojot spermas analīzi – spermogrammu. To un, iespējams, papildu spermas analīzes, funkcionālos testus un reizēm arī hormonālos izmeklējumus nozīmē reproduktologs pirmajā vizītē pēc sarunas ar pāri. Ja rezultāti ir izmainīti, vīrieša ārstēšanā iesaistās urologs – andrologs (vīriešu auglības traucējumu ārsts).
Sieviešu neauglības iemeslus noskaidrot ir daudz sarežģītāk. Vizītē tiek veikta ginekoloģiskā izmeklēšana un ultrasonogrāfija un, ja netiek atklāti pārliecinoši dati par nepieciešamību sievietei veikt operāciju, dažādās menstruālā cikla dienās tiek nozīmēti hormonālie izmeklējumi, kas liecina par hipofīzes, vairogdziedzera, virsnieru, olnīcu darbību. Visi šie orgāni ietekmē auglību.
Tālākā sievietes padziļināta izmeklēšana vai ārstēšana bieži ir atkarīga no partnera spermas rādītājiem, jo pāra mērķis ir kopīgs bērniņš. Ir reizes, kad sievietei var veikt diagnostiski koriģējošu mazinvazīvu operāciju, bet ir reizes, kad arī urologs spermas nespēju apaugļot nevar izārstēt ar tradicionālajām metodēm un ir nepieciešama medicīniskā apaugļošana. Protams, medicīnisko apaugļošanu jeb ārpusķermeņa apaugļošanu var veikt arī dažādu sievietes veselības faktoru dēļ.
Medicīniskās apaugļošanas metodes
- IUI (intrauterin insemination) – intrauterīna inseminācija, kad uz ovulācijas brīdi speciāli sagatavota sperma tiek ievadīta dzemdes dobumā (notiek dabiska apaugļošanās sievietes organismā) – metode, kuras efektivitāte tikai nedaudz pārsniedz grūtniecības iestāšanās iespēju mīlējoties.
- IVF (in vitro fertilisation) – medicīniskā jeb ārpusķermeņa apaugļošana. No sievietes organisma iegūst vairākas olšūnas, kas īpašos apstākļos un labvēlīgā vidē tiek savienotas ar vīrieša spermatozoīdiem, kur notiek dabiska apaugļošanās. Apaugļotos embrijus pēc laiciņa ievada atpakaļ dzemdes dobumā.
- ICSI (intracytoplasmic sperm injection) – apaugļošana laboratorijas apstākļos, spermatozoīdu injicējot tieši olšūnā. Embrijus tāpat pēc dažām dienām ievada dzemdes dobumā.
Medicīniskās apaugļošanas posmi
Lai izprastu medicīniskās apaugļošanas būtību, jāzina tās pamatposmi:
- Olnīcu stimulācija un ultrasonogrāfiska folikulu augšanas kontrole. Olnīcu stimulācijas mērķis ir panākt nevis viena, bet gan vairāku folikulu augšanu, vairāku olšūnu izveidošanos un nobriešanu. Šim nolūkam sievietei parasti katru dienu apmēram vienā laikā 10–14 dienas jāveic hormonu injekcijas vēdera priekšējā sienā. Lai olšūnu stimulācija būtu droša un efektīva, tās laikā nepieciešamas vidēji 3–5 vizītes pie ārsta, kas veic ultrasonogrāfisku izmeklēšanu un, iespējams, koriģē lietojamā medikamenta devu.
- Olnīcu folikulu punkcija un olšūnu iegūšana. Lai apaugļotu olšūnas laboratorijas apstākļos, tās nepieciešams iegūt īsi pirms to dabiskās ovulācijas. Punktējot folikulus, atsūc to saturu, iegūstot folikulāro šķidrumu un olšūnas. Embriologs zem mikroskopa no folikulārā satura atdala olšūnas, pārnes speciālā olšūnu augšanai paredzētā vidē un ievieto inkubatorā.
- Spermatozoīdu laboratoriska sagatavošana. Vai nu punkcijas laikā, pirms vai uzreiz pēc tās sievietes partneris nodod spermu. Pirms spermas nodošanas 3–5 dienas iesaka atturēties no ejakulācijas izraisīšanas, tādējādi nodrošinot pēc iespējas vairāk kvalitatīvu spermatozoīdu. Laboratorijā notiek spermatozoīdu attīrīšana no spermas šķidruma, nekustīgajiem spermatozoīdiem, pavadošajām šūnām un mikrobiem. Parasti spermas sagatavošana ilgst 1–2 stundas.
- Olšūnu apaugļošana un embriju kultivēšana. Apmēram 3–4 stundas pēc folikulu punkcijas olšūnām pievieno spermatozoīdus, lai notiktu dabiska apaugļošanās.
ICSI gadījumā liela palielinājuma mikroskopa kontrolē izvēlas visveselāko spermatozoīdu, kuru injicē tieši olšūnas citoplazmā. Pēc 18–20 stundām embriologs izvērtē olšūnas apaugļošanos. Pēc divām dienām embrijs sastāv no 2–6 šūnām. Pēc piecām dienām tas jau ir ar šķidrumu pildīts šūnu vainadziņš ar uzkalniņu iekšā (blastocista).
- Embriju ievadīšana dzemdes dobumā (embriotransfērs) – parasti notiek 2., 3., 5., 6. dienā pēc olšūnu apaugļošanas. To veic bez atsāpināšanas, pacientei atrodoties guļus stāvoklī uz muguras. Embrijus, kas atrodas speciālā šķidrumā, ar katetru caur dzemdes kaklu ultrasonogrāfijas kontrolē ievada dzemdes dobumā. Parasti ievada 1–2 embrijus.
 |
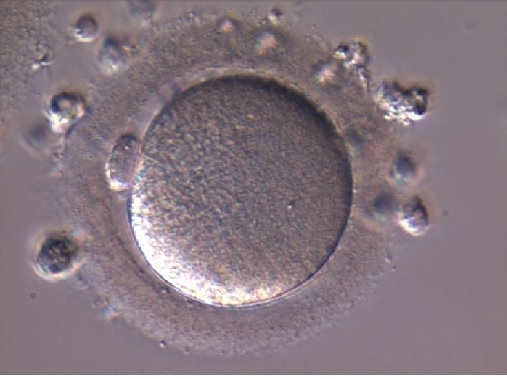
1. attēls. Olšūna pirms apstrādes |
 |
2. attēls. Attīrīta olšūna |
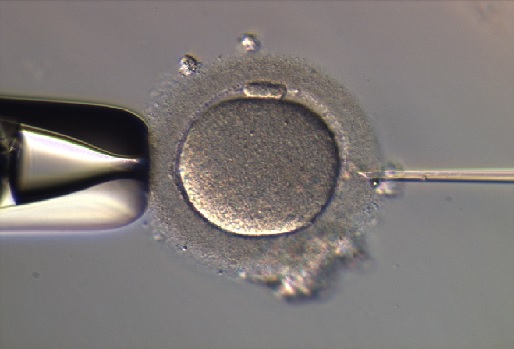 |
3. attēls. ISCI- spermatozoīda injicēšana olšūnā |
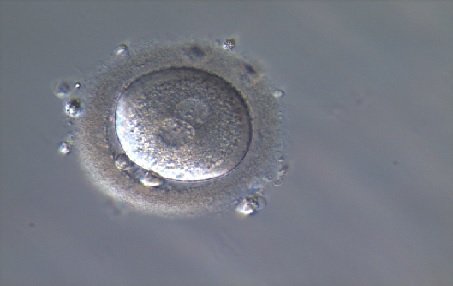 |
4. attēls. Apaugļota olšūna |
Kas notiek ar embrijiem, kas netiek ievadīti sievietes organismā
Atlikušos labas kvalitātes embrijus ir iespējams sasaldēt. Sasaldēšanas pamatā ir atklājums, ka ļoti zemā temperatūrā apstājas visi bioloģiskie procesi, kas atjaunojas pēc atsaldēšanas, atjaunojot normālu vides temperatūru un augšanas vidi. Krioembriju ievadīšanu dzemdē veic vai nu dabiska menstruālā cikla laikā, vai pirms tam, izraisot ovulāciju, vai sievieti sagatavojot ar speciāliem medikamentiem.
Kas notiek, kad embriji ir ievadīti dzemdē
Pēc embrija ievadīšanas dzemdē sievietei jāturpina progesteronu preparātu un dažreiz arī citu medikamentu ievade vai nu līdz grūtniecību apstiprinošu analīžu nodošanas dienai, vai vismaz līdz 9. grūtniecības nedēļai. Jāatceras, ka mēdz būt nedaudz asiņaini izdalījumi, arī grūtniecībai iestājoties, taču, ja pārtrauc medikamentu lietošanu pirms analīžu rezultātu saņemšanas, dažkārt tas var būt iemesls, kāpēc jau esošā grūtniecība pārtraucas. Uz kādu laiku pēc embrija ievadīšanas dzemdē vēlams atturēties no mīlēšanās, pārmērīgas fiziskas slodzes un ekstrēmiem sporta veidiem.
Jau 10.–14. dienā pēc embrija transfēra iespējams noteikt, vai grūtniecība ir iestājusies, nosakot sievietes asinīs bēta horionisko hormonu. Urīnā tas būs pozitīvs vēlāk, tāpēc urīna grūtniecības tests nav ātrākā metode, ar kuru noteikt grūtniecību pēc medicīniskās apaugļošanas.
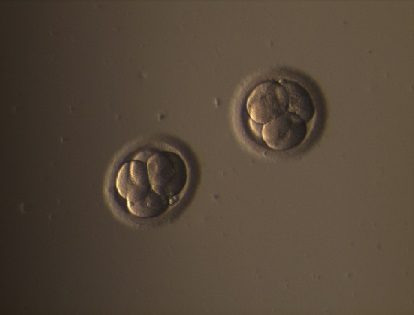 |
5. attēls. Embrijs 2. dienā pēc apaugļošanas |
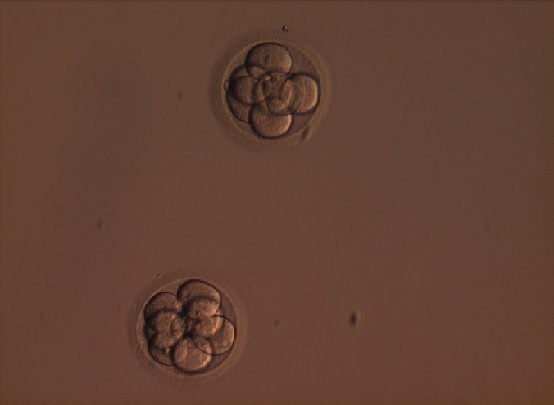 |
6. attēls. Embrijs 3. dienā pēc apaugļošanas |
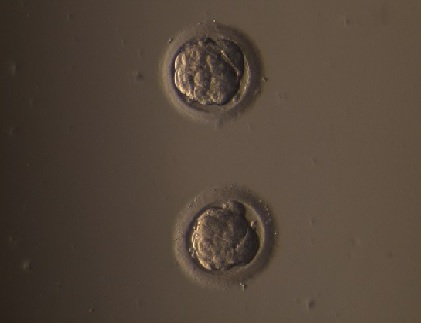 |
7. attēls. Embrijs 4. dienā pēc apaugļošanas. |
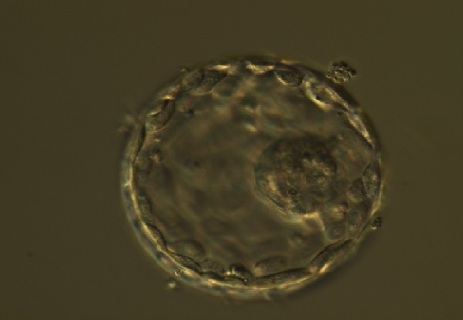 |
8. attēls. Embrijs 5. dienā pēc apaugļošanas |
Mīti – atspēkoti!
Medicīniskā apaugļošana ir droša un atzīta metode, kas palīdz tūkstošiem pāru kļūt par vecākiem, tomēr joprojām pastāv dažādi aizspriedumi un maldi.
Pirmais mīts – apzīmējums – mākslīgā apaugļošana. Patiesībā tā jāsauc par medicīnisko! Terminu mākslīgā apaugļošana ieviesa speciālisti, kas pirmie Latvijā sāka šo metodi izmantot, bet tajā nav nekā mākslīga. Vienīgā atšķirība ir tajā, ka vecāku šūnas satiekas nevis sievietes ķermenī, bet ārpus tā. Medicīniskā apaugļošana ir droša un pārbaudīta ārstēšanas metode, kuru pacientam nozīmē ārsts. Tāpēc iesaku ikvienam pārim, kas vēršas pie neauglības ārstēšanas speciālista, izmantot terminu medicīniskā apaugļošana, kas rada daudz pozitīvāku noskaņu un emocionālo komfortu.
Otrais mīts – bērni, kas dzimst šādā veidā, ir citādi. Tā nav taisnība! Neviens no daudziem pētījumiem jau kopš 70. gadu beigām neatrod atšķirības starp bērniem, kas ieņemti mīlējoties, un bērniem, kuri nākuši pasaulē pēc medicīniskās apaugļošanas. Tā kā neauglības iemesli ir ļoti dažādi, nedrīkst apgalvot, ka viņiem, gluži kā vecākiem, būs traucēta auglība – neauglības risks ir tieši tāds pats kā tiem cilvēkiem, kas ieņemti mīlējoties. Luīzei Braunai, kas bija pirmais bērns, kurš dzimis medicīniskās apaugļošanas rezultātā, pašai ir divi bērni – un tie tika ieņemti dabiskā ceļā.
Bērni, kuri ieņemti medicīniskās apaugļošanas ceļā, uzrāda daudz labākus panākumus mācībās, ir daudz mīlētāki un veiksmīgāki, jo pāri, kas piesakās medicīniskās apaugļošanas procedūrai, ir ļoti motivēti, bērniņš viņiem ir brīnums, kuru lolot, mīlēt un labi izglītot.
Trešais mīts – medicīniskā apaugļošana ir sarežģīta, sāpīga un dārga metode. Priecē, ka pāri kļūst arvien drosmīgāki – tas ir viens no iemesliem, kādēļ patlaban pieaug reproduktologu pacientu skaits. Protams, no pacientu puses gaidu lielu atbildību, jo ārstēšanās ir nopietna, bet no tās nevajadzētu baidīties. Procedūras laikā tiek izmantoti tikai tādi cilvēka hormoni, kas izstrādājas sievietes organismā gan pirms grūtniecības, gan tās laikā. Šie hormoni palīdz nobriest olšūnām. Blakusefekti, kas rodas šajā procedūras posmā, lielākoties netiek uzskatīti par smagiem: galvassāpes, vēdera uzpūšanās un velkoša sajūta vēdera lejasdaļā, jutīgums krūšu galos. Kad olšūnas ir nobriedušās, tās tiek punktētas jeb izņemtas – šī procedūras daļa ir sāpīga, tāpēc tiek izmantota īslaicīga narkoze. Pēc 2–5 dienām tiek veikts procedūras beigu posms – sievietes dzemdē tiek pārnests apaugļots embrijs. Šis medicīniskās apaugļošanas posms neprasa anestēziju un tiek veikts dažu minūšu laikā, abiem vecākiem klātesot. Aptuveni divu nedēļu laikā tiek noskaidrots, vai grūtniecība ir iestājusies. Ja grūtniecība ir iestājusies, pacientei līdz devītajai grūtniecības nedēļai jālieto progesteronu saturošie preparāti, jo šādai grūtniecībai ir lielāki spontānā aborta draudi. Tālāk grūtniecība norit tieši tāpat kā grūtniecība, kas iestājusies bez mediķu palīdzības.
Latvijā neauglības ārstēšanu apmaksā arī valsts – pacientēm līdz 38 gadu vecumam ir iespēja iestāties rindā uz valsts apmaksātu pakalpojumu.
Efektivitāte pieaug
Medicīniskās apaugļošanas efektivitāte pasaulē strauji pieaug, jo tiek ieviestas novitātes laboratoriju tehnoloģijās, pilnveidojas neauglības ārstēšanas ekspertu zināšanas par neauglības iemesliem, kā arī tiek izstrādāti arvien efektīvāki, specifiskāki medikamenti. Uzlabojas rezultāti ne tikai pēc svaigu embriju pārneses dzemdē, bet arī atsaldētu jeb krioembriju pārneses gadījumos. Pašlaik embriologi izmanto specifiskas dzīvības procesu apstādināšanas metodes – vitrifikāciju, kas ļauj saglabāt dzīvības procesus daudz lielākam embriju skaitam. Līdz tam, tāpat kā citviet pasaulē, tika izmantota lēnā saldēšana, kas radīja embrijos kristālus, kuru dēļ daudzi no krioembrijiem aizgāja bojā.
Ārsti pārliecinājušies par to, ka gan dabiskā ceļā, gan ārstējoties un izmantojot medicīnisko apaugļošanu, sievietēm, kas jaunākas par 35 gadiem, grūtniecība iestājas biežāk, jo ir gan labāka olšūnu kvalitāte, gan mazāk blakusslimību. Neviena klīnika pasaulē nespēj garantēt 100% veiksmīgu medicīniskās apaugļošanas rezultātu. Pēc pasaules datiem, visi rezultāti, kas pārsniedz 33%, tiek uzskatīti par labiem. Vēlos vērst uzmanību uz to, ka veselam pārim grūtniecības iestāšanās iespēja vienā ciklā ir 8,3%.
Ģenētiskie izmeklējumi
Medicīniskās apaugļošanas laikā sievietes organismā tiek pārnesti tikai kvalitatīvi embriji. Turklāt medicīniskā apaugļošana jau embrija stadijā ļauj pārbaudīt, vai bērnam nav kāda iedzimta kaite, piemēram, hemofilija (pavājināta asins recēšana) vai hromosomu defekti. Jaunākās tehnoloģijas ļauj ģenētiski pārbaudīt trešās vai piektās dienas embriju, netraucējot augļa attīstībai. Tas gan netiek izmantots un nav nepieciešams visos medicīniskās apaugļošanas ārstēšanas gadījumos.
Tagad arī Latvijā var veikt ģenētiskos testus, kas līdz šim nebija pieejami, piemēram, endometrija uzņēmības (Endometrial Receptivity Analysis – ERA) testu. Uz šo testu ierodas pāri, kam medicīniskās apaugļošanas ceļā grūtniecība nav iestājusies vairākas reizes. Ar ERA testa palīdzību var visprecīzāk noteikt, kad konkrētai sievietei dzemdes iekšējais slānis ir visuzņēmīgākais un spēj piesaistīt embriju.
Ieviesti arī spermas padziļinātie izmeklējumi – spermu saistošās hialuronskābes jeb HBA tests, kas liecina par spermas nobriedumu, eritrocītu un spermatozoīdu antiglobulīnu reakcijas tests MAR (mixed antiglobulin reaction) – imunoloģisks vīriešu neauglības rādītājs un DNS fragmentācijas tests.
Medicīniskās apaugļošanas laikā iespējams izmantot arī speciālas embriju barotnes, kas labāk palīdz embrijam attīstīties, embrija pārneses laikā dzemdes dobumā iespējams izmantot īpašu vielu – tā saukto līmīti, kas labāk palīdz embrijam piesaistīties pie dzemdes iekšējā slāņa. Pirms embrija pārneses dzemdes dobumā tiem embrijiem, kuriem apvalks vizuāli izskatās biezs, pārnesot embriju sievietēm pēc 37 gadiem, vai 5. dienas embrijiem – balstocistām – pēc atsaldēšanas ir iespējams veikt apvalka pārdali (assisted hatching), kas atvieglo un uzlabo embrija piesaisti dzemdes sienai.
Fakti un dati
- Ar neauglības problēmām pasaulē saskaras katrs sestais pāris, 15% pāru ir dažādi auglības traucējumi, bet 9% pāru tiek noteikta diagnoze Neauglība.
- Pirmais bērniņš, kas tika ieņemts ar medicīniskās apaugļošanas palīdzību, piedzima Anglijā 1978. gadā – Luīze Brauna.
- Pasaulē ik gadu tiek veiktas aptuveni 1,5 miljoni medicīniskās apaugļošanas procedūru, un ik gadu piedzimst aptuveni 350 tūkstoši bērnu, kas ieņemti medicīniskās apaugļošanas ceļā. Pateicoties medicīniskajai apaugļošanai, līdz šim piedzimuši vairāk nekā 6 miljoni bērni.
- Latvijā joprojām nav vienotas statistikas par medicīniskās apaugļošanas rezultātiem, bet ārstu prakse liecina, ka medicīniskā apaugļošanās gadā būtu nepieciešama 1000–2000 pāru.
Rakstu lasiet arī „ārsts.lv” 2017. gada aprīļa numurā!


