Linda Bāra, Angelika Krūmiņa: Laimas slimības diagnostika
Laimborelioze ir transmisīva dabas perēkļu infekcijas slimība, kurai bieži raksturīga hroniska un recidivējoša gaita ar vairāku orgānu un sistēmu bojājumiem.
Slimības apzīmēšanai tiek lietoti divi nosaukumi: Laimas slimība (no angļu val. Lyme disease) un laimborelioze. Nosaukums radies no Konektikutas pavalsts pilsētas Laimas (Lyme) nosaukuma, kuras apkaimē 1975. gadā vairāki jaunieši vienlaikus saslima ar oligoartrītu. Veicot pētījumus, Vilhelmam Burgdorferam (Wilhelm Burgdorfer) izdevās no ērcēm izdalīt slimības ierosinātāju. Eiropas valstīs plaši lieto nosaukumu laimborelioze, jo tas atspoguļo gan vietu, kur pirmo reizi novēroja slimības epidēmisko uzliesmojumu, gan arī drīz pēc tam noskaidroto tās izraisītāju – Borrelia burgdorferi, kas nosaukta tās atklājēja vārdā.
Latvijā laimborelioze pirmo reizi tika reģistrēta 1986. gadā. Pēc Slimību profilakses un kontroles centra (SPKC) datiem, kopš 2009. gada Latvijā tiek reģistrēti vidēji 613 (454–866) laimboreliozes gadījumi gadā.
Etioloģija
Slimību izraisa gramnegatīvas spirohetu dzimtas baktērijas, kas pieder pie Borrelia burgdorferi sensu lato kompleksa, kurā ietilpst vairāk nekā 15 dažādu borēliju sugu (Eiropā visbiežāk sastopamas B. afzelii, B. garinii un B. burgdorferi sensu stricto).
Eiropā, tostarp arī Latvijā, visbiežāk izplatītās ar ērču pārnestām infekciju slimībām inficētās ērču sugas ir Ixodes ricinus, Ixodes persulcatus un Dermacentor reticulatus.
Kad inficēta ērce ir piesūkusies, paiet vidēji 36–48 stundas, līdz cilvēks var tikt inficēts – borēlijas migrē no ērces zarnu trakta uz tās siekalām, tomēr inficēšanās ir atkarīga no daudziem faktoriem, piemēram, vai ērce bijusi saspiesta vai apstrādāta ar eļļu/spirtu u. tml., jo tādējādi tā izvemj zarnu saturu un paātrina borēliju migrāciju.
Epidemioloģija
Slimība novērojama Ziemeļu puslodes mērenajā klimatiskajā joslā, kur ir sastopami tās pārnesēji – ērces. Laimborelioze ir visbiežāk sastopamā ērču pārnestā infekcija gandrīz visās Eiropas valstīs un Amerikas Savienotajās Valstīs. Latvijā borēlijas cilvēkam pārnes trīs sugu ērces – Ixodes ricinus, Ixodes persulcatus un Dermacentor reticulatus. Ērču aktivitātes periods ir no marta un aprīļa līdz oktobrim, novembrim.
Ērces izplatītas galvenokārt jauktos un lapu koku mežos ar bagātīgu pamežu.
Ērces sūc asinis katrā attīstības fāzē.
Klīniskā aina
Laimboreliozes pirmās izpausmes borēliju iekļūšanas vietā kļūst redzamas apmēram 3 līdz 30 dienas pēc ērces piesūkšanās. Slimība var noritēt gan asimptomātiski, gan ar multiplu orgānu bojājumu, atšķirīgs var būt slimības ilgums, ko nosaka indivīda imūnsistēma un imūnģenētiskie faktori.
Laimboreliozei izšķir trīs stadijas
1. Agrīna lokalizēta laimborelioze – rodas vidēji 3–30 dienas pēc ērces koduma. Šai stadijai raksturīga migrējošā eritēma (erythema migrans) – gredzenveida apsārtums ar gaišāku centru un košāku apmali ≥ 5 cm diametrā, kurš veidojas ap ērces piesūkšanās vietu un atšķirībā no parastās alerģiskās reakcijas pret ērču siekalām parasti neniez un laika gaitā palielinās, sasniedzot līdz pat 40–50 cm diametrā (sk. 1. attēlu).
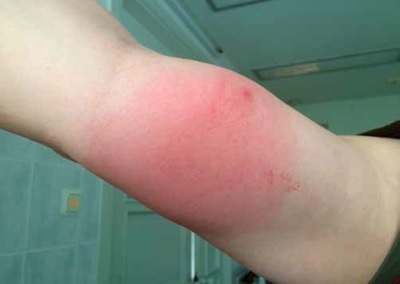
1. attēls. Agrīna lokalizēta laimborelioze
2. Agrīna diseminēta laimborelioze – rodas dažas nedēļas vai mēnešus pēc inficēšanās. Raksturīgas ādas izmaiņas (multiplas migrējošas eritēmas, labdabīga ādas limfocitoma), neiroloģiska vai kardiāla simptomātika (sk. 2. un 3. attēlu).
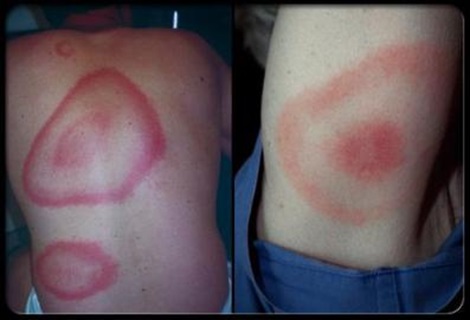
2. attēls. Multiplas migrējošas eritēmas (erythema migrans)
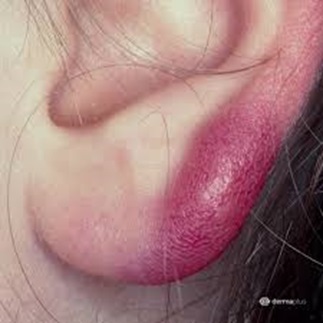
3. attēls. Boreliālā limfocitoma uz kreisās auss ļipiņas
3. Vēlīna laimborelioze – raksturīgs hronisks atrofisks akrodermatīts, encefalīts vai artrīts.
Diagnostika
1. Epidemioloģiskā anamnēze (vai pacients ir bijis iespējamā ērču aktivitātes zonā, vai ir zināma ērces piesūkšanās, kad tas noticis, kā simptomi attīstījušies).
2. Klīniskā aina (raksturīgs gredzenveida apsārtums ar gaišāku centru un košāku apmali ≥ 5 cm diametrā ērces piesūkšanās vietā).
3. Laboratoriskie izmeklējumi – asins ainā specifiskas izmaiņas nekonstatē, daļai pacientu novēro mēreni palielinātu leikocītu skaitu un paātrinātu eritrocītu grimšanas ātrumu (EGĀ).
4. Mikroskopēšana – perifērajās asinīs B. burgdorferi mikroskopiski nav nosakāmas.
5. Seroloģiskā diagnostika – B. Burgdorferi IgM antivielas sāk veidoties ne agrāk kā trešajā nedēļā pēc klīnisko simptomu parādīšanās. Slimības gaitā, izzūdot klīniskajiem simptomiem, pakāpeniski mazinās IgM antivielu titrs. Mazinoties specifisko IgM antivielu līmenim, veidojas IgG antivielas.
IgG antivielu līmenis var saglabāties augsts pat gadiem ilgi arī pēc adekvātas antibakteriālas terapijas, tāpēc seroloģisku izmeklējumu veikšana dinamikā pēc ārstēšanas kursa pabeigšanas, lai novērtētu terapijas rezultātu, nav mērķtiecīga.
Kopš 1994. gada un joprojām mūsdienās klīniskajā praksē laimboreliozes seroloģiskajā diagnostikā lieto divu soļu seroloģisko izmeklēšanu: sākotnēji ar ELISA (imūnfermentatīvo) testu – ar šo metodi ir iespējams noteikt antivielas, un pozitīva vai apšaubāma rezultāta
gadījumā jāveic apstiprinošais Western blot (Imunoblot) tests.
Nereti novēro kļūdainus pozitīvus rezultātus – biežāk pacientiem ar aizdomām par vēlīnu neiroboreliozi vai borēliju izraisītu artrītu. Tas notiek krustenisko reakciju dēļ, kas veidojas biežāk pacientiem ar reimatoīdo poliartrītu, infekciozo mononukleozi, sifilisu un sistēmisko sarkano vilkēdi.
Tāpēc nav pieļaujama laimboreliozes diagnozes noteikšana, balstoties tikai uz pozitīviem seroloģisko izmeklējumu rezultātiem. Visos gadījumos laimboreliozes diagnoze jānosaka pēc rūpīga epidemioloģisko datu un slimības klīnisko izpausmju novērtējuma. Pozitīvas IgG klases antivielas bez atbilstošas klīniskās ainas neliecina par laimboreliozi, un pacients nav jāārstē.
Rekomendācijas
“Laimboreliozes diagnostikas un ārstēšanas klīniskās rekomendācijas pieaugušajiem 2020” autori ir izstrādājuši rekomendācijas ģimenes ārstiem laimboreliozes izvērtēšanai.
1. Agrīnas lokalizētas laimboreliozes gadījumā diagnoze balstās uz klīnisko ainu – tipiska eritēma > 5 cm ērces piesūkšanās vietā – migrējošā eritēma, kas parādās 3 līdz 30 dienas pēc ērces piesūkšanās. Seroloģiskā diagnostika nav nepieciešama. Jāuzsāk antibakteriālā terapija.
2. Atkārtota antivielu testēšana dinamikā nav mērķtiecīga, antivielas var saglabāties ilgstoši arī pēc sekmīgas ārstēšanas.
3. Neliela tūska vai oda kodumam līdzīgs izsitums uzreiz pēc ērces piesūkšanās var parādīties un saglabāties līdz 7 dienām, tā var būt lokāla paaugstināta jutība vai iekaisuma reakcija.
4. Asimptomātiskiem pacientiem vai gadījumā, ja slimības simptomi neatbilst laimboreliozei, NEVEIKT seroloģisko testēšanu.
5. Laimboreliozes vēlīno formu gadījumā izmantot divu soļu seroloģisko testēšanu, nozīme ir IgG antivielām.
6. Kļūdaini pozitīvi seroloģisko izmeklējumu rezultāti ir iespējami krustenisku reakciju dēļ pacientiem ar citām slimībām, tāpēc nav pieļaujama laimboreliozes diagnozes noteikšana, balstoties tikai uz pozitīviem seroloģisko izmeklējumu rezultātiem. Visos gadījumos laimboreliozes diagnoze jānosaka pēc rūpīga epidemioloģisko datu un slimības klīnisko izpausmju novērtējuma. Pozitīvas IgG klases antivielas bez atbilstošas klīniskās ainas neliecina par laimboreliozi, un pacients nav jāārstē.
7. Šaubu vai neskaidrību gadījumos ieteicams konsultēties ar infektologu.
8. Profesionāli pamatotu aizdomu gadījumā par iespējamu slimību ziņot Slimību profilakses un kontroles centram.
Foto: Shutterstock
Rakstu lasiet arī „Ārsts.lv” 2021. gada aprīļa numurā!
Portālā "Ārsts.lv" publicēto rakstu pārpublicēšana iespējama tikai, saskaņojot ar portāla redakciju!



