Desmit patiesības par rentgenizmeklējumiem
"Ja šodiena būtu perfekta, nebūtu nepieciešamības pēc rītdienas!" (V. Smits).
Runājot par diagnostiskajiem izmeklējumiem, mēs reti iedomājamies par to nosaukumiem. Latviski, lietuviski, daļā Skandināvijas valstu un angliski runājošajā pasaules daļā tiek lietots nosaukums rentgenstari, par godu Vilhelmam Konrādam Rentgenam (Roentgen), kas, lai arī mērķtiecīgi strādājot pie jauna veida staru atklāšanas, atklāja tos nejauši (kā bieži gadās ar izcilām lietām) 1895. gada 8. novembrī, nosaucot tos par x stariem (kā tos joprojām sauc, piemēram, igauniski, franciski, spāniski, portugāliski).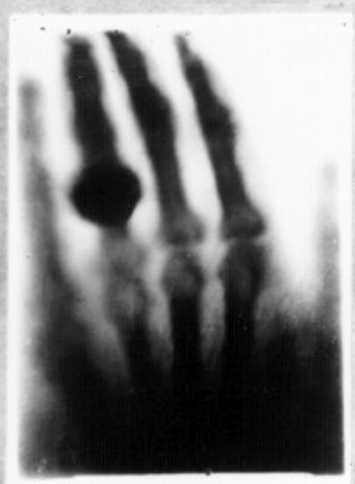
Pasaules pirmā rentgenogramma (pirms un pēc digitālās apstrādes)
Pirmajā rentgenogrammā, kas iegūta 1895. gada 22. decembrī (skat. attēlu) bija redzama Rentgena kunga sievas roka. 1895. gada 28. decembrī V. K. Rentgens publicēja savu atklājumu rezultātus, 1901. gadā saņemot Nobela prēmiju fizikā par šo atklājumu.
Tomēr tikai nedaudzi zina to, ka jau 1896. gada 6. janvārī Rīgā (Krievijas impērijā) tika veikts pirmais rentgenuzņēmums. Savukārt 1898. gadā Rīgā atklāja Krievijas impērijas sastāvā pirmo rentgenkabinetu, lai arī tikai 1913. gadā amerikānis V. Kūlidžs (Coolidge) sāka ražot tieši medicīnas vajadzībām ražotas rentgeniekārtas.
1928. gadā Rīgā kā piektajā pilsētā Eiropā – pēc Vīnes, Pēterburgas, Minhenes un Prāgas – nodibināts Rentgenoloģijas institūts – pirmais Baltijas valstīs.
Pirmais Rentgenologu biedrības vadītājs E. Vēbers bija Pasaules Rentgenoloģijas asociācijas dibinātājs 1925. gadā un tās viceprezidents.
V. K. Rentgena atklājums un šī atklājuma straujā izplatība radīja tehnoloģisku šoku medicīnas sabiedrībā. Kopumā tas radīja pirmo jautājumu (patiesību).
Kurš nodarbosies ar rentgenoloģiju?
Sākotnēji rentgenizmeklējumus veica fotogrāfi, elektriķi, jebkuras specialitātes ārsti. 1920. gadā tika panākta vienošanās, ka “grammu izvērtēšana” (lasīšana) ir māksla un radioloģija nav tikai tehniska procedūra, ko var veikt cilvēks, kuram ir tehniskas iemaņas. Speciālisti, kas nodarbojas ar rentgenoloģisko izmeklējumu interpretāciju (aprakstīšanu), apgūst gan rentgenoloģisko izmeklējumu tehniskās nianses, gan cilvēka anatomiju, gan klīniskos jautājumus un ar izmeklējumiem saistītās drošības prasības un tehniku.
Rentgenizmeklējumus drīkst veikt tikai atbilstoši izglītots speciālists – radiologa asistents vai radiogrāfers –, bet ar izmeklējumu interpretāciju nodarbojas ārsts – radiologs, t.i., ārsts, kam ir papildus specializācija radioloģijā, kuras apgūšana ilgst 4 gadus papildus 6 gadu medicīnas izglītībai. Radiologam ir tiesības atteikt izmeklējumu, ja tas nenāk par labu pacientam vai nav piemērots klīniskās problēmas risināšanai. Visbiežāk, atnākot uz izmeklējumu, cilvēks saskaras ar radiologa asistentu vai radiogrāferu, kas pirms izmeklējuma var uzdot jautājumus, kas nepieciešami korektai izmeklējuma veikšanai, īpaši svarīgi ir jautājumi sievietēm par grūtniecības esamību, jo jebkura sieviete, kas ierodas uz rentgenizmeklējumu, teorētiski var būt grūtniece.
Ārstam radiologam ir nozīme veselības aprūpē, jo viņš:
- ir konsultants – eksperts, kas palīdz ārstējošam ārstam izvēlēties piemērotāko izmeklējuma metodi, interpretē izmeklējuma rezultātus;
- izvērtē iegūtā izmeklējuma rezultātus, ņemot vērā iepriekš veiktos izmeklējumus, laboratorisko analīžu rezultātus (ja vien tādi pieejami – šis ir iemesls, kāpēc, dodoties uz izmeklējumu, jāņem līdzi iepriekš veikto izmeklējumu rezultāti, ideālā variantā – iepriekšējo izmeklējumu attēli, kas varbūt arī ierakstīti CD vai aplūkojami, izmantojot pieejas kodus izmeklējuma attēliem datu bāzē;
- iesaka turpmākos nepieciešamos izmeklējumus,
- vada un uzrauga radiologa asistenta vai radiogrāfera darbu, lai izmeklējumi atbilstu kvalitātes standartiem.
Diemžēl vēl kopš 20. gadsimta sākuma vairāk vai mazāk saglabājies uzskats, ka rentgenologs ir kaut kas mazvērtīgāks par ārstējošo ārstu, jo nodarbojas tikai ar bilžu izvērtēšanu.
Ideālā variantā rentgenoloģiskā izmeklējuma vajadzība vai apjoms būtu jāapspriež, sadarbojoties ārstējošajam ārstam un ārstam radiologam, jo tikai tā iespējams sasniegt vislabāko rezultātu.
20. gadsimta sākumā veidojās jauna medicīnas specialitāte (jāpiebilst, ka rentgenstarojumu tomēr izmantoja arī nemedicīniskiem mērķiem), radās nākamie jautājumi un arī atbildes uz tiem.
Vai rentgenizmeklējumi ir droši?
20. gadsimta sākumā daudzi cilvēki domāja, ka ar rentgeniekārtu var nolasīt cilvēka domas vai cilvēku pat nohipnotizēt.
Jau 1896. gadā britu medicīnas žurnālā tika publicēts ziņojums, ka rentgenstarojums var radīt kaitējumu, tomēr, lai gan bija arī citas līdzīgas publikācijas, 1936. gadā ASV tika ieviests sauklis “Redzēt ir labāk nekā sajust”, lai ieviestu pedoskopus, tas ir, mazas rentgeniekārtas apavu veikalos, lai labāk novērtētu kurpju atbilstību pēdai. Starp citu – pedoskopus ASV turpināja lietot līdz 20. gadsimta 70. gadiem.
Ir zināms, ka jonizējošais starojums – rentgenstarojums – var būt bīstams cilvēkam un videi.
Mūsdienīga pieeja rentgenoloģiskajiem izmeklējumiem izsakāma ar ALARA principu (as low as reasonably achievable, angl. – lietot tik mazu starojumu, cik iespējams, izvērtējamas rentgenogrammas vai cita rentgenizmeklējuma veikšanai). Noteikti jāizvairās no nevajadzīgas apstarošanas, tomēr zema līmeņa rentgenstarojums, kas tiek saņemts diagnostisko izmeklējumu laikā, nerada apdraudējumu veselībai. Jonizējošā starojuma ietekme uz cilvēka ķermeni ir atkarīga no starojuma tipa un enerģijas. Starojuma līmeņa novērtēšanai tiek lietotas ļoti daudz mērvienības, bet Starptautiskā Radiācijas aizsardzības komisija kā pamatvienību lieto zīvertus (precīzāk – milizīvertus jeb mSv). Pašlaik zināmais vidējais ikgadējais fona starojums pasaulē ir 2,4 mSv. Zināms, ka saņemot momentānu 5000 mSv starojumu, cilvēks nomirst dažu dienu laikā, bet 100 mSv deva var paaugstināt ļaundabīgu audzēju attīstības risku. Pētījumi rāda, ka starojums, mazāks par 100 mSv, saņemts gada laikā, nenodara būtisku kaitējumu cilvēka veselībai. Kā redzam 3. attēlā, rentgenoloģiskie izmeklējumi rada ļoti nelielu starojuma devu.
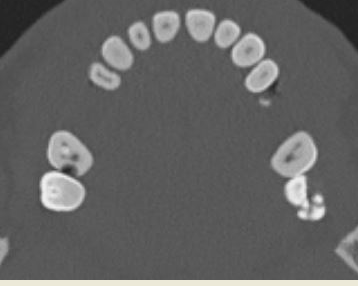
Runājot par izmeklējumu drošumu, vispirms būtu jārunā par izmeklējuma atbilstību klīniskajai problēmai, piemēram, attēlā redzamie zobu bojājumi galvas izmeklējuma gadījumā bija tikai papildu atrade, bet ikdienā atbilstošs izmeklējums ir zobu rentgenogrāfisks izmeklējums.
Pētījumi liecina, ka ~15% kopējā starojuma pasaulē rada diagnostiskās vai terapeitiskās rentgenoloģiskās procedūras. Laikā, kad rentgenoloģisko izmeklējumu ēra tikko sākās, devas bija augstas, tāpēc pacientu un personāla apstarošanas risks bija augsts. Turklāt sākotnēji rentgenogrammas iegūšanai bija nepieciešamas ~11 minūtes, bet mūsdienās izmeklējums ilgst ārkārtīgi īsu brīdi.
Zobu kariess galvas datortomogrāfijas izmeklējumā
Cik bieži nepieciešami rentgenizmeklējumi vai cik daudz rentgenizmeklējumi veicami vienas vizītes laikā?
Pēc Černobiļas un Fukusimas avārijām daudzi cilvēki baidās par radiācijas iespējamo postu, bet, lai arī radiācija var būt kaitējoša, vienmēr ir jautājums, kas tiek iegūts, ja izmeklējums tiek veikts. Protams, sevišķi rūpīgi jāapsver rentgenoloģiska izmeklējuma nepieciešamība bērniem līdz 15 gadu vecumam, grūtniecēm, ar krūti barojošām mātēm.
Rentgenoloģiskie (ar jonizējošo starojumu saistītie) izmeklējumi:
1. Rentgenizmeklējumi, rentgenogrammas (Rtg) – viens vai vairāki statiski attēli, kas tiek veikti ar statisku rentgenlampu, saglabāti, un ir iespējama to vairākkārtēja novērtēšana.
2. Tomosintēze – digitāls rentgenizmeklējums, kad viena ķermeņa daļa tiek fotografēta no daudziem, dažādiem leņķiem, bet speciāla programma to visu apstrādā, radot īpašus attēlus, atvieglojot, piemērām, mamogrāfijā, veidojumu atrašanu (skat. attēlu).
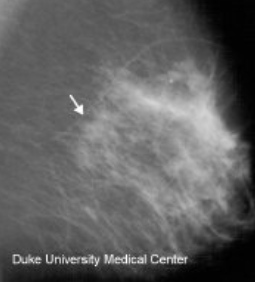
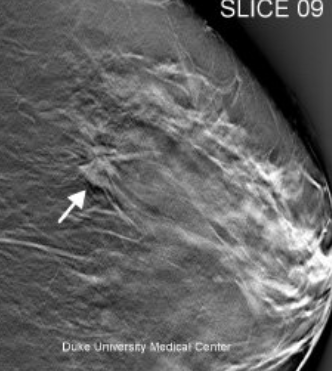
Krūts mamogrāfija un tomosintēzes attēls – veidojuma diagnostika
3. Rentgencaurskates (rentgenoskopijas) vai angiogrāfija, koronarogrāfija – samērā ilgstošs, reālā laikā novērojams izmeklējums, izmantojot, piemēram, bāriju saturošu kontrastvielu (kas tiek iedzerta vai kā citādi ievadīta) zarnu trakta izvērtēšanai vai jodu (to ievada vēnā vai caur speciālu katetru) – asinsvadu un sirds izvērtēšanai, kas parasti saistīts ar ievērojamu rentgenstarojumu.
4. Mamogrāfija – piena dziedzeru rentgenoloģisks izmeklējums.
5. Osteodensitometrija – specifisks izmeklējums kaulu blīvuma noteikšanai (ar DXA, rentgenizmeklējums, QCT-CT izmeklējums).
6. Datortomogrāfija (CT) – ļoti daudzu attēlu iegūšana, rentgenlampai rotējot ap cilvēka ķermeni. Iegūtos attēlus (kas var būt vairāk par 2000–3000) apstrādā ar speciālu programmatūru, iegūstot ievērojamu informācijas daudzumu par izmeklēto reģionu. Jārēķinās, ka starojuma līmenis ir augstāks, ja salīdzina ar rentgenogrammām.
Rentgenoloģiskie izmeklējumi parasti tiek nozīmēti trīs iemeslu dēļ:
- skrīningizmeklējumi – iespējamu bezsimptomu slimību diagnostikai (izmeklējumu parasti nozīmē reizi gadā vai reizi divos gados);
- pēc klīniskām pazīmēm (simptomiem) esošu slimību diagnostikai (ārstējošais ārsts un ārsts radiologs) izvēlas pacientam piemērotāko izmeklēšanas taktiku, ievērojot ALARA principu – izmantojot iespējami mazāko starojumu);
- onkoloģiskie (vēža) pacienti un cietušie ar politraumu – rentgenoloģiskie izmeklējumu nepieciešami izdzīvošanas nodrošināšanai, līdz ar to tiek veikti pēc atbilstošiem, starptautisko organizāciju līmenī pieņemtiem standartiem diagnozes precīzākai noteikšanai.
Organizēta skrīninga izmeklējumi
Organizēta skrīninga izmeklējumi ir izmeklējumi, ko veic lielai grupai pacientu, kam nav simptomu un sūdzību, bet kam iespējama slimība – tā sauktajai riska grupai. Šo izmeklējumu mērķis – pēc iespējas ātri konstatēt slimības simptomus.
Šāds skrīningizmeklējums kā valsts programma Latvijā ir mamogrāfija.
Krūts vēža skrīnings ar mamogrāfijas metodi, ko veic sievietēm vecumā no 50 līdz 69 gadiem reizi divos gados, ļauj agrīni konstatēt izmaiņas un veikt efektīvus pasākumus vēža ārstēšanā.
2015. gadā uzaicinājumu vēstules veikt valsts apmaksātu krūts vēža profilaktisko pārbaudi ar mamogrāfijas metodi saņem sievietes, kas dzimušas 1947., 1949., 1951., 1953., 1955., 1957., 1959., 1961., 1963. un 1965. gadā.
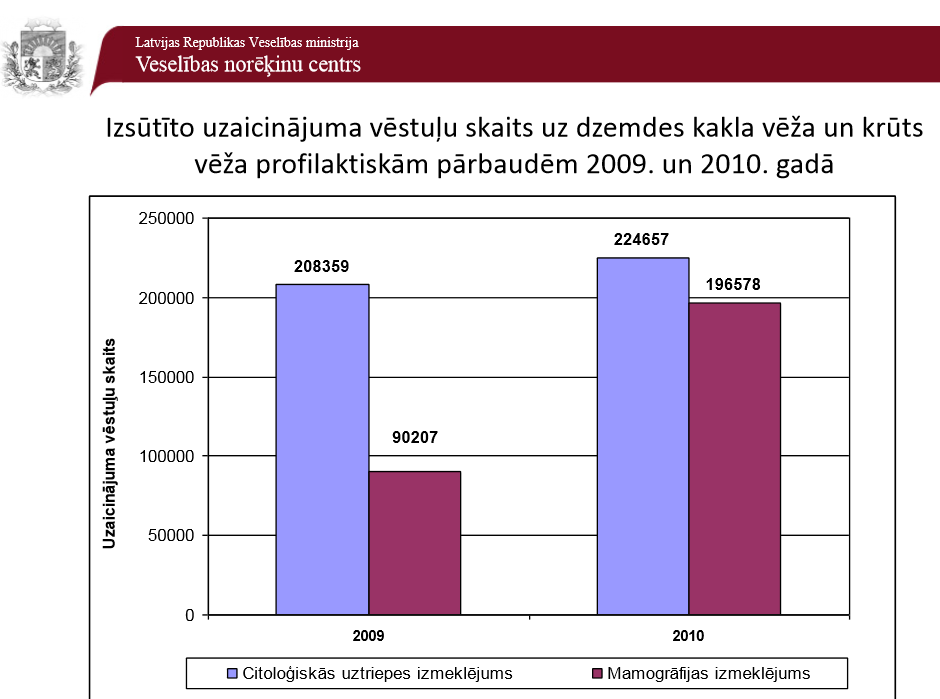
Izsūtīto uzaicinājuma vēstuļu skaits uz dzemdes kakla vēža un krūts vēža profilaktiskajām pārbaudēm 2009. un 2010. gadā (Veselības norēķinu centra dati)
Uzaicinājuma vēstules uz krūts vēža skrīningu ir derīgas divus gadus, taču ieteicams veikt izmeklējumu dažu mēnešu laikā no uzaicinājuma vēstules saņemšanas dienas. Ir gadījumi, kad uzaicinājuma vēstule profilaktiskajam krūts vēža izmeklējumam netiek nosūtīta:
- ja mamogrāfijas izmeklējumu sieviete veikusi ārpus valsts organizētās profilaktiskās programmas – gada laikā līdz uzaicinājuma vēstules sagatavošanas datumam;
- ja sievietei ir noteiktas konkrētu slimību diagnozes (piemēram, krūts ļaundabīgs audzējs);
- ja uzaicinājuma vēstules sagatavošanas brīdī sievietei nav deklarētas dzīvesvietas Latvijā.
Analizējot LR Veselības ministrijas datus (skat. attēlus par izsūtīto uzaicinājumu skaitu un profilaktiskās pārbaudes veikušo skaitu), redzam, ka diemžēl atsaucība ir samērā zema, bet saslimšanas gadījumu, kas attēlā, kurā apkopoti izmeklējumu rezultāti, atzīmēti ar R4, R5, tomēr ir daudz.
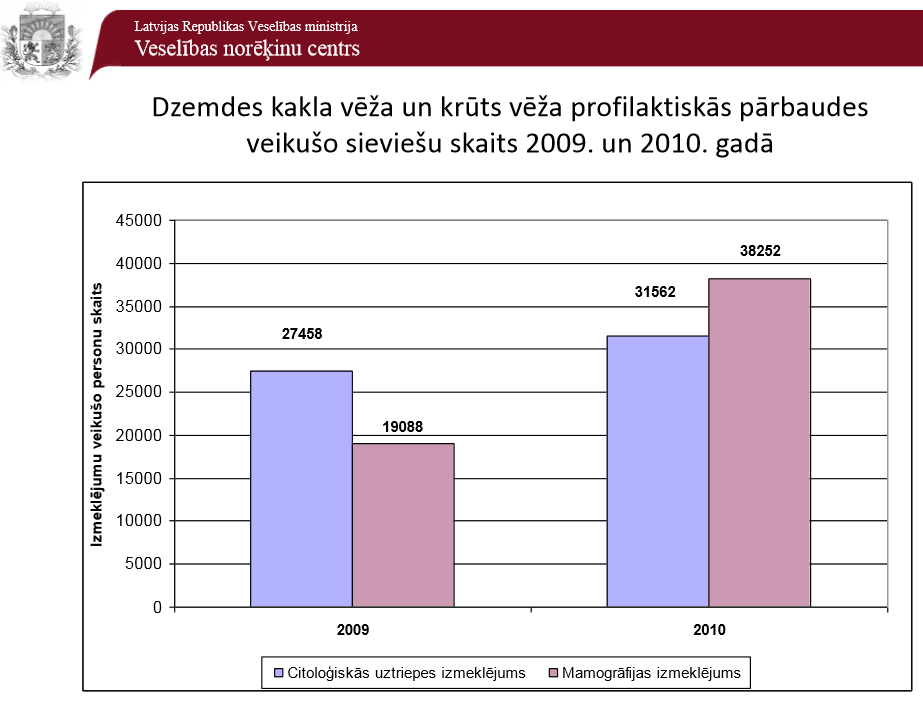
Dzemdes kakla vēža un krūts vēža profilaktiskās pārbaudes veikušo sieviešu skaits 2009. un 2010. gadā (Veselības norēķinu centra dati)
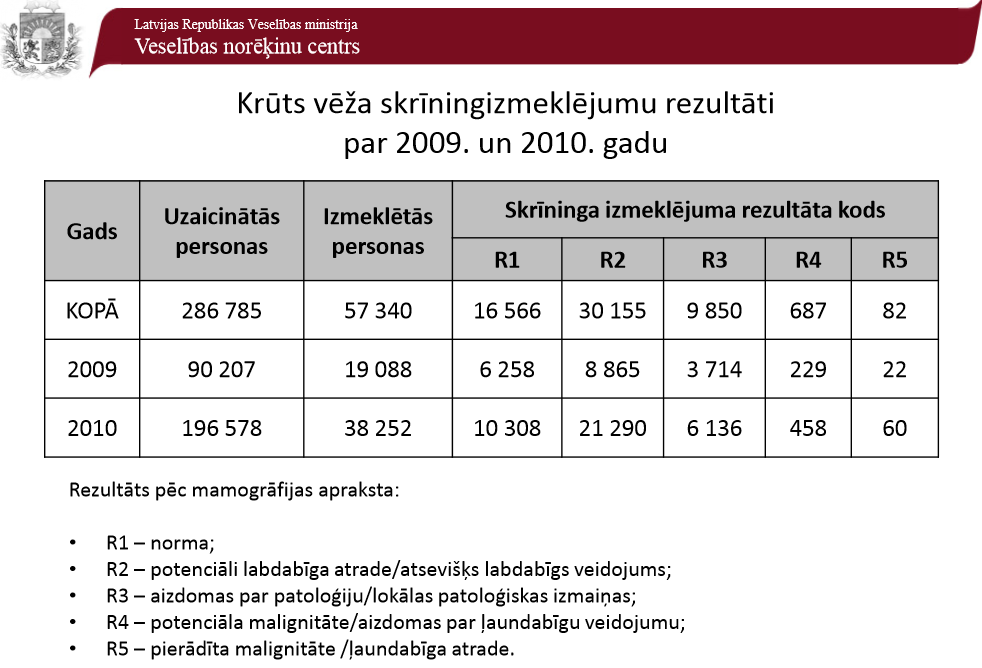
Krūts vēža skrīningizmeklējumu rezultāti par 2009. un 2010. gadu (Veselības norēķinu centra dati)
Gads Uzaicinātās personas Izmeklētās personas Skrīninga izmeklējuma rezultāta kods Kopā 2009 2010
Rezultāts pēc mamogrāfijas apraksta
R1 – norma
R2 – potenciāli labdabīga atrade/atsevišķs labdabīgs veidojums
R3 – aizdomas par patoloģiju/lokālas patoloģiskas izmaiņas
R4 – potenciāls ļaundabīgums/aizdomas par ļaundabīgu veidojumu
R5 – pierādīts ļaundabīgums/ļaundabīga atrade
Savukārt ikgadēja krūškurvja rentgenizmeklēšana nodrošina agrīnāku tuberkulozes vai plaušu audzēju diagnostiku. Padomju Savienībā ikgadējs krūškurvja izmeklējums bija obligāts, bet tagad tas ietilpst profilaktisko izmeklējumu sarakstā, tomēr ir liels cilvēku skaits, kas šādus izmeklējumus neveic, bet nokļūst slimnīcā ar smagām tuberkulozes vai plaušu vēža formām.
Pamatojoties uz pēdējos gados notikušiem pētījumiem, zemas devas datortomogrāfijas izmeklējumi plaušu vēža agrīnai konstatēšanai vīriešiem, vecākiem par 50 gadiem, ar ievērojamu smēķēšanas vēsturi (20–30 paku gadi, pakas – gads: 1 paciņa dienā) ir ievērojami efektīvāki par rentgenogrāfiskiem izmeklējumiem (skat. attēlu).
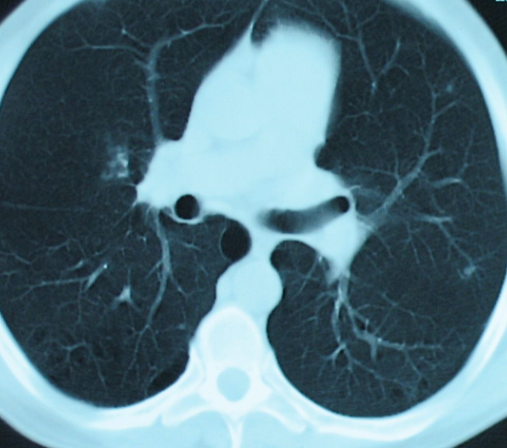
Sīks veidojums labajā plaušā, kas plaušu rentgenogrammā nav redzams
Esošu slimību rentgenoloģiskā diagnostika
- Bērniem:
Tiek lietoti speciāli bērnu izmeklējuma protokoli, ievērojami tiek samazināts rentgenstarojuma līmenis, par spīti rentgenstarojuma riskam, ieguvumi:
- neinvazīva, nesāpīga slimības diagnostika vai terapijas novērtēšana;
- iespēja uzlabot ārstēšanu vai ķirurģisku manipulāciju, plānot operāciju;
- iespēja slimnīcas apstākļos precīzi ievietot stentu, katetru vai citu medicīnisku ierīci, kas nepieciešama veselības vai dzīvības nodrošināšanai.
- Grūtniecēm:
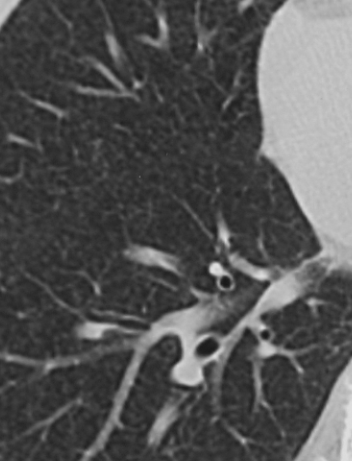
Miliāra tuberkuloze, datortomogrāfijas izmeklējums grūtniecei diagnozes apstiprināšanai
Ja nav iespējams veikt alternatīvu izmeklējumu (ultrasonogrāfija, magnētiskā rezonanse), bet informācija, ko iegūtu, veicot izmeklējumu, ir tiešām nepieciešama un mazina cita veida risku (piemēram, antibiotiku terapija, trauma), izmeklējums jāveic, piemērojot optimāli zemu jonizējošā starojuma līmeni. Grūtniecības laikā lielākais risks ir pakļaut nevajadzīgam apstarojumam augli, bet izmeklējumi, kur auglis netiek tieši ietekmēts, piemēram, deguna blakusdobumu, zobu rentgenogrāfija, krūškurvja un ekstremitāšu (rokas, kājas) rentgenogrāfija atsevišķos (izņēmuma) gadījumos pieļaujama, veicot papildu aizsardzības pasākumus (nosedzot ar aizsarglīdzekli vēderu). Ar līdzīgiem nosacījumiem pieļaujama arī datortomogrāfijas izmeklējuma veikšana (diemžēl esmu dzirdējusi no pacientēm, ka ginekoloģes pēc rentgenizmeklējumu veikšanas ir uzstājušas uz aborta nepieciešamību, jo rentgenstarojums, lūk, noteikti esot radījis neatgriezeniskas un briesmīgas augļa izmaiņas).
- Pieaugušajiem (ievērojot ALARA principu).
Izmeklējumi onkoloģiskajiem (vēža) pacientiem un cietušajiem ar politraumu
Nereti ir gadījumi, kad nepieciešama ātra un izsmeļoša (piemēram, pēc politraumas) vai precīza, operatīvas terapijas plānošanai izsmeļoša radiologa diagnosta atbilde.
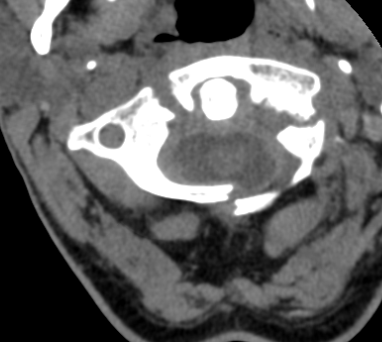
Datortomogrāfijas izmeklējums – 1. kakla skriemeļa lūzums
Politraumas gadījumā galvenā uzmanība tiek vērsta uz iespējami ātrāku un precīzāku izmeklēšanu, ar maksimāli iespējamo izmeklējuma kvalitāti. Politraumas protokols datortomogrāfijā tiek lietots:
- autoavāriju gadījumā;
- pēkšņas nāves gadījumā;
- motocikla avārijas gadījumā;
- ja bijis kritiens no augstuma.
Onkoloģisko procesu gadījumā radioloģijai (rentgenoloģijai) ir galvenā loma:
- primārā veidojuma diagnostikā,
- metastāžu konstatēšanā vai izslēgšanā,
- iespējamas operatīvas terapijas, tās apjoma precizēšanā.
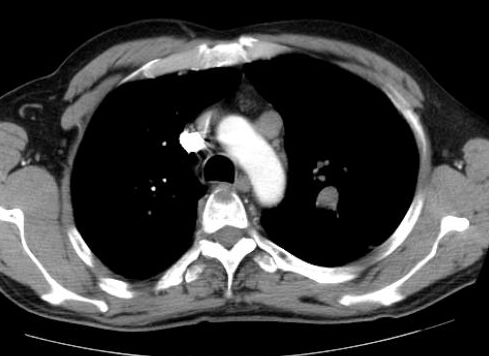
Datortomogrāfija plaušām pēc jodu saturošas kontrastvielas ievadīšanas vēnā, lai precizētu operatīvas terapijas iespējas, – redz metastāzes mugurkaulā, metastātiski izmainītus limfmezglus videnē
Vai pastāv jēdziens – maksimālā pieļaujamā deva?
Kā jau minēts iepriekš, rentgenstarojums tomēr ir starojums, bez vajadzības izmeklējumi nav jāveic. Lai veiktu rentgenoloģisku izmeklējumu, tas ir, rentgenizmeklējumu vai datortomogrāfijas izmeklējumu, nepieciešams ārsta norīkojums – to paredz Latvijas normatīvie akti. Ārstējošais ārsts izvērtē izmeklējuma nepieciešamību, bet radiologs izvērtē izmeklējuma apjomu, biežumu vai atsaka izmeklējumu. Tā kā izmeklējumi tiek veikti pacienta veselības vai dzīvības nodrošināšanai, tiek veikti tik daudz izmeklējumi, cik nepieciešams.
Vai pastāv aizsardzība pret rentgenstarojumu?
Pastāv triju veidu aizsardzības metodes:
- laiks – jo īsāku laiku cilvēks atrodas rentgenstaru ietekmē, jo mazāka iedarbība. Tas arī nozīmē, ka vienas dienas laikā vajadzētu veikt pēc iespējas mazāk rentgenizmeklējumu (sevišķi jauniem cilvēkiem, bērniem);
- attālums – jo tālāk no starojuma avota, jo mazāks starojums, bet radiologa asistents, veicot izmeklējumu, to ņem vērā;
- ekranējums – speciāls ekrāns jau ir iebūvēts rentgenoloģiskajā iekārtās, bet svarīgi ir arī svina aizsarglīdzekļi, kas tiek uzvilkti vai uzsegti vietām, kas nebūtu jāapstaro izmeklējuma laikā.
Protams, ka bez vajadzības veikt rentgenoloģisku izmeklējumu grūtniecei vai mazam bērnam nedrīkst, tomēr kritiskās situācijās, visbiežāk – traumas gadījumā, lietojot aizsargpriekšautu vai pārsegu, iespējamais risks tiek samazināts līdz minimumam.
Vai digitālās rentgenoloģiskās tehnoloģijas ir mazāk kaitīgas?
Kā minēts iepriekš – rentgenstarojums tomēr ir starojums. Svarīgākais, vai iekārta un ar to strādājošie cilvēki ir kvalificēti darbam, kas tiek veikts. Digitālās tehnoloģijas ļauj uzlabot diagnostisko kvalitāti, ļauj samazināt starojumu, tomēr noteicošais var būt cilvēciskais faktors.
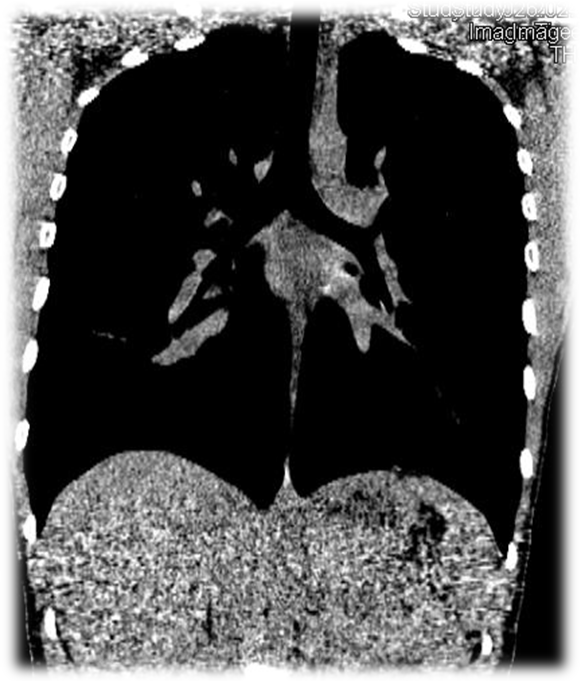
Pēdējā attēlā redzams izmeklējums ar ievērojami samazinātu rentgenstarojuma līmeni plaušu izmeklēšanai. Šī izmeklējuma tehnika vēdera dobuma vai videnes orgānu izvērtēšanu padara neiespējamu, jo, samazinot rentgenstarojuma līmeni, blīvāku audu izvērtēšana kļūst apgrūtināta, ja komunikācijas kļūdas dēļ jautājums netika uzdots laikus, iespējama jauna izmeklējuma nepieciešamības, kas rezultātā paaugstinās kopējo izmeklējumu starojumu devu.
 |
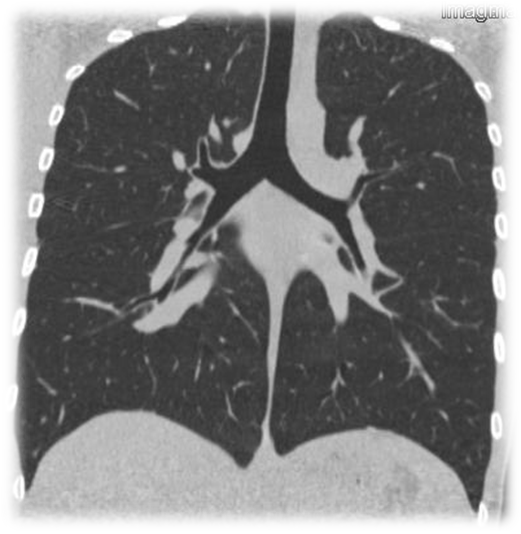 |
Ievērojami zemas devas datortomogrāfijas izmeklējums plaušām
Vai ārstam radiologam ir svarīga informācija par pacienta sūdzībām, darbu, paradumiem (piemēram, smēķēšana, ekstremāli sporta veidi), izmeklējuma iemeslu?
Jā, tas viss ir ļoti svarīgi, jo lielākajā daļā gadījumu ārsts radiologs pacientu nesastop, secinājumus izdara pēc rentgenogrammā vai datortomogrāfijas attēlā redzamā, kas var radīt pārpratumus un sarežģīt turpmāko sadarbību.
Izmeklējuma kvalitāte būs labāka, ja ārsts radiologs zinās:
- klīnisko stāvokli (klepus, profilaktisks izmeklējums, pulsējošs veidojums vēderā);
- iepriekšējo izmeklējumu rezultātus;
- esošo simptomu ilgumu (ilgstoši nedaudz paaugstināta temperatūra, pēkšņas galvassāpes).
Gadījumos, kad pacients nav apmierināts ar izmeklējumu vai radiologa rekomendācijām, nevajadzētu mesties uz nākamo medicīnas iestādi vai kontrolējošām valsts iestādēm. Saruna ar ārstējošo ārstu un ārstu radiologu būs konstruktīvāka par došanos pie cita, ar pacientu neapzīstama ārsta, kas, visticamāk, sāks visus izmeklējumus no sākuma.
Rakstu lasiet arī „ārsts.lv”” 2015. gada oktobra numurā!
Portālā "ārsts.lv" publicēto rakstu pārpublicēšana iespējama tikai tādā gadījumā, ja ir norādīts raksta avots!
