Ainārs Rudzītis, Santa Strazdiņa: Miokardīts – riska faktori, diagnostika un ārstēšana
Par miokardītu sauc iekaisīgu miokarda (sirds muskuļa) saslimšanu jeb sirds muskuļa iekaisumu. Saistībā ar miokardīta diagnostiku un ārstēšanu joprojām pastāv zināmas neskaidrības un nevienprātība. Kvalitatīva diagnostika mūsdienās ir iespējama, taču bieži netiek veikta pareizi un savlaicīgi slimības nespecifisko simptomu un tik ļoti atšķirīgo klīnisko izpausmju dēļ.
Jauniem cilvēkiem, kuri miruši ar pēkšņiem fatāliem sirdsdarbības traucējumiem, autopsijā miokardītu atklāj no 2 līdz 42% gadījumu, zīdaiņiem ar pēkšņas nāves sindromu miokardīts autopsijā atklāts 15% gadījumu. Miokardīta ārstēšana lielākoties ir simptomātiska, bet ir svarīgi identificēt tās formas, kurām ir specifiska patoģenētiska terapija. Vieglas formas miokardīts ir pašlimitējoša (asimptomātiska) slimība, tomēr līdz pat 30% gadījumu miokardīts var progresēt līdz dilatācijas kardiomiopātijai (sirds paplašināšanās ar sirds mazspēju).
Pētījumos atklāts, ka, pārskatot autopsiju materiālus, pacientiem, kuriem par nāves iemeslu atzīts miokardīts, pēc mūsdienu kritērijiem miokardīta aina apstiprinās tikai 32%, taču no pacientiem, kuru autopsijas materiāla kritēriji atbilda miokardītam, tikai vienai trešdaļai ārsti ir izteikuši aizdomas par miokardīta diagnozi. No tā varam secināt, ka autopsiju materiālos miokardīta diagnoze ir noteikta pārāk bieži, bet dzīvam cilvēkam – nepamatoti reti. Tātad par miokardītu ir jārunā!
Kas ir miokardīts?
Tā ir iekaisīga miokarda slimība, kurai raksturīga imūnšūnu (limfocītu, monocītu) migrācija uz sirds muskuļaudiem un sirds muskuļa šūnu bojājums vai atmiršana (nekroze), kas nav saistīta ar išēmiju jeb sirds asinsvadu bojājumu un apasiņošanas traucējumiem miokardā. Ar miokardītu var saslimt jebkurā vecumā, tomēr biežāk tas skar jaunus cilvēkus.
Miokardīta riska faktori un iemesli var būt dažādi, tostarp infekcija (vīrusi), dažādas toksiskas vielas (atsevišķi medikamenti, svins) un hipersensitīvas / autoimūnas jeb ar paaugstinātu imunitātes aktivitāti saistītas reakcijas un slimības (reimatoīdais artrīts, sistēmiskā sarkanā vilkēde u. c.). Ģenētiskai predispozīcijai (nosliecei) ir būtiska loma dažu šo slimību attīstībā. Literatūrā ir aprakstīti miokardīta gadījumi vienā ģimenē un pat vairākās paaudzēs.
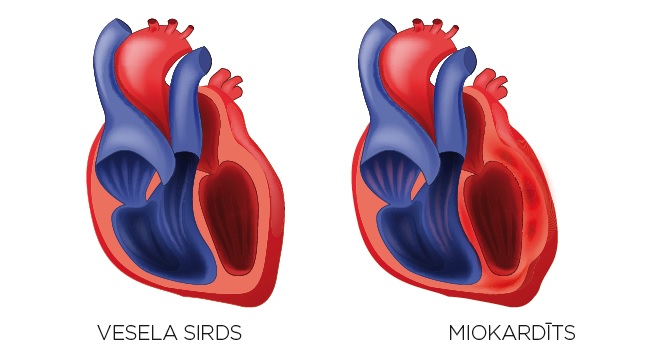
1. attēls. Miokardīts
Rietumvalstīs miokardītu visbiežāk izraisa vīrusu infekcijas. Tomēr bieži vien miokardīta iemesls, tāpat kā saslimšanas biežums, nav zināms. Kopumā šo slimību var iedalīt divās lielās grupās: ar infekciju saistītos un ar infekciju nesaistītos miokardītos. Pie infekcioziem jāpiemin biežāk sastopamais vīrusu ierosināts miokardīts. Šādu vīrusu sarakstā ir enterovīrusi, hepatītu vīrusi, herpesvīrusi, citomegalovīruss, Varicella zoster vīruss (vējbaku ierosinātājs), gripas vīruss, cilvēka imūndeficīta vīruss (HIV), parvovīruss B19 un citi.
Arī baktērijas var ierosināt miokardīta attīstību. Iespējamo “vainīgo” baktēriju saraksts ir garš: hlamīdijas, legionellas, salmonellas, stafilokoku un streptokoku dzimtas baktērijas, Treponema pallidum (sifilisa ierosinātājs), Borrelia burgdorferi (Laimas slimības ierosinātājs), difterijas ierosinātājs un daudzas citas baktērijas. Miokardītu var izraisīt arī vienšūņi, sēnītes vai parazīti (biežāk cilvēkiem ar novājinātu imunitāti).
Pie neinfekcioziem miokardīta ierosinātājiem pieskaitāmas dažādas autoimūnas slimības. Autoimūns miokardīts var rasties, ja ir šādas autoimūnas slimības: dermatomiozīts, reimatoīdais artrīts, sistēmiskā sarkanā vilkēde, Šēgrena sindroms, iekaisīgā zarnu slimība, sarkoidoze, sirds transplantāta atgrūšana.
Toksisku miokardītu var radīt dažādi medikamenti un toksīni. Pie tiem pieskaitāmi kateholamīni (adrenalīns, noradrenalīns), dažas antibiotikas, kokaīns, amfetamīns, alkohols, litijs, smagie metāli un citi, kā arī dažu indīgu zirnekļu kodieni, bišu, lapseņu un skorpionu dzēlieni. Par miokardītu ir jāaizdomājas arī tad, ja cilvēks ir bijis pakļauts radiācijas iedarbībai vai elektrošokam.
Miokardīta diagnostika ārstam ir izaicinājums. Lai diagnosticētu miokardītu, par to ir vispirms jāaizdomājas. Slimniekiem var būt ļoti dažādi simptomi un sūdzības. Klīniskā gaita var būt ar viegliem simptomiem, un slimība var pāriet pati no sevis, taču iespējama arī smaga un dzīvību apdraudoša (zibensveida jeb fulminanta) slimības gaita. Ir gadījumi, kad pirmais miokardīta simptoms ir pēkšņa kardiāla nāve.
Slimībai var būt akūta, subakūta un hroniska gaita. Tās akūtajā fāzē vīruss iekļūst sirds muskuļa šūnās, kas izraisa šūnu bojājumu. Visbiežāk miokardīts sākas 7–14 dienas pēc kādas no vīrusu infekcijas (piemēram, augšējo elpceļu vai zarnu trakta vīrusinfekcijas) saslimšanām. Savukārt subakūtā fāze saistās ar imūnās atbildes un imūnšūnu iesaisti vīrusa skartajā miokardā. Subakūtā fāze var turpināties arī pēc vīrusa aktivitātes izzušanas kā autoimūns process. Šajā periodā ir augsts risks dilatācijas kardiomiopātijas (patoloģiska sirds dobumu paplašināšanās un sirds mazspējas) attīstībai. Dilatācijas kardiomiopātija ir ļoti bīstama miokardīta komplikācija, kuras smagākajos gadījumos slimnieku var glābt tikai sirds transplantācija. Slimība var noritēt arī hroniski ar rētaudu veidošanos (ar vai bez iekaisuma) – notiek sirds muskuļa šūnu struktūras un izkārtojuma izmaiņas jeb remodelācija, rodas neatgriezenisks sirds bojājums.
Tatad miokardīta simptomi var būt ļoti dažādi, sākot no viegliem (pat neesošiem) simptomiem un beidzot ar smagu, dzīvību apdraudošu slimības gaitu. Slimniekam var būt sūdzības par sāpēm krūtīs aiz krūšu kaula. Tās var būt asas un durošas, saistītas ar elpošanu, vai spiedošas, žņaudzošas (līdzīgas stenokardijas vai miokarda infarkta sāpēm jeb pseidoišēmiskas).
Par miokardītu būtu jāiedomājas, ja pēkšņi rodas neizskaidrojama sirds mazspēja vai strauji progresē jau esoša sirdskaite. Miokardītu bieži pavada elpas trūkuma un noguruma sajūta, sirdsklauves. Var būt locītavu sāpes un apakšstilbu tūska. Jāpievērš uzmanība, vai nav pavadošas aktīvas infekcijas pazīmes, gripai līdzīgi simptomi, paaugstināta ķermeņa temperatūra. Jāpajautā, vai pacients nesen nav pārslimojis infekcijas slimību. Miokardīts var izpausties ar pēkšņiem neizskaidrojamiem sirds ritma traucējumiem – pārsitienu sajūtu, sirds “kūleņošanu”, kā arī neritmisku sirdsdarbību, ko nosaka, taustot pulsu. Pie ritma traucējumiem pieder arī izteikti lēna sirdsdarbība vai ilgas pauzes starp sirds saraušanās epizodēm. Šādos gadījumos var būt samaņas traucējumi, reiboņi un ģībšana. Viens no bīstamākajiem sirds ritma traucējumu veidiem var būt pēkšņa kardiāla nāve, kad sirds ritms nenodrošina asins cirkulāciju. Neviens no minētajiem simptomiem nav specifisks tikai miokardītam, tāpēc jo īpaši svarīgi ir atcerēties par šādas diagnozes iespējamību.
Kādi ir diagnozes noteikšanas galvenie soļi?
Pacientam ar aizdomām par miokardītu sākumā veic standarta sirds izmeklējumus. Lai gan liela daļa izmeklējumu rezultātu nebūs specifiski miokardītam, tomēr tie palīdzēs saprast, vai ir sirds bojājums.
Elektrokardiogrāfija (EKG) – pacientiem ar miokardītu bieži ir novērojamas izmaiņas elektrokardiogrammā. Tie var būt ritma un vadīšanas traucējumi, dažādas Hisa kūlīša kājiņu blokādes, citas izmaiņas, kuras liecina par miokarda bojājumu. Holtera monitorings ir nepārtraukts EKG pieraksts 24–48 stundu garumā. Tas palīdz novērtēt sirds ritma izmaiņas, “noķert” sirds darbības pauzes vai bīstamas aritmijas.
Miokarda bojājuma marķieri – miokarda bojājuma (vai nekrozes) marķieri (troponīns T, troponīns I) ir sirds muskuļa šūnu olbaltumvielas, kuras visbiežāk nosaka miokarda infarkta diagnostikā. Miokardīta gadījumā šie marķieri asinīs var būt paaugstināti, tomēr norma neizslēdz miokardīta iespējamību, sevišķi, ja slimība ir hroniska. Arī standarta asinsanalīzē paaugstināti iekaisuma rādītāji (CRO, leikocitoze) var liecināt par to, ka organismā ir jāmeklē iekaisuma vieta.
Ehokardiogrāfija – sirds izmeklējums, izmantojot ultrasonogrāfiju, var parādīt strukturālas sirds izmaiņas (sirds dobumu paplašināšanos), kā arī novērtēt sirds funkciju pavājināšanos.
Sirds magnētiskās rezonanses izmeklējums (MRI) – atklāj miokarda izmaiņas, kuras raksturīgas miokardītam (tūska, hiperēmija, pastiprināta kontrastvielas uzkrāšanās). Mūsdienās šis izmeklējums ir viens no galvenajiem miokardīta diagnostikā.
Lai apstiprinātu miokardīta diagnozi, tā saucamais zelta standarts ir endomiokardiāla biopsija. Audu paraugu analīzē ar mikroskopijas un specifisku testu palīdzību ir iespējams noteikt slimības stadiju, to, kādas imūnšūnas ir iesaistītas procesā, un spriest par prognozi. Tāpat ir iespējams noteikt slimības ierosinātāju (vīrusus, baktērijas). Tā ir invazīva manipulācija, kuras laikā ar speciālu instrumentu (bioptomu) caur lielajiem asinsvadiem (artērijām vai vēnām), nonākot līdz sirdij, tiek iegūts neliels sirds muskuļaudu paraugs. Šis izmeklējums ir ļoti svarīgs diagnozes apstiprināšanai un miokardīta veida noskaidrošanai, kas savukārt var būtiski mainīt ārstēšanas taktiku. Nepareizi pielietota ārstēšana var kaitēt!
Ārstēšana
Ārstēšanas veidu, tās intensitāti un ilgumu lielā mērā nosaka slimības simptomu smagums un iemesls jeb ierosinātājs. Slimībai nereti ir viegla (subklīniska) forma, kad slimība nemaz netiek diagnosticēta un pāriet pati no sevis.
Atcerieties! Pacients ar aizdomām par akūtu miokardītu vienmēr ir jānosūta uz slimnīcu! Slimība no sākotnēji vieglas formas pēkšņi var pāriet smagā formā ar letālu iznākumu.
Pacienti, kuri nonāk pie ārsta ar smagu sirds mazspējas ainu vai miokarda infarktam līdzīgām sūdzībām, tiek izmeklēti, lai izslēgtu miokarda infarktu. Šim nolūkam veic EKG un koronarogrāfiju, kas parāda, vai sirds asinsvados ir sašaurinājums vai nosprostojums. Tiek noteikti miokarda bojājuma marķieri.
Ja pacienta vispārējais veselības stāvoklis ir smags un miokarda infarkta diagnoze tiek izslēgta, tad pēc iespējas ātrāk jāveic sirds biopsija, lai apstiprinātu vai izslēgtu miokardītu un uzsāktu atbilstošu ārstēšanu. Sirds biopsiju veic tikai specializētos centros P. Stradiņa Klīniskajā universitātes slimnīcā (Latvijas Kardioloģijas centrā) vai Rīgas Austrumu klīniskajā universitātes slimnīcā. Ja klīniskais stāvoklis nav tik nopietns un ir stabils, tad diagnozes apstiprināšanai ir jāveic sirds magnētiskās rezonanses izmeklējums. Miokardīta ārstēšana bieži ir simptomātiska, izmantojot tūsku mazinošus līdzekļus (diurētiķus), pretsāpju medikamentus, sirds mazspēju koriģējošus un antiaritmiskos līdzekļus.
Pacientiem ar miokardītu ir laicīgi jādiagnosticē nopietni sirds ritma traucējumi. Ja ir nepieciešams, implantē elektrokardiostimulatoru vai defibrilatoru. Smagos sirds mazspējas gadījumos nepieciešamas īpašas palīgiekārtas (kreisā kambara palīgcirkulācijas ierīce, ekstrakorporālais membrānu oksigenators, intra-aortālā balonpulsācijas iekārta) asins cirkulācijas nodrošināšanai, līdz uzlabojas sirds funkcija, vai arī kā starpposms līdz sirds transplantācijai. Zinot miokardīta iemeslu vai ierosinātāju, var uzsākt pretinfekcijas ārstēšanu, izmantojot atbilstošus antibakteriālos, pretvīrusu vai pretparazītu medikamentus.
Miokardīta slimniekiem indicēta sirds mazspējas terapija, kurā tiek iekļauti diurētiķi jeb urīndzenošie medikamenti, angiotenzīnu konvertējošā enzīma inhibitori (AKE-I), angiotenzīna II receptoru blokatori un beta blokatori. Lai mazinātu trombu rašanās risku, bieži pielieto antikoagulantus.
Lai ārstētu miokardītu, kas primāri saistīts ar izmaiņām imunitātes darbībā (idiopātisku gigantšūnu miokardītu, hipereozinofilo miokardītu), visbiežāk ir jālieto imunitāti nomācoša terapija (imūnsupresanti – prednizolons, azatioprīns, ciklosporīns A), kura, savukārt, aktīvas infekcijas gadījumā ir bīstama. Tāpēc, pirms uzsākt šādu terapiju, ir jābūt skaidrībai, ka miokardīta iemesls nav aktīva infekcija.
Prognoze
Bieži vīrusa miokardītiem nav komplikāciju (pilnīga atveseļošanās notiek 2–4 nedēļu laikā). 25% gadījumu var attīstīties persistējoša dilatācijas kardiomiopātija. 12–25% pacientu slimība var progresēt un novest līdz terminālai sirds mazspējai vai sirds transplantācijai. Fulminanta un idiopātiska gigantšūnu miokardīta gadījumā pacientam ir sliktāka atveseļošanās prognoze, jo mēdz būt recidīvi (pat transplantētā sirdī!).
Pēc izveseļošanās aktīvas fiziskās un sporta aktivitātes var uzsākt aptuveni pēc sešiem mēnešiem, iepriekš veicot klīnisko izmeklēšanu, elektrokardiogrāfiju un ehokardiogrāfiju.
Secinājumi
- Miokardīts ir “viltīga” slimība ar nespecifiskiem simptomiem un ļoti atšķirīgu prognozi.
- Slimība biežāk skar jaunus cilvēkus un bērnus, taču ar to var saslimt jebkurā vecumā.
- Zelta standarts diagnostikā ir endomiokardiālā biopsija.
- Sirds magnētiskā rezonanse ir laba alternatīva sirds biopsijai vieglākos slimības gadījumos.
- Ārstēšana visbiežāk ir simptomātiska.
- Imūnsupresija jāizmanto specifisku miokardīta formu ārstēšanā, kad ir izslēgta aktīva infekcija.
- Lai samazinātu risku saslimt ar miokardītu, jāveic vakcinācija atbilstoši vakcinācijas kalendāram, kā arī jāveic sezonālā vakcinācija pret gripu.
Foto: Shutterstock
Rakstu lasiet arī „Ārsts.lv” 2020. gada februāra numurā!
Portālā "Ārsts.lv" publicēto rakstu pārpublicēšana iespējama tikai, saskaņojot ar portāla redakciju!